Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Puericultura y Pediatría
versión impresa ISSN 0004-0649
Arch Venez Puer Ped vol.77 no.1 Caracas mar. 2014
Diarrea aguda: Epidemiología, concepto, clasificación, clínica, diagnóstico, vacuna contra rotavirus.
José Javier Díaz Mora (1), Luis Echezuria M (2), Nelly Petit de Molero (3), María Auxiliadora Cardozo V (4), Armando Arias G (5), Alejandro Rísquez P (6)
(1) Pediatra Puericultor. Gastroenterólogo Pediatra. Clínica del niño Mérida. Venezuela
(2) Médico Pediatra-Epidemiólogo. Profesor titular UCV. Jefe de Departamento medicina preventiva y social. Escuela Luis Razetti UCV. Caracas. Venezuela.
(3) Pediatra Puericultor. Dra. Ciencias médicas. Colaborador docente pre y postgrado Hospital de niños de Maracaibo. Venezuela
(4) Pediatra Puericultor-Salud pública. Adjunto programa Niños y adolescentes del Estado Lara. Venezuela
(5) Pediatra Puericultor. Especialista en salud del adolescente.
(6) Médico Pediatra-Epidemiólogo. Profesor asociado. Cátedra de Salud pública. Escuela Luis Razetti UCV. Caracas. Venezuela.
Autor corresponsal: José Javier Díaz Mora E-mail: gastrojavi@yahoo.es Telf: 0414-7441819
Resumen
La enfermedad diarreica es la segunda causa de muerte en menores de cinco años. Desde la incorporación de la vacuna contra Rotavirus, se ha observado una reducción de la mortalidad por diarreas. En Venezuela, es la primera causa de consulta y hospitalización, la mortalidad disminuyó en los últimos 20 años, a más del 50%. La OMS/OPS definen la diarrea aguda como tres o más evacuaciones liquidas o semilíquidas en 24 horas o de al menos una con presencia de elementos anormales (moco, sangre, pus), durante un máximo de dos semanas. Se clasifica según: duración en aguda, persistente y crónica; etiología en infecciosa y no infecciosa; síndromes clínicos en diarreico coleriforme y diarreico disenteriforme; fisiopatológicamente en osmótica, secretora, y por alteración de la motilidad. La evaluación del paciente con diarrea debe incluir: duración, presencia de sangre, de vómito, número de deposiciones y vómitos en las primeras 24 horas, capacidad de beber, presencia e intensidad de la sed, presencia de diuresis en las últimas seis horas, medicamentos que se le han dado en el actual episodio. La diarrea con deshidratación leve a moderada no requieren estudios de laboratorio, el examen coprológico, leucocitos fecales, coproantígenos son de ayuda diagnóstica, el coprocultivo no debe ser realizado de rutina. Existe en el país dos vacunas contra Rotavirus. Se recomienda su uso a partir de los 2 meses de vida, La edad mínima para la primera dosis es 6 semanas; y la edad máxima para la primera dosis es 14 semanas y 6 días.
Palabras clave: Diarrea, osmótica, secretora, coprológico, coproantígenos.
Summary
Diarrheal disease is the second leading cause of death in children under five years of age. Since the introduction of Rotavirus vaccine, there has been a worldwide reduction of mortality by diarrhea. In Venezuela, it is the leading cause of consultation and hospitalization. Mortality caused by diarrhea declined in the past 20 years, more than 50%. WHO/PAHO define acute diarrhea as three or more liquid or semi-liquid evacuations within 24 hours or at least one with the presence of abnormal elements (mucus, blood, pus), for a maximum of two weeks duration. Diarrhea is classified according to duration in acute, persistent and chronic; according to etiology in infectious and non-infectious; clinical syndromes are classified in choleriform and disenteriform diarrhea; pathogenesis may be osmotic, secretory or by disruption of motility. Patient evaluation should include assessment of duration, presence of blood, presence of vomiting, number of bowel movements in the first 24 hours, ability to drink, presence and intensity of thirst, presence of urinary output in the last six hours, drugs that have been given during the current episode. Mild to moderate diarrhea with dehydration do not require laboratory studies, stool test, fecal leukocytes, coproantigens are diagnostic aids. Stool culture should not be of routine practice. There are two Rotavirus vaccines in the country. They are recommended after 2 months of age. The minimum age for the first dose is 6 weeks; and the maximum age for the first dose is 14 weeks and 6 days.
Key Words: Diarrhea, osmotic, secretory, stool, coproantigens.
Recepción: 01/02/2014 Aceptación: 03/03/2014
EPIDEMIOLOGÍA DE LA DIARREA A ESCALA GLOBAL
La enfermedad diarreica es la segunda causa de muerte en niños menores de cinco años muy a pesar de ser enfermedades prevenibles y tratables. (1,2) Los niños malnutridos o inmunodeprimidos son los que presentan mayor riesgo de enfermedad diarreica potencialmente mortal. (1)
La falta de lactancia materna exclusiva, aumenta la probabilidad de diarrea 4,62 veces. La ausencia total de lactancia materna durante los primeros seis meses aumenta la frecuencia de diarreas hasta 10 veces en los menores de 6 meses, y esta falla posterior a los 6 hasta los 23 meses aumenta el riesgo de padecer de diarrea hasta 2,18 veces más que los niños que reciben leche materna. (2)
Los dos agentes etiológicos más comunes de diarrea en los países en desarrollo son el Rotavirus y la Echerichia coli, según los informes de la OMS. (1)
Se estima que el Rotavirus causa 28% de la diarrea severa, y resultan en casi 10 millones de episodios severos y más de 193.000 muertes a escala global. El 72% de las muertes asociadas a diarrea ocurren antes de los 2 años de edad. (3)
Desde la incorporación de la vacuna contra Rotavirus en los programas nacionales con cobertura universal, se ha observado una reducción significativa de la mortalidad y las hospitalizaciones por diarreas; hay evidencia que sugiere protección de rebaño. (4)
EPIDEMIOLOGÍA DE LA DIARREA EN VENEZUELA.
En Venezuela la enfermedad diarreica, es la primera causa de consulta y hospitalización, (5) la mortalidad disminuyó de manera progresiva en los últimos 20 años, a más del 50% en los menores de un año de edad. (6,7) Entre el período 1996- 98 y el período 2006-08 la diarrea salió de las 10 principales causas de mortalidad general, pasando de la posición número 9 a la 12, con tasas de 12,76 x 100.000 habitantes a 4,66, es una disminución de -8,07 x 100.000 habitantes, descendiendo el 63,4% en una década.
En un estudio realizado con diagnóstico etiológico específico en niños muertos por diarrea aguda en Venezuela, el Rotavirus se asoció a enfermedad con deshidratación grave, hospitalización y muerte. (8)
En el año 2006, se inicia la vacunación contra Rotavirus, con disminución a escala nacional de las muertes a partir del año 2008, (9) en un estudio reciente se demostró disminución de la morbilidad y mortalidad en el estado Táchira. (10) Otra investigación reveló la disminución de las hospitalizaciones por diarrea en los pacientes pediátricos del Hospital Universitario de Caracas (2002-2010) durante los últimos años del inicio del siglo XXI, pasando de 61 en promedio a 44 hospitalizaciones por año comparando los períodos previos a la vacunación con los posteriores (2007-2010). (11)
Para objeto de este Consenso, se realizó una revisión y actualización de la información epidemiológica nacional, presentándose los nuevos datos desde el último Consenso de la Sociedad Venezolana de Puericultura y Pediatría, sobre enfermedad diarreica aguda en pediatría del año 2009, (12) siguiendo la siguiente metodología: Se trata de un abordaje general de la Morbi-Mortalidad por diarrea en Venezuela en el lapso comprendido entre los años 1999 al 2010 (por ser el último anuario disponible) en cuanto a la mortalidad, y del año 1999 al 2012 en la Morbilidad (Anuarios de Morbilidad y Boletines Epidemiológicos Semanales del Ministerio de Salud). (13-16)
La diarrea se presenta con mayor incidencia en la edad pediátrica, específicamente en los menores de 5 años, las tasas superan entre 3 a 5 veces las de los otros grupos de edad, manteniéndose elevadas hasta la edad de los menores de 7 años, para luego mantenerse relativamente similares durante el resto de los grupos de adolescentes y adultos. (16)
En los menores de un año, la mortalidad ocupa la tercera posición entre 2003 y 2004, disminuyendo en números absolutos de forma notable, para luego caer a la quinta causa en los años 2008 y 2009, con un incremento de las defunciones en el año 2010. (13)
La enfermedad diarreica implica una gran carga para los servicios de atención médica, especialmente en los menores de un año. Para el grupo de 1 a 4 años, el rango se presenta entre algo más de un cuarto de millón de casos, hasta medio millón de casos. En algunos años las consultas por diarrea alcanzan cifras que pasan de 1,2 millones, es decir, se genera una demanda de 3.330 consultas promedio diarias en todo el país. (Tabla 1)
La diarrea aun representan un problema de salud pública de primer orden, dado por la posición que mantienen entre las grandes causas de muerte, al ubicarse en la casilla 15 de la mortalidad general, entre los años 2006-2008 para descender discretamente a la posición 16 entre el 2009 y 2010.
El grupo más afectado son los menores de un año con 1.903 muertes que representan el 32% del total, traduce trescientas ochenta y una muertes promedio por año, que es más de una defunción por día.
El grupo de 1 a 4 años con ochocientos ochenta y tres muertes, representa el 15% del total, para un promedio de ciento setenta y siete por año, es decir una muerte cada dos días. Es importante destacar que estos dos grupos humanos corresponden prácticamente a la mitad de las muertes, 47%.
Se observa un promedio de la mortalidad en los menores de 1 año, para el período 1999-2005 antes de la vacunación de 154,2 x 100.000 habs.; post-vacunación entre 2006-2010 la mortalidad promedio es de 63,9 x 100.000 habs. Una reducción absoluta del 58,8%.
En cuanto a la morbilidad el descenso es menor, alcanzando el 20,3%, pasando de una tasa promedio de 48.733,5 entre 1999-2005 a 38.852,6 entre el 2006-2012. (Tabla 2, Figura 1)
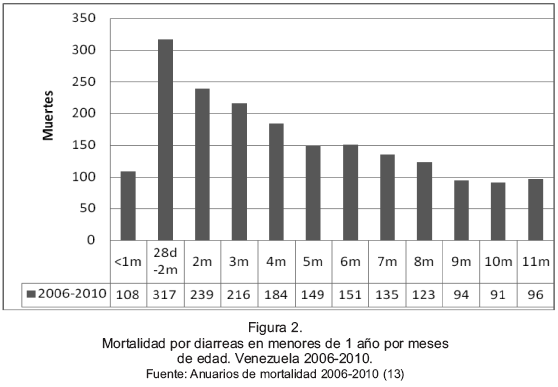
Al evaluar la mortalidad en los menores de un año para el periodo 2006-2010, en los primeros noventa días de vida, alcanza los seiscientos sesenta y cuatro muertes para un 35%. En el segundo trimestre de vida (3 a 5 meses) las defunciones por esta causa alcanzan las quinientas cuarenta y nueve para un 29%. Las muertes por diarrea continúan disminuyendo con el avance de la edad, y en el tercer trimestre (6-7 y 8 mes), cae a cuatrocientos nueve un 21%. Para el cuarto trimestre (9-10 y 11 meses) se registran doscientos ochenta y un muertes para un 15%. (Figura 2)
Al evaluar la mortalidad en los menores de un año (<1 año) podemos ver: en el primer trimestre alcanza un 35%, en el segundo un 29%. Es decir que estos lactantes menores de 6 meses ocupan un 64%. Las muertes por diarrea continúan disminuyendo con el avance de la edad, y en el tercer trimestre cae a un 21%. (Figura 3)
La tasa específica por esta causa en este grupo de edad es baja y también se aprecia una caída sostenida en los años estudiados.
La reducción en la morbilidad para los menores de cinco años alcanza el 24% y es mucho más evidente en la mortalidad con una reducción del 55% (Tabla 3). En los menores de un año la reducción es de 32 y 58% respectivamente (Tabla 4). En el grupo de 1-4 años se aprecian reducciones sin ser tan marcadas. (Tabla 3) Es de hacer notar que las coberturas vacúnales, sin ser las optimas, alcanzan esas importantes reducciones, que oscilan entre el 13,3%(2006) con incrementos interanuales paulatinos hasta alcanzar el 54%(2010). (17)
DEFINICIÓN DE DIARREA AGUDA
La Organización Mundial de la Salud y la Organización Panamericana de la Salud (OMS/OPS) definen la diarrea aguda como tres o más evacuaciones liquidas o semilíquidas en 24 horas o de al menos una con presencia de elementos anormales (moco, sangre o pus), durante un máximo de dos semanas. (18)
También se define como una reducción en la consistencia de las evacuaciones (líquidas o semilíquidas) y/o un incremento en la frecuencia de las mismas (por lo general > 3 en 24 horas), pudiendo acompañarse de fiebre, escalofrío, nausea, vómito o cólicos abdominales. Su duración por lo general < 7 días y, por definición, nunca más de 14 días. (19-21)
A nivel fisiopatológico, la diarrea es definida como una perdida excesiva de líquidos y electrolitos en las heces, debido a un transporte intestinal anormal de los solutos. El paso de agua a través de las membranas intestinales es pasivo y está sujeto a los desplazamientos activos y pasivos de los solutos, en especial del sodio, los cloruros y la glucosa. (22)
Desde el punto de vista epidemiológico, un episodio de diarrea se define como la presencia de tres o más deposiciones inusualmente liquidas o blandas, en un periodo de 24 horas.
Clínicamente, se puede definir como un aumento en el volumen, fluidez y frecuencia de las evacuaciones, como consecuencia de la agresión de la mucosa gastrointestinal por diferentes agentes infecciosos, en comparación con lo considerado normal en un niño. Por lo general, un lactante elimina cerca de 5g de heces/kg/día y aquellos que son amamantados eliminan heces pastosas y blandas, que no se considera diarrea. Por esta razón, para definir un episodio diarreico desde el punto de vista clínico, es importante conocer bien la descripción de la madre respecto al hábito intestinal normal de su bebe, tanto en frecuencia como en consistencia de las heces. (19)
Clasificación:
a.- Según la duración: a.1 La enfermedad diarreica aguda: es aquella diarrea de menos de catorce (14) días de evolución.
a.2 La enfermedad diarreica persistente: es la diarrea de catorce (14) días o más de duración, se inicia como un episodio agudo de diarrea liquida o disentería, en ocasiones con pérdida de peso y en la mayoría de los casos, no se puede identificar un agente etiológico. El daño de la vellosidad puede ser considerable, la mucosa intestinal puede estar aplanada y la absorción de nutrientes es inadecuada, por lo tanto es posible que exista intolerancia a disacáridos y/o a proteínas. (23,24)
a.3 La enfermedad diarreica crónica: es la diarrea de más de treinta días de evolución, las causas son muy variadas y dependen de la edad del paciente. Es recurrente, observada en casos de sensibilidad al gluten, fibrosis quística o desordenes metabólicos hereditarios. (25)
b.- Según Etiología:
b.1 Etiología Infecciosa El aislamiento de patógenos en niños con diarrea se consigue entre el 50 y 84% de los episodios. El agente más frecuentemente aislado es el Rotavirus (más frecuente grupo A serotipos G1 y G3). Otros microorganismos que se encuentran con cierta frecuencia son: Escherichia coli enteropatógena (ECEP), Escherichia coli enterotoxigénica (ECET), Campylobacter jejuni, Shigella sp (S. sonnei y S. flexneri dan cuenta de más del 86% de todos los aislamientos de Shigella), y Salmonella sp. En diarrea asociada a Síndrome Hemolítico Urémico (SHU), se encuentra con frecuencia relativamente alta la Escherichia coli enterotoxigénica 0157:H7 aún cuando otras bacterias juegan un papel etiológico. (Tabla 5) En 10 a 20% de los episodios de diarrea se identifica más de un patógeno.
No todos los episodios de diarrea aguda en la comunidad requieren estudio etiológico, reservándose para aquellos que duran más de lo habitual, los que producen deshidratación importante, se presentan como síndrome disentérico, o resultan en hospitalización del paciente.
Los mecanismos de transmisión descritos para enteropatógenos fecales son: vía fecal-oral (ciclo ano-manoboca), a través de vómitos y secreciones nasofaríngeas por vía aérea. La tabla 5, resume los agentes más frecuentes involucrados en la producción de diarrea. (18)
Otra causa infecciosa clásica, poco frecuente en niños, pero que se cataloga como la principal causa de diarrea nosocomial en adultos, es aquella que se asocia a Clostridium difficile. Este es un bacilo grampositivo anaerobio, que aunque se considera un agente endógeno, puede presentar un carácter exógeno debido a su capacidad para producir esporas. Puede estar presente en tracto digestivo de forma asintomática, ya que la clínica depende de la producción de exotoxinas A ó B; así, la existencia de una IgG específica frente a toxina A por debajo de 3000 unidades ELISA, aumenta 50 veces el riesgo de padecer la enfermedad. Su espectro clínico va desde el paciente asintomático, diarrea leve hasta la colitis pseudomembranosa. El principal factor de riesgo de la diarrea asociada a C. difficile es la administración de tratamientos antibióticos, existen otras causas, como tratamientos quimioterápicos, antiulcerosos. (26)
b.2 Etiología no infecciosa:
Entre las causas no infecciosas están los cambios de osmolaridad o alteraciones de la microbiota intestinal del paciente, ocasionadas por dieta y/o medicaciones. Algunos antibióticos pueden causar diarrea por un mecanismo irritativo de la mucosa digestiva, ya que al tener una pobre absorción, se mantienen en la luz intestinal, entre ellos, están eritromicina (actúa en el colon) y otros macrólidos en menor grado, amoxicilina/ ácido clavulánico (actúa en tracto digestivo proximal y distal) y ceftriaxona, que produce diarrea hasta en un 50% de los casos, debido a que altera la microbiota intestinal. La interrupción del antibiótico suele ser suficiente para confirmar el diagnóstico, además de ser la principal medida terapéutica.
En pacientes hospitalizados la alimentación enteral puede causar diarrea, la cual es grave en pacientes en cuidados intensivos, quienes con frecuencia presentan íleo paralítico, lo que les impide tolerar soluciones enterales, en especial si son hiperosmolares o si se administran volúmenes elevados. La reducción de la osmolaridad de la solución enteral, la disminución del ritmo de administración o la suspensión temporal de la misma suelen ser medidas terapéuticas efectivas. (26,27)
c.- Según síndromes clínicos:
En la práctica, las manifestaciones clínicas permiten orientar hacia alguno de estos mecanismos, aunque a veces pueden coexistir varios.
c.1 Diarreas secretoras: en los casos agudos suelen estar producidas por toxiinfecciones alimentarias o por determinadas bacterias productoras de toxinas que pueden actuar por acción citotónica activando la adenilciclasa o por acción citotóxica, por destrucción celular. El daño se localiza en intestino delgado, las deposiciones son líquidas, acuosas, con pérdida importante de agua y electrolitos y es característica la persistencia de la diarrea a pesar del ayuno.
c.2 Diarreas invasivas o inflamatorias: se producen por penetración y destrucción de las células del epitelio intestinal, con inflamación y ulceración de la mucosa preferentemente a nivel del colon. La diarrea suele ser con moco y sangre, cierto grado de afectación sistémica con fiebre y alteración del estado general. Cuando se visualizan las heces en el microscopio se demuestra la existencia de leucocitos y hematíes.(28)
EVALUACIÓN DEL NIÑO CON ENFERMEDAD DIARREICA AGUDA
En la evaluación del niño con diarrea aguda en quien se sospecha deshidratación, siempre hay que recordar que:
Los informes de los padres de los síntomas de deshidratación son inespecíficos que posiblemente carecen de utilidad clínica. Una diuresis normal según los padres disminuye las probabilidades de deshidratación.
Las pruebas clínicas para la deshidratación son imprecisas y generalmente muestran un grado de coincidencia regular a moderado entre los examinadores
Los tres mejores signos individuales de la exploración para la valoración de la deshidratación son la prolongación del tiempo de llenado capilar, la turgencia anormal de la piel y la respiración anormal (19)
La historia debe incluir preguntas sobre la duración y severidad de la diarrea y vómito, ingesta de líquido, ingesta de alimentos, diuresis, peso anterior, presencia de sangre en heces y los síntomas de otras causas de diarrea o vómito. El examen debe evaluar el grado de deshidratación, peso y altura y la presencia de fiebre. (29)
Con el fin de precisar la severidad de la diarrea, su posible causa, así como el obtener elementos que permitan sospechar la presencia de otros problemas, el médico indagara sobre los siguientes puntos: (Tabla 6)(18)
Hay afectación del estado general, particularmente por la deshidratación y por la conocida acción de las toxinas sobre el sistema nervioso central y sobre distintos órganos sobre todo el hígado. Pueden existir diferencias clínicas y semiológicas según el agente causal implicado. (30) (Tabla7)
Fisiopatología de la diarrea El epitelio intestinal posee elaborados mecanismos para maximizar la absorción de líquidos y electrolitos, de 8 a 9 litros de líquido que entran en el intestino humano diariamente, sólo 100-200 ml se pierden en las heces. (31,32)
La diarrea tanto de etiología infecciosa como no infecciosa es el resultado de cambios que ocurren en el transporte de fluidos y electrolitos en el intestino delgado y/o grueso. (31)
El equilibrio iónico a ambos lados del epitelio intestinal es regulado por diferentes canales y transportadores, a través de los cuales ocurre el proceso de movilización de iones y solutos, para que se produzca la absorción de nutrientes y mantener el equilibrio eléctrico adecuado. La absorción de agua y soluto se logra por transportadores como: Na+/glucosa, Na+/H+ y Cl-/HCO3-. Por otro lado, el regulador de la conductancia transmembrana apical de fibrosis quística (CFTR) dependiente de AMPc, contribuye a la creación de un gradiente osmótico que impulsa el movimiento del agua al lumen intestinal. (32)
El movimiento de agua a través del epitelio hacia la luz intestinal es un proceso pasivo que ocurre secundariamente a un gradiente osmótico, donde el cloro y el bicarbonato son los iones predominantes. La secreción de cloro depende de señales intra y extracelulares, lo que condiciona la acción de segundos mensajeros (AMPc, GMPc, calcio intracelular) sobre proteínas transportadoras y canales de cloro, específicamente a nivel de las criptas en el intestino delgado. (33)
La dinámica de intercambio mucosal intestinal está regulado por un sistema integrado por células endocrinas, paracrinas e inmunes, las cuales a su vez son controladas por el sistema nervioso entérico, a través de neuronas secretomotoras las cuales terminan en la lamina propia y estimulan el paso de iones Cl- hacia la luz intestinal, difusión pasiva de Na+ y agua debido al aumento de la osmolaridad intraluminal.(34) Los principales mediadores de la respuesta neuroendocrina por estimulación toxigénica son el péptido intestinal vasoactivo, 5 hidroxitriptamina y la acetílcolina. (31,33-35)
Fisiopatológicamente, la diarrea se ha clasificado según cuatro diferentes mecanismos:
Diarrea osmótica: Aparece cuando existe un soluto poco absorbible en el contenido luminal, ello genera un gradiente osmótico que favorece la incorporación de agua desde el compartimiento vascular a la luz intestinal. El ejemplo más representativo es el déficit de disacaridasas, en este caso, los solutos hidrocarbonados no absorbidos son producto de la acción fermentativa de la microbiota del colon, lo que justifica la intensa meteorización que padecen estos pacientes, así como el carácter frecuentemente «explosivo» de sus deposiciones; el otro ejemplo es el uso de laxantes osmóticos (lactulosa). (36,37)
Diarrea secretora: es el mecanismo que más frecuentemente ocasiona los episodios de diarrea en la edad pediátrica, hasta en casi un 70% de los casos. (36) La diarrea producida por la toxina del cólera es su ejemplo más característico, donde la bacteria produce la toxina A que se une a receptores específicos en el enterocito, activando la adenilciclasa y se produce un aumento en los niveles del AMP cíclico intracelular. Este segundo mensajero es responsable a su vez, del aumento de la secreción de Cl-, mecanismo básico de la diarrea secretora. En el caso de la enteritis por Rotavirus, el mediador responsable de la hipersecreción es una toxina conocida como NSP4. Esta actúa específicamente aumentando el nivel de calcio intracelular activando los canales de Cl- con el consiguiente efecto secretor ya conocido. (31)
Diarrea invasiva: a través de la adhesión del agente patógeno al enterocito, alcanza el espacio intracelular y/o produce apoptosis de la uniones intercelulares, se replica dentro de la célula o en el espacio intersticial con una consecuente respuesta inflamatoria local y/o sistémica por acción de varios mediadores inflamatorios como son distensión mecánica, activación de la presentación de antígeno y el sistema parasimpático, todo conduce a la liberación de los mediadores inflamatorios como la histamina, 5-Hidroxitriptamina, prostaglandinas, factor activador de plaquetas, adenosina, radicales libres de oxígeno y endotelina, aumentando la secreción de iones y agua y produciendo lesión mucosal en grado variable. (35,36,38) Es el mecanismo que ocurre en la diarrea por Shigella, Campylobacter, E. histolytica y Clostridium.
Diarrea por alteración de la motilidad: puede presentarse en caso de un aumento en la contractilidad intestinal (ej: síndrome de intestino irritable) o por disminución del peristaltismo intestinal, como en estados de enfermedad específica (ej: hipertiroidismo) o algunos agentes farmacológicos (ej: opiáceos) que disminuyen el tiempo de tránsito, pudiendo producir sobrecrecimiento bacteriano que posteriormente ocasiona diarrea. (36)
Es importante conocer que durante el proceso diarreico de origen infeccioso, usualmente se plantea un mecanismo fisiopatológico mixto. (35,37)
Estudios de laboratorio: Muchos casos de diarrea con deshidratación leve a moderada no requieren estudios de laboratorio. Electrolitos, BUN, creatinina sérica, y niveles de glucosa, electrolitos séricos, gases arteriales, pueden ser obtenidos en niños severamente deshidratados. Otros test pueden ser solicitados para evaluar el estado de hidratación, incluyendo hematocrito y densidad urinaria. (39) No hay ningún marcador hematológico que diferencie entre diarrea aguda bacteriana y no bacteriana. (19)
La determinación de electrólitos en heces (sodio y potasio) es muy valiosa en pacientes con diarrea acuosa. Si las concentraciones de estos electrolitos son elevadas, el agua en heces aumenta, debido a un defecto en la absorción neta de electrólitos (diarrea secretora). Si las concentraciones de electrólitos son bajas, se retiene un exceso de agua en heces intraluminal, debido a la presencia de alguna otra sustancia osmótica activa (diarrea osmótica). Esta relación puede cuantificarse calculando el gradiente osmótico (GAP fecal) de las heces, por medio de la siguiente ecuación:
Gradiente osmótico fecal = 290 -[2 x (Na+K)].
Un valor igual o inferior a 50 mOsm/kg indica que la mayor parte de la osmolalidad del agua fecal se debe a electrólitos y, por tanto, se trata de una diarrea secretora con sodio fecal > 60-70 mEq/L. Un gradiente osmótico fecal superior a 100 mOsm/kg es compatible con bajas concentraciones de electrólitos en agua fecal y es la conformación de una diarrea osmótica con sodio fecal bajo, por lo general muy inferior a 60 mEq/L. Pueden observarse valores intermedios en los procesos mixtos, como por ejemplo: síndrome de intestino corto y enfermedad celíaca. (40)
Coproanálisis:
El examen coprológico directo consta de tres partes: examen macroscópico, químico y microscópico. En el examen macroscópico se determina la consistencia de las heces fecales y se clasifican en líquidas, blandas o duras. El color anormal tiene significancia patológica. Debe observarse si existe moco, sangre, restos alimentarios o helmintos. (41) En el análisis químico se determina el pH, cuyo nivel normal esta alrededor de 6,5 neutras o ligeramente alcalinas pero la reacción depende de múltiples factores dietéticos y endógenos, por lo que sus variaciones tanto en la salud como en la enfermedad son irregulares y de escaso valor clínico. Las heces de los enfermos con dispepsia de fermentación presentan reacción ácida; es decir, los azúcares reductores que no se absorben, fermentan y generan ácido láctico, ácido acético, ácidos grasos de cadena corta; con ello el pH baja y las heces se acidifican a menos de 6.0, puede llegar incluso a valores de pH hasta de 4.5. (41,42)
Por otro lado la reacción es alcalina en las diarreas de putrefacción, también suele ser alcalina en evacuaciones de enfermos con insuficiencia gástrica, (41,42) en la mayoría de los estados secretores, una cantidad sustancial de bicarbonato permanece en el agua fecal, lo cual mantiene el pH cercano a la neutralidad 7.0. Los pacientes que ingieren carbonato de calcio, oxido de magnesio o durante la antibioticoterapia, pueden presentar heces ligeramente alcalinas. (40)
Leucocitos fecales:
Los mecanismos de acción de los enteropatógenos involucrados son muy diversos, los virus y los enteropatógenos enterotoxigénicos suelen inducir una respuesta inflamatoria mínima, en las infecciones por bacterias enteroinvasivas, la respuesta inflamatoria intestinal que involucra activación y quimiotaxis de leucocitos polimorfonucleares, suele ser más intensa y puede expresarse en la presencia de deposiciones con moco y sangre, además de abundantes leucocitos en las heces o la presencia de lactoferrina fecal. (43)
La presencia de leucocitos fecales es un índice de alteración de la integridad de la mucosa intestinal, se asocia a infecciones por enteropatógenos capaces de invadir la pared o a enfermedades primarias de la mucosa. Las cifras respecto del valor predictivo de la presencia de leucocitos fecales varían desde cerca de un 20% a más del 90%, dependiendo de las técnicas utilizadas y del tipo de patógenos predominantes en la población. (44) Son usualmente observados en infecciones causadas por E. coli, Shigella invasiva y especies de Campylobacter. El valor predictivo de ese test varia, así como el de sangre oculta en heces. (38)
Tomat y colaboradores al relacionar pacientes con síndrome disentérico y leucograma fecal encontraron que un 68% de los leucogramas con más de 20 leucocitos por campo, de los cuales un 59,2% tuvieron de 50-75% de polimorfonucleares (PMN), 22,4% más de 75% de PMN y un 8,2% con 25- 50 PMN. (45)
Autores como Rossomando y col. (46) y Fernández, (47) evaluaron la presencia de leucocitos polimorfonucleares en el moco fecal de manera de orientar el carácter invasivo de la enfermedad. Rossomando en su estudio reportó predominio de polimorfonucleares en 49,05%; mientras que Fernández y col. (47) encontraron 66,6% de polimorfonucleares en las heces de los niños estudiados.
El rendimiento diagnóstico de la prueba de leucocitos fecales, tomando en cuenta varios umbrales de positividad, está lejos de ser óptimo para su uso en la práctica clínica. Este bajo rendimiento significa que, una prueba positiva no brinda la suficiente certidumbre como para confirmar confiablemente que se está frente a un enteropatógeno bacteriano invasivo que requiera de tratamiento antibiótico, llevando a utilizar exceso de antibióticos. Un resultado falso negativo no permite descartar la presencia de enteropatógenos bacterianos, evitando el uso de antibióticos en el paciente que los requiera (48)
Coloración de gram
Puede ayudar a diferenciar diarrea infecciosa y no infecciosa. Bacterias Gram negativas en forma de gaviota sugiere altamente campylobacteriosis. (39)
Coprocultivo
No debe ser realizado de rutina, esta usualmente reservado para casos de diarrea con sangre, pacientes severamente deshidratados, diarrea crónica o en inmunocomprometidos, que presenten signos de septicemia, cuando la infección intestinal debe ser excluida para verificar otra etiología como la enfermedad inflamatoria intestinal y en casos de epidemias.
Las razones por las cuales no se debería hacer rutinariamente son: Un patógeno entérico es raramente identificado, los resultados estarán disponibles 2 a 3 días después, cuando los síntomas generalmente han mejorado y muchas de las decisiones terapéuticas han sido tomadas, los costos, la presencia de portadores sanos de patógenos entéricos que complica la interpretación de los resultados. (19,39,49)
Estudios de imágenes
Los estudios de imágenes no son de indicación rutinaria en gastroenteritis, las anormalidades anatómicas deben ser excluidas si hay vómitos sin diarrea, considerar invaginación en pacientes muy pequeños. (39)
Endoscopia:
No hay indicación excepto en casos muy determinadas circunstancias. (19)
PCR en tiempo real:
Método basado en el ADN, es más sensible y específico en comparación con el estudio microscópico para la detección de parásitos. (50)
Estos estudios son factibles ya que todos los organismos contienen secuencias de ácido nucleíco que pueden ser usados en estudios de hibridación que ayudan a determinar cepas, especies y género. Pueden detectarse simultáneamente varios parásitos dependiendo de la especificidad del ácido nucleíco utilizado, otra ventaja es que puede identificarse al agente causal sin importar el estado inmunológico del paciente, siendo una ventaja sobre las pruebas inmunológicas que se ven alteradas cuando la inmunidad del paciente está afectada. (51)
Detección de antígenos.
Los coproantígenos son productos específicos de un parásito, bacterias y virus que se eliminan en las heces del paciente y son susceptibles de su detección por técnicas inmunológicas. La inmunodetección de coproantígenos se basa en el empleo de anticuerpos, monoclonales o policlonales, que reconocen específicamente los productos eliminados (secreción, superficie o somáticos) del agente que invade el intestino. Se han desarrollado métodos de coproantígenos para el diagnóstico tanto de protozoos como de helmintos.
La detección de coproantígenos presenta las siguientes ventajas: a) la mayoría de las pruebas muestran una sensibilidad y especificidad excelentes; b) no requiere personal experimentado para su desarrollo; c) es un diagnóstico rápido, de fácil interpretación y que posibilita el cribado de gran número de muestras, de interés especial en casos de brotes; d) habitualmente, su desaparición de las heces se relaciona con la eliminación del parásito mediante un tratamiento eficaz; e) conduce a la diferenciación entre infecciones pasadas y recientes, y f) permite, en algunos casos, la distinción de especies isomórficas del mismo género, como Entamoeba histolytica (patógena) de Entamoeba dispar (no patógena).
Hay que indicar que el diagnóstico por coproantígenos presenta aspectos negativos, como el mayor costo de los reactivos, la obligación de emplear heces recientes o congeladas en la mayoría de los ensayos comercializados y, en ocasiones, la necesidad de examinar más de una muestra para conseguir un resultado concluyente.
Los avances realizados en el diagnóstico de protozoos son variables, aunque significativos en el caso de las especies que presentan una mayor importancia por su patología o alta prevalencia, como son Giardia intestinalis, Cryptosporidium y Entamoeba histolytica, en el mercado se encuentran diferentes pruebas diagnósticas basadas en la detección de antígenos de estos patógenos.
Todas las especies citadas de protozoarios son susceptibles del desarrollo de pruebas de coproantígenos para su diagnóstico. (52)
Test para Rotavirus Debido a que las características clínicas de la gastroenteritis por Rotavirus pueden ser indistinguibles de la causada por otros patógenos, la confirmación de la infección por pruebas de laboratorio de muestras fecales es necesaria para una vigilancia confiable y puede ser útil en áreas de investigación.
El método de laboratorio más ampliamente usado es la detección de antígenos en las heces por ensayos inmunoenzimáticos (EIA) dirigidos a un antígeno común a todos los Rotavirus del grupo A (es decir aquellos que son los principales causantes de la enfermedad en humanos). Ciertos kits comerciales están disponibles, fáciles de usar, rápidos y de alta sensibilidad, haciéndolos adecuados para la vigilancia y el diagnóstico clínico. Otras técnicas, incluyen microscopia electrónica, electroforesis de ARN, reverse transcription– polymerase chain reaction (RT-PCR), y cultivo, usados en áreas de investigación. Métodos serológicos que detectan aumento de anticuerpos séricos, EIA para anticuerpos IgG e IgA para Rotavirus, han sido usados para confirmar infecciones recientes en estudios de investigación. En ensayos de vacunas, la inmunogenicidad de las vacunas de Rotavirus ha sido evaluada con la medición de IgG, IgA específicas y anticuerpos neutralizantes a los serotipos de las cepas vacunales. (53)
VACUNAS contra el Rotavirus
Existe actualmente en el país dos vacunas contra Rotavirus. Se recomienda su uso rutinario a partir de los 2 meses de vida. El esquema de la vacuna monovalente humana (RV1/Rotarix®) es de dos dosis, a los 2 y 4 meses de edad. Para la vacuna pentavalente humano-bovino (RV5/ Rotateq®) se administran 3 dosis: A los 2, 4 y 6 meses y 0 días. Para ambas vacunas la edad mínima de administración es 6 semanas y la edad máxima para la tercera dosis es 32 semanas y 0 días de edad.
Es de resaltar que la casa fabricante de la vacuna RV1 (Rotarix GSK) indica en el prospecto que el esquema de vacunación debe completarse a la edad de 24 semanas. (53)
Recomendaciones para el uso de las Vacunas contra el Rotavirus
Administración rutinaria
El Comité Asesor sobre Prácticas de Inmunización (ACIP, por sus siglas en inglés) recomienda la vacunación rutinaria contra el Rotavirus a los niños en los Estados Unidos. Dos productos diferentes han sido licenciados, RV5 y RV1. Los productos difieren en composición y esquema de administración. La seguridad y eficacia para ambas vacunas fueron demostradas en los estudios clínicos pre-licencia.
Estudios de eficacia demostraron protección de 85%−98% contra la enfermedad severa y 74%−87% contra la enfermedad por rotavirus de cualquier severidad.
RV5 es para ser administrada vía oral en 3 dosis, a los 2,4 y 6 meses de edad. RV1 para ser administrada vía oral en 2 dosis a los 2 y 4 meses de edad. La edad mínima para la primera dosis es 6 semanas; y la edad máxima para la primera dosis es 14 semanas y 6 días. La vacunación no debe ser iniciada en niños de 15 semanas 0 días de edad o mayores por no haber datos suficientes en la seguridad de la administración. El intervalo mínimo entre las dosis es 4 semanas; no se establece un intervalo máximo. Todas las dosis deben ser completadas a la edad de 8 meses y 0 días.
Para niños a quienes la primera dosis de vacuna es administrada inadvertidamente a la edad de 15 semanas 0 días o más, el resto de la vacunación debe ser completada acorde al esquema y a la edad de 8 meses y 0 días, porque el tiempo de la primera dosis no debe afectar la seguridad y eficacia de las dosis subsecuentes. Niños quienes han tenido gastroenteritis por Rotavirus antes de recibir la serie completa de vacunación deben iniciar o completar el esquema acorde a la edad y el intervalo recomendado porque la infección inicial por Rotavirus puede proveer solamente protección parcial contra la infección subsecuente. (53,54)
Ninguna restricción en la alimentación del niño está indicada antes o después de recibir la vacuna. Los niños amamantados deben ser vacunados de acuerdo al mismo esquema que los que no lo son. La eficacia de la vacunación es similar entre ellos. Como con todas las vacunas, la vacuna contra el Rotavirus puede ser administrada a niños con enfermedades leves (ejemplo, gastroenteritis leve, infección leve del tracto respiratorio superior con o sin fiebre). (53)
Administración simultanea:
La vacuna contra el Rotavirus puede ser administrada en conjunto con la DTaP, Hib, IPV, hepatitis B, y vacuna conjugada contra el neumococo, ya que la evidencia disponible sugiere que no hay interferencia con la respuesta inmune. La respuesta inmune a la vacuna de la influenza administrada al mismo tiempo no ha sido estudiada. (53)
Intercambiabilidad de las vacunas contra el Rotavirus
ACIP recomienda que las series deban ser completadas con el mismo producto siempre que sea posible. Sin embargo, la vacunación no debe ser diferida porque el producto usado con la(s) dosis previa(s) no esté disponible o se desconozca. En estas situaciones, el proveedor debe continuar o completar la serie con el producto disponible. Si alguna dosis de la serie fue RV5 o el producto es desconocido, un total de 3 dosis deben ser administradas. Todas las dosis deben estar administradas a la edad de 8 meses, 0 días.
Ningún estudio evalúa la intercambiabilidad de los dos productos. Sin embargo, no hay razón teórica que diga que los efectos secundarios podrían estar aumentados si la serie incluye más de un producto. (53)
Contraindicaciones:
La vacuna contra Rotavirus no debe ser administrada a niños que tengan antecedentes de reacción alérgica severa (ejemplo, anafilaxis) después de dosis previa de la vacuna o a sus componentes. El aplicador de RV1 contiene látex, por lo que niños con reacción alérgica severa (anafilaxis) al látex no deben recibirla. El tubo dosificador de RV5 es libre de látex. (53)
Precauciones:
Alteraciones de la inmunidad:
Se debe considerar el riesgo y beneficio en administrar la vacuna a niños con alteración de la inmunidad conocida o sospechada. No hay datos de seguridad o de eficacia para la administración en niños inmunocomprometidos o potencialmente inmunocomprometidos, que incluyen, inmunodeficiencias primarias y adquiridas, inmunodeficiencia celular e hipogammaglobulinemia; discrasias sanguíneas, leucemia, linfomas, u otras neoplasias que afecten medula ósea o el sistema linfático; niños recibiendo terapia inmunosupresora (altas dosis de corticoesteroides sistémicos) y expuestos o infectados con VIH. Dos consideraciones apoyan la vacunación de los niños expuestos o infectados con VIH, primero, el diagnostico de VIH puede no estar establecido en niños nacidos de madres infectadas antes de la edad de la primera dosis de vacuna; y segundo, las cepas de la vacuna son considerablemente atenuadas. (53)
Gastroenteritis Aguda
En circunstancias habituales, la vacuna no debería ser administrada a niños con gastroenteritis moderada o severa hasta que la condición mejore. Los niños con gastroenteritis leve pueden ser vacunados, particularmente si la demora en la vacunación puede ser sustancial y lo pudiera hacer no elegible a recibirla, ejemplo que tenga edad mayor a las 15 semanas 0 días. (53)
Enfermedad moderada o severa:
Como con otras vacunas, la presencia de enfermedad moderada o severa con o sin fiebre es una precaución para la administración, deben ser vacunados tan pronto como se recuperen de la etapa aguda de la enfermedad. (53)
Enfermedades gastrointestinales crónicas pre-existentes: Niños con síndromes de malabsorción congénitos, enfermedad de Hirschsprung o síndrome de intestino corto, quienes no están con terapia inmunosupresora, deberían beneficiarse de la vacunación, ACIP considera beneficios a pesar del riesgo teórico. No hay datos disponibles en la seguridad o eficacia en estos pacientes. (53)
Regurgitación de la vacuna:
No se debe readministrar una dosis de vacuna en el niño que regurgita, escupe o vomita durante o después de la administración de la vacuna. No hay datos de los beneficios o riesgos asociados con readministrar una dosis. Para las dosis siguientes se debe continuar la vacunación con el esquema de rutina. (53)
REFERENCIAS
1.- Organización Mundial de la Salud. Enfermedades diarreicas. Nota descriptiva No.330. Abril 2013. Disponible en: http://www.who.int/mediacentre/factsheets/fs330/es/. Consultado el 27 de septiembre de 2013. [ Links ]
2.- Organización Panamericana de la Salud. La Diarrea. Junio 2009. Disponible en: http://www.unicef.org/spanish/health/ index_43834.html Consultado el 27 de septiembre de 2013.
3.- Fischer Walker CL, Rudan I, Liu L, Nair H, Theodoratou E, Bhutta Z.A, et al. Global burden of childhood pneumonia and diarrhoea. The Lancet. 2013; 381(9875):1405-1416. [ Links ]
4.- Pérez Schael I. Aplicación universal de la vacuna de rotavirus: impacto en la mortalidad y hospitalizaciones por diarrea. Revista de la Sociedad Venezolana de Microbiología. 2011;31:97-103. [ Links ]
5.- Rísquez. A, Guevara X. Epidemiología de las Consultas por Urgencia y Triaje del Hospital J. M. De Los Ríos. Cuadernos de la Escuela de Salud Pública. Enero-Junio 1; 2013.
6.- Rísquez A, Mosquera C, Ochoa K, Di Giacomo Z, Mata A, Mezzoni M, et al. Mortalidad infantil por enfermedades infecciosas intestinales en Venezuela, 1996-2008. Revista Médica de Risaralda. 2012;17 (2):77-84. [ Links ]
7.- Rísquez A, Rodríguez-Morales A, Castro K, Beker MF, Jimenez F, Correia K. Comportamiento de las causas de mortalidad general en Venezuela entre los trienios 1996-98 y 2006- 2008. V Encuentro Nacional de Demógrafos y Estudiosos de la Población (AVEPO) celebrada en la sede de la Universidad Central de Venezuela (UCV), noviembre de 2011. Disponible en: http://www.somosavepo.org.ve/download/cdt_577.pdf. Consultado el 10 abril de 2012
8.- Pérez-Schael I, Salinas B, González R, Salas H, Ludert JE, Escalona M, et al. Rotavirus mortality confirmed by etiologic identification in Venezuelan children with diarrhea. Pediatr Infect Dis. 2007;26:393-397. [ Links ]
9.- Rísquez A, Rosales T, Rosas MA. Observación inicial del impacto de la vacuna antirotavirus sobre la morbimortalidad por diarreas en Venezuela 2002-2010. Boletín Venezolano de Infectología. Enero-Junio 23; 2012.
10.- Franco V, Rísquez A, Colmenares R, Casanova M, Celis D, Calderon N, Márquez L. Impacto de la vacunación contra el rotavirus sobre la morbilidad y mortalidad en diarreas, Táchira, Venezuela. 1er. Premio Congreso Nacional de Pediatría, 2013. Arch Venez Puer Pediatr. 2013;76:93-98.
11.- Rosales T, Rísquez A. Evaluación del comportamiento de hospitalizaciones por Enfermedades Intestinales Infecciosas (A00- A09) en menores de 5 años en el periodo 2003-2010, en el hospital Universitario de Caracas Cuadernos de la Escuela de Salud Pública. Julio-Diciembre 1; 2013.
12.- Rodríguez E, Sifontes S, Luna H, Gaiti J, Arias Gómez A. Segundo Consenso Nacional de Diarrea. Capítulo Epidemiología. Arch. Venez. Pueric. Pediatr. 2009;72(4):9-15. 13.- Ministerio del Poder Popular para la Salud. República Bolivariana de Venezuela. Anuarios de mortalidad. Años 1999- 2010. Disponible en: http://www.mpps.gob.ve. Consultado el 23 de septiembre de 2013.
14.- Ministerio del Poder Popular para la Salud. República Bolivariana de Venezuela. Anuarios de morbilidad. Años 1995- 2005. Folletos mimeografiados.
15.- Ministerio del Poder Popular para la Salud. República Bolivariana de Venezuela. Anuarios de morbilidad Años 1999- 2011. Disponible en: http://www.mpps.gob.ve. Consultado el 23 de septiembre de 2013.
16.- Ministerio del Poder Popular para la Salud. República Bolivariana de Venezuela. Boletín Epidemiológico Semanal. Semana Epidemiológica Nº 52. Años 2006-2012 Disponible en: http://www.mpps.gob.ve./index.php?option=com_phocadownload & view=category & id=11:anuarios-de-mortalidad & Itemid=915 Consultado el 23 de septiembre de 2013.
17.- Inmunizaciones en Venezuela. Años 1962-2009. Dirección General de Epidemiologia. MPPS. Caracas. Diciembre 2011.
18.- Guía Práctica de la Organización Mundial de Gastroenterología: Diarrea Aguda. Marzo 2008. Disponible en: http://www.worldgastroenterology.org/assets/export/userfiles/2012_Acute%20Diarrhea_SP.pdf. Consultado: 20 de septiembre 2013
19.- Gutiérrez Castrellón P, Polanco Allué I, Salazar Lindo E. Manejo de la gastroenteritis aguda en menores de 5 años: un enfoque basado en la evidencia. An Pediatr (Barc). 2009;71(1):1-19. [ Links ]
20.- Guarino A, Albano F, Ashkenazi S, Gendrel D, Hoekstra J, Shamir R, et al. European Society for Paediatric Gastroenterology, Hepatology, and Nutrition/European Society for Paediatric Infectious Diseases Evidence-based Guidelines for the Management of Acute Gastroenteritis in Children in Europe. J Pediatr Gastroenterol Nutr. 2008;46(2):S81-S122. [ Links ]
21.- Tratamiento de la diarrea, Manual Clínico para los Servicios de Salud, Organización Panamericana de la Salud, 2008. Disponible en: http://bvs.per.paho.org/texcom/colera/001948.pdf. Fecha de consulta: 20 de septiembre de 2013.
22.- Pickering LK, Snyder JD. Gastroenteritis. En: Behrman RE, Kliegman RM, Jenson HB. Nelson Tratado de Pediatría. 17. edición. New York: Editorial Elsevier; 2006. pp. 1272-1275.
23.- Braga de Andrade JA, Fagundes-Neto U. Persistent diarrhea: still an important challenge for pediatricians. J Pediatr (Rio J) 2011;87(3):199-205. [ Links ]
24.- Tori AJ, Carroll AE, Gupta SK. Disaccharidase Activity in Infants and Comparison Based on Symptoms and Histological Changes. J Pediatr Gastroenterol Nutr. 2007; 45(2):194-198. [ Links ]
25.- Canales R P, Alliende G F. Diarrea crónica en el niño. Rev Chil Pediatr. 2012;83(2):179-184. [ Links ]
26.- Diez-Delgado Rubio J. Manejo de Diarreas. En: Tratado de Enfermería en Cuidados Críticos Pediátricos y Neonatales [serial online: 1885-7124] Disponible en: http://www.eccpn.aibarra.org/temario/seccion6/capitulo115/capitulo115.htm Consultado el 23 de agosto de 2013.
27.- Montejo González JC, Estébanez Montiel B. Complicaciones gastrointestinales en el paciente crítico. Nutr Hosp. 2007;22(2): 56-62. [ Links ]
28.- Suárez Cortina L, Cano Gutiérrez B. Manejo actual de la gastroenteritis aguda (GEA) con soluciones de rehidratación oral. Nutr clín diet hosp. 2009;29(2):6-14. [ Links ]
29.- Sandhu BK, Practical Guidelines for the Management of Gastroenteritis in Children. J Pediatr Gastroenterol Nutr. 2001;33(2):S36-S39. [ Links ]
30.- Delgado-Rubio A, De Arístegui J. Diarrea aguda. Gastroenteritis. En: Manuel Cruz. Tratado de Pediatria. 9na edición. Madrid: Editorial Ergon; 2006. pp. 1125-1133.
31.- Burleigh M R, Banks M R. Stimulation of intestinal secretion by vasoactive intestinal peptide and cholera toxin. Autonomic Neuroscience: Basic and clinical. 2007;133(1):64-75. [ Links ]
32.- Lapointe TK, OConnor PM, Bure AG. The role of epithelial malfunction in the pathogenesis of enteropathogenic E. coli-induced diarrea. Laboratory Investigation. 2009;89:964–970. [ Links ]
33.- Petri WA, Miller M, Binder H, Levine M, Dillingham R, Guerrant R. Enteric infections, diarrea and their impact on function and development. J Clin Invest. 2008;118(4):1277- 1290. [ Links ]
34.- Farthinga MJ, Casburn-Jonesa A, Banks MR. Getting control of intestinal secretion: thoughts for 2003. Digestive and Liver Disease. 2003;35:378-385. [ Links ]
35.- Popoff MR. Interactions Between Bacterial Toxins and Intestinal Cells. Toxicon Vol. 1998;36(4):665-685. [ Links ]
36.- Casburn-Jones AC, Farthing MJF. Management of infectious Diarrhoea. Gut. 2004; 53:296-305. [ Links ]
37.- Binder HJ. Pathophysiology of acute diarrhea. Am J Med. 1990;88(6A):2S-4S. [ Links ]
38.- Sellin JH. The pathophysiology of diarrea. Clin Transplantation. 2001;15(4):2-10. [ Links ]
39.- Randy P. Pediatric Gastroenteritis Workup. (Monografía en internet). Disponible en: http://emedicine.medscape.com/article/ 964131-overview. Consultado 01 de septiembre de 2013.
40.- Díaz J, Madera M, Pérez Y, García M, León K, Torres M. Generalidades. Segundo Consenso sobre Enfermedad Diarreica aguda en pediatría. Arch Venez Pueric Pediatr. 2009;72(4):2-8. [ Links ]
41.- Huaroto M. Coprologia funcional. Rev gastroenterol Perú. 1985;5(3):143-138. [ Links ]
42.- Velasco-Benítez CA. El examen de heces en diarrea infantil. Revista Gastrohnup. 2004;6(1):23-25. [ Links ]
43.- Carreazo N Y, Ugarte K, Huicho L. Fecal leukocytes in children with acute diarrhea: time to reconsider the clinical usefulness of the test? Rev. Gastroenterol. Perú; 2011;31(3):216- 223. [ Links ]
44.- Corral I, Gutiérrez B. Leucocitos fecales en el diagnóstico del SDA Juan. Pediatr Día. 1987;3(5):291-292. [ Links ]
45.- Tomat M, Remartini P, Salinas B, Materan MR, González R, Rosas MA, Materan M. Síndrome disentérico en niños menores de 5 años. Salusoline. 2009;13(1):75-88. [ Links ]
46.- Rossomando A, La Riva L, Leston J, Delfin T, Rodriguez J. Síndrome Disentérico en niños, serie de casos. Arch Venez Pueric Pediatr 1999;62:132-137. [ Links ]
47.- Fernández M, Fernández C, Martínez G, Pérez E, Cuza C, Acosta J. Etiología de la diarrea con sangre en menores de 5 años. Rev Cubana Pediatr. 2004 Dic; 76(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext & pid=S0034-75312004000400006 & lng=en&nrm=iso & tlng=es.
48.- Yhurino Carreazo N, Ugarte K, Huicho L. Leucocitos fecales en niños con diarrea aguda: ¿momento de reconsiderar la utilidad clínica de la prueba?. Rev Gastroenterol Perú. 2011;31(3):216-233.
49.- NICE Clinical Guideline 84. Management of acute diarrhoea and vomiting due to gastroenteritis in children under 5. Nacional Institute for Health and Clinical Excellence. April 2009. Disponible en: http://guidance.nice.org.uk/CG84 Consultado el 02 de septiembre de 2013.
50.- Nazeer JT, El Sayed Khalifa K, von Thien H, El-Sibaei MM, Abdel-Hamid MY, Tawfik RA, et al. Use of multiplex real-time PCR for detection of common diarrhea causing protozoan parasites in Egypt. Parasitol Res. 2013;112(2):595-601.
51.- Chávez Navarro, E. Diagnóstico de protozoarios intestinales frecuentes en niños Rev Soc Bol Ped. 2008;47(3):169-177. [ Links ]
52.- Fuentes Corripio I, Gutiérrez Cisneros MJ, Teresa Gárate Ormaechea T. Diagnóstico de las parasitosis intestinales mediante detección de coproantígenos. Enferm Infecc Microbiol Clin. 2010;28(1):33-39.
53.- Center for Disease Control and Prevention. Prevention of rotavirus gastroenteritis among infants and children: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2009; 58(RR- 2):1-25. Disponible en: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5802a1.htm. Consultado: 2 de septiembre de 2013
54. Carrizo Ch J T, Izaguirre J de, Betancourt A, Amando M, Narváez R. Esquema de inmunizaciones para niños, niñas y adolescentes en Venezuela. Recomendaciones para 2013-2014 Sociedad Venezolana de Puericultura y Pediatria. Disponible en: http://www.svpediatria.org/images/stories/pdf/publicaciones/ADDENDUM_-_RECOMENDACIONES_-_2013_-_2014.pdf. Consultado: 2 de septiembre de 2013 40.