Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Puericultura y Pediatría
versión impresa ISSN 0004-0649
Arch Venez Puer Ped vol.78 no.2 Caracas jun. 2015
Melanosis pustulosa neonatal transitoria. A propósito de un caso
Isabel Cristina Ramos de Fernández (1), María Cristina Fernández Ramos (2), Antonio González Mata (3).
(1) Pediatra Puericultor. Jefe del Departamento de postgrado del Servicio Desconcentrado Hospital Universitario de Pediatría Dr. Agustín Zubillaga. Profesora titular de la Universidad Centro-occidental Lisandro Alvarado (UCLA). Barquisimeto. Lara
(2) Médico cirujano. Interno del Hospital Br. Rafael Rangel. Yaritagua. Yaracuy.
(3) Pediatra Puericultor. Infectólogo pediatra. Adjunto del Servicio de Infectología del Hospital Universitario de Pediatría Dr. Agustín Zubillaga. Barquisimeto. Lara. Profesor asociado Universidad Centro-occidental Lisandro Alvarado (UCLA). Barquisimeto. Lara.
Autor corresponsal: Isabel Cristina Ramos de Fernández Teléfono: 0424 5752698 Correo: titina_ramos@hotmail.com
RESUMEN
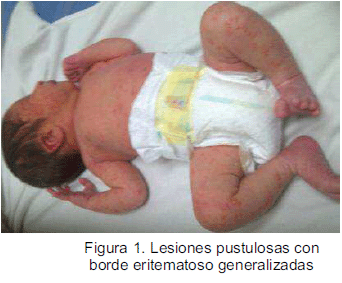
La melanosis pustulosa neonatal transitoria (MPNT) es un proceso benigno caracterizado por la presencia de máculas, vesículas y pústulas visibles desde el momento del nacimiento y con resolución en las primeras semanas o meses de vida. Esta patología tiene una prevalencia global menor a 1% y no requiere tratamiento, pero es fundamental su reconocimiento y así realizar un buen diagnóstico diferencial para poder tranquilizar a los padres y evitar actitudes terapéuticas innecesarias que pueden ser iatrogénicas. Se presenta el caso de un recién nacido de 48 horas de edad, con lesiones pustulosas generalizadas, que se resolvieron al sexto día de edad, dejando máculas hiperpigmentadas.
Palabras clave: Pustulosis, exantemas neonatales, pústulas en recién nacido.
Transient neonatal pustular melanosis. Presenting a case
SUMMARY
Transient neonatal pustular melanosis (TNPM) is a benign condition characterized by the development of maculae, vesicles and pustules that are present at birth. It resolves within the early weeks and months of life. This pathology has a global minor prevalence of 1 % and requires no treatment. However, it is important that a correct differential diagnosis is performed in order to reassure the parents and avoid unnecessary therapeutic approaches that may be iatrogenic. This study presents the case of a newborn child of 48 hours of age, with widespread pustular injuries that resolved by the sixth day of age, with hyperpigmented maculas as sequelae.
Key words: Neonatal exanthema, pustulosis, newborns
Recibido: 30/5/2015 Aceptado: 15/6/2015
INTRODUCCIÓN
La melanosis pustulosa transitoria del recién nacido (MPNT) fue descrita y reportada por primera vez por Ramamurthy y colaboradores en el año 1976 (1). Consiste en un trastorno infrecuente, benigno de etiología desconocida, con una prevalencia global menor a 1%, que afecta el 0,1 a 0,3% de los recién nacidos de raza blanca y el 5% de neonatos de raza negra. Afecta por igual a ambos sexos (2).
Se manifiesta por pústulas y vesículas difusas o generalizadas sobre una piel sana (3).
El objetivo de la presentación del caso es el de dar a conocer esta patología y evitar que sea confundida con una infección bacteriana. Al tener un conocimiento sobre esta patología se evitará someter al paciente a tratamientos y pruebas complementarias innecesarias.
CASO CLÍNICO
Se trata de un recién nacido a término masculino que consultó por lesiones en piel. Su madre refirió que a las 6 horas de edad presentó eritema generalizado. A las 30 horas de edad aparecieron lesiones pustulosas en la espalda y luego empezaron a aparecen en miembros inferiores y superiores. A las 48 horas de edad las lesiones pustulosas cubrían cuero cabelludo. Consulta y se decidió su ingreso.
Antecedentes. Producto de tercer embarazo controlado, simple 38 semanas de gestación, cesárea para esterilización quirúrgica. Peso 2,75 kgs talla 49cms. Niega complicaciones perinatales. A los 5 meses de embarazo, la madre presentó cólico nefrítico e infección urinaria. Recibió sultamicilina. A las 36 semanas presentó infección vaginal por lo que recibió óvulos para aplicación intravaginal de Clindamicina 100mgs y Ketoconazol 400mgs. Recibió Clorhidrato de Isoxsuprina (duvadilán) desde los 4 meses hasta las 38semanas por amenaza de parto prematuro. Inició contracciones uterinas dolorosas 48h antes del parto. Ruptura de membranas 3h y media antes del parto. Sin antecedentes familiares cutáneos de interés
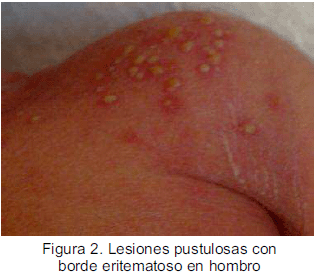
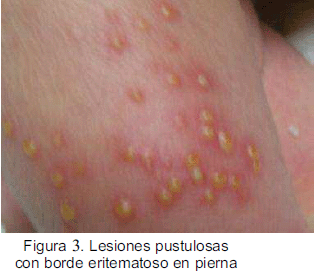
Examen físico: regular estado general, activo, llanto fuerte, eritema generalizado en piel (Figura 1), lesiones pustulosas con borde eritematoso en tronco, miembros superiores (Figura 2) e inferiores (Figura 3), cuero cabelludo (Figura 4). Las lesiones estuvieron más concentradas en cuero cabelludo en región temporal bilateral y en hombros.
Discreto tinte ictérico en piel y escleras. Ruidos cardíacos rítmicos, pulmonar sin agregados. Abdomen blando, sin tumoraciones, cordón umbilical en vías de momificación. Genitales de aspecto normal, reflejos del recién nacido presentes.
El paciente no presentó fiebre ni otros signos anormales. Se planteó la posibilidad de rash pustular estéril y diagnóstico diferencial con trasmisión vertical de infección bacteriana por Staphylococcus aureus o Streptococcus pyogenes e infección viral. Se indicó tratamiento con oxacilina y muciporucín.
Exámenes de laboratorio: Hematología: Leucocitos 8.900 /mm3, segmentados 54 %, linfocitos 46 %, Hb 17,4 g%, Hto 52,7 %, plaquetas 186.000/mm3
Extendido de secreción de lesiones pmn 80% eos 10 % bas 6 %. Grupo sanguíneo: Madre e hijo O Rh positivo, bt 9,2 bd 1 mg% bi 8,2mg%. Procalcitonina 0,51 ng/ml (valor de referencia a las 48 horas 2 ng/ml.)
17/9/13: Leucocitos 9.000 /mm3, segmentados 58%, linfocitos 42%, Hb 17,3g %, Hto 52,7%, plaquetas 205.000/mm3. Multiplex III para la detección de Citomegalovirus Epstein barr, Varicela zoster, Herpes simple 1 y 2, Herpes virus 6 negativo. El cultivo de las lesiones pustulosas fue negativo.
Tomando en cuenta las características clínicas, evolución y resultados de laboratorio, se descartaron diagnósticos planteados al ingreso y se diagnosticó melanosis pustulosa neonatal transitoria.
A partir de los 5 días de edad, las lesiones empezaron a mejorar, y persisten en cuero cabelludo y eran escasas en miembros y tronco, igualmente, disminuyó el eritema en piel.
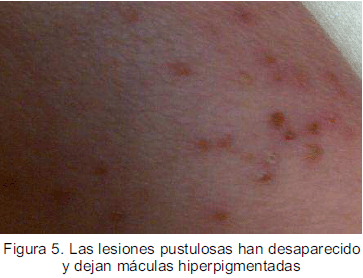
Al sexto día de edad las lesiones pustulosas se habían desaparecido y dejaron máculas hiperpigmentadas (Figura 5).
Tras la sospecha clínica de melanosis pustulosa neonatal transitoria (MPNT), se informó a los padres del carácter benigno y evanescente del cuadro y de la no necesidad de tratamiento.
DISCUSIÓN
La melanosis pustulosa transitoria del recién nacido, trastorno infrecuente, benigno de etiología desconocida, que afecta con mayor frecuencia a neonatos de raza negra. Sin embargo, el caso presentado tiene un fototipo claro, aun cuando se describe con mayor frecuencia en pacientes de raza negra, tal como es el caso reportado por Balbín y otros (3).
Se caracteriza clínicamente por la aparición de múltiples pústulas y vesículas, sobre una piel sana, visibles desde el momento del nacimiento tal como ocurrió con el caso reportado por Agusti y otros (4). En el caso presentado, las lesiones aparecieron a las 6 horas de edad.
Las lesiones pueden ser escasas o numerosas y afectan cualquier parte de la superficie corporal. La localización más frecuente son la frente, sien, mejillas, cuello, espalda y glúteos. Es excepcional la afectación palmas y plantas (4). En el caso descrito predominaron las lesiones en cuero cabelludo, miembros superiores e inferiores.
La MPNT progresa en tres estadios: (5)
1) vesículas y pústulas superficiales de 1 a 10 mm, con presencia o no de eritema mediano subyacente; 2) ruptura de las vesículas y pústulas, resultando en máculas hiperpigmentadas rodeadas de descamación y 3) hiperpigmentación residual que puede persistir por meses, antes de resolverse Se considera que las lesiones hiperpigmentadas son un fenómeno secundario postinflamatorio (3).
El cuadro no se asocia a manifestaciones sistémicas. (6) La etiología de la MPNT es desconocida y algunos autores no reportan asociación a infecciones maternas ni a la exposición a sustancias tóxicas (3), sin embargo, algunos autores reportan una incidencia aumentada de metaplasia escamosa en la placenta de las madres de niños afectados de esta enfermedad, por lo que algunos han supuesto la implicación de algún proceso inflamatorio o infeccioso ocurrido intraútero (3).
El diagnóstico se base en datos clínicos y el despistaje de otros procesos patológicos de mayor gravedad que requieren tratamiento antibiótico urgente. La realización de una biopsia cutánea no es habitualmente necesaria (4). El estudio microscópico del contenido de las pústulas muestra un número variable de polimorfonucleares con pocos eosinófilos y el cultivo es negativo.
Diagnóstico diferencial: Esta entidad se confunde con procesos infecciosos graves, por lo que los pacientes con MPTRN pueden recibir tratamientos antibióticos empíricos o ser sometidos a exploraciones invasivas (4). Entre las entidades con las que se hace diagnóstico diferencial está el eritema tóxico del recién nacido (ETRN), acné neonatorum o foliculitis pustulosa eosinofílica, sífilis, herpes simple, varicela. Lo fundamental es descartar una infección sistémica (2,7).
Igualmente debe hacerse diagnóstico diferencial con Impétigo neonatorum infección, de piel caracterizada por lesiones bulosas, diseminadas, causadas por estafilococos, ocasionalmente complicada por estreptococos. Se le llama también dermatitis exfoliativa infantil. Se acompaña de toxicidad sistémica. Se descartaron las patologías mencionadas por el buen estado general del paciente, resultados de hematología, cultivo negativo del contenido de las pústulas, extendido estudio microscópico del contenido de las pústulas con predominio de polimorfonucleares, multiplex viral iii y procalcitonina negativos.
Se concluye que la melanosis pustulosa neonatal transitoria es una enfermedad benigna autolimitada, que debe ser considerada en caso de recién nacidos con lesiones pustulosas sin manifestaciones sistémicas.
El uso de antibióticos no es necesario y no requiere tratamiento. Debe hacerse diagnóstico diferencial con infecciones graves.
REFERENCIAS
1. Ramamurthy R, Reveri M., Esterly N, Fretzin D, Pildes R. Transient neonatal pustular melanosis. J Pediatr 1976; 88: 831-835. [ Links ]
2. Ferrandtz C, Coroteu W, Ribera M, Lorenzo J, Natal A. Sterile transient neonatal pustulosis is a precocious form of erithema toxicum neonatorum. Dermatology 1992; 185:18-22. [ Links ]
3. Balbín E, Fernández C, Vadivieso J, Hernanz J. Melanosis pustulosa neonatal transitoria. Acta Pediatr Esp 2008; 66(11):561-563. [ Links ]
4. Agusti A, Messeguer F, Febrerr I, Alegre V. Melanosis pustulosa transitoria del recién nacido. Actas Dermosifiliogr 2013; 104(1):84-85. [ Links ]
5. Antaya R, Robinson M. Blisters and Pustules in the Newborn. Pediatr Ann 2010; 39:635- 636. [ Links ]
6. Mebazaa A, Khaddar K, Cherif F, Mokni M, Haquet S, Ben A. Transient pustular eruption in neonates. Arch Pediatr Soc Franc Pediatr 2011; 18:291-293. [ Links ]
7. Pei-San C, Cheung L., Yu-Ling H, Cheng-Yu L. An Infant with transient neonatal pustulosis melanosis. Presenting as pustules. Pediatr Neonat 2010; 51(6): 356-358. [ Links ]