Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Puericultura y Pediatría
versión impresa ISSN 0004-0649
Arch Venez Puer Ped vol.80 no.1 Caracas mar. 2017
Esquema de inmunizaciones para niños y adolescentes de Venezuela. Recomendaciones enero 2017 Sociedad Venezolana de Puericultura y Pediatría
Juan T Carrizo Ch (1), Adelfa Betancourt (2), Jacqueline de Izaguirre (3), Yecenia Pérez (4),Tatiana Drummond (5), Dina Figueroa (6), Alejandro Rísquez (7), José Levy (8), Sileo Enriqueta(9) , María Teresa Ghersy (10)
1- Pediatra Neonatólogo. Coordinador Comisión.
2- Pediatra Epidemióloga,
3- Pediatra Infectóloga,
4- Pediatra.
5- Pediatra Infectóloga.
6- Pediatra.
7- Pediatra Epidemiólogo.
8- Pediatra Epidemiólogo.
9- Pediatra Medicina del adolescente.
10- Pediatra Intensivista
La Junta Directiva Central de la Sociedad Venezolana de Puericultura y Pediatría, en febrero próximo pasado, dirigió comunicación al Despacho de la Defensoría Pública de la Nación Venezolana y con base en una de las competencias del mencionado Organismo, específicamente Velar por el correcto funcionamiento de los servicios públicos, amparar y proteger los derechos e intereses legítimos, colectivos o difusos de las personas, contra las arbitrariedades, desviaciones de poder y errores cometidos en la prestación de los mismos interponiendo cuando fuere procedente las acciones necesarias para exigir al Estado el resarcimiento a las personas de los daños y perjuicios que le sean ocasionados con motivo del mal funcionamiento de los servicios públicos, censuró entre otros aspectos, el déficit de vacunas que afecta en la actualidad y a futuro, la salud de niños, adolescentes y adultos venezolanos.
Otros profesionales de la salud que desempeñan actividades asistenciales, docentes y de investigación, tanto en el sector público como privado, en instituciones educativas o de salud, aglutinados en instituciones como son la Academia Nacional de Medicina, Sociedades Científicas Médicas de Venezuela, la Red Defendamos la Epidemiologia Nacional (RDEN), Red de Sociedades Científicas Médicas de Venezuela, todas dedicadas a la defensa del Derecho a la Salud, también han emitido sus reclamos ante la Fiscalía General de la República Bolivariana de Venezuela, respecto a la falta de vacunas. La ausencia de información epidemiológica veraz aunado a la falta de biológicos ha llevado a reaparición de enfermedades, como es el caso de la difteria que tras 24 años de estar controlada, está vigente en el territorio venezolano desde septiembre del 2016.
La Comisión de Inmunizaciones manifiesta su preocupación por la situación de riesgo de padecer difteria la población de aquellas entidades federales del país con bajas coberturas de vacunación con vacuna pentavalente, toxoide tetánico-diftérico y fiebre amarilla, al igual de la ausencia de más de seis meses de la vacuna contra el neumococo (VPN-13) del Programa Ampliado de Inmunizaciones (PAI) del Ministerio Popular Para la Salud (MPPS). Del mismo modo, el riesgo de tener más afectados por otras enfermedades prevenibles por vacunas debido a la imposibilidad de contar con sus productos en el mercado.
Vacunas como: la anti Influenza, contra Hepatitis A y la combinada contra hepatitis A-B, contra la Varicela, vacunas conjugadas para meningococos bivalente y tetravalente, contra el Herpes Zoster, que si bien no están incluidas en el PAI, llegaban a Venezuela y podían ser administradas por pediatras y otros especialistas. Buen porcentaje de la población menor de 5 años ha quedado con esquemas incompletos para algunas de estas vacunas.
Caso de reseñar en particular es la vacuna contra el Virus de Papiloma Humano (VPH), aprobada su licencia para Venezuela desde 2015, su falta de inclusión en el PAI, y gran ausencia para su administración en las consultas privada de pediatría, ginecología, urología o infectología.
La Comisión reafirma las indicaciones publicadas en el esquema del 2016, en particular para:
Poliomielitis: la primera dosis debe cumplirse con la administración de vacuna de polio inactivada (VPI) a los dos (2) meses de edad y las dosis consecuentes con bVOP
Fiebre amarilla: administrar refuerzo en la población de las zonas geográficas con riesgo de contraer Fiebre Amarilla.
Recomendamos incrementar las coberturas vacunales en niños y adolescentes en todas las vacunas, mediante información continua a los padres o representantes.
SUPLEMENTO
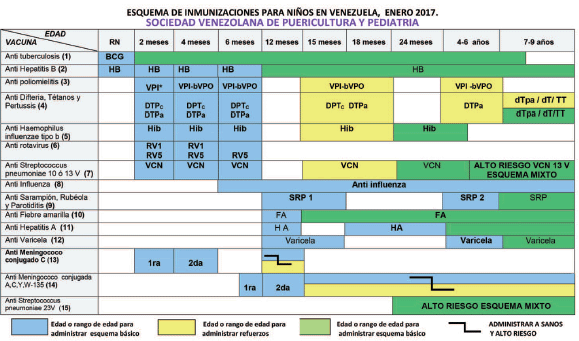
(1) Vacuna anti tuberculosis.
Bacillus de Calmette Guérin (BCG)
En países con alta carga de morbilidad por tuberculosis, a todos los recién nacidos o lactantes debe administrarse dosis única de la vacuna BCG lo antes posible. No debe vacunarse contra la tuberculosis a los lactantes y niños con infección sintomática por el virus de la inmunodeficiencia humana (VIH), ni a aquellos que sufran inmunodeficiencia por otras causas.
Puede administrarse sin previa prueba de PPD, quien no tenga antecedentes de haber recibido la vacuna y no sea contacto de caso de tuberculosis, hasta los 7 años. La administración en mayores de 7 años, se hará exclusivamente por indicaciones específicas de orden médica o epidemiológica.
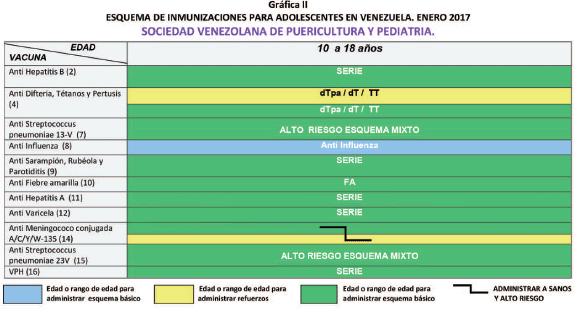
De 10 a 20% de los vacunados no desarrollan cicatriz vacunal, sin que esto se correlacione con falta de protección o indicación para revacunar. Ver gráficas I y II.
(2) Vacuna anti Hepatitis B. (Hep B)
Administrar a todo recién nacido dentro de las primeras 12 horas del nacimiento, antes de su egreso de la maternidad. Cuando se desconozca el estado serológico de la madre para el Virus de la Hepatitis B (VHB), debe evidenciarse en ella, solicitando los marcadores anticuerpos Hbcore (anti Hbcore) y antígenos de superficie de virus de hepatitis B (anti HBsAg).
Si el recién nacido es producto de madre con serología negativa para el VHB, se puede iniciar el esquema de vacunación a los dos meses de edad. El intervalo mínimo entre 2da y 3ra dosis, nunca debe ser menor a 8 semanas y la 3ra dosis nunca antes de los 6 meses de la primera.
El recién nacido producto de madre con serología positiva (HBsAg) para Hepatitis B debe recibir la 1ra. dosis de la vacuna en las primeras 12 horas de vida y adicionalmente 0.5 ml de inmunoglobulina anti Hepatitis B. Ésta última puede administrarse hasta el 7mo día de nacido. La 2da dosis se debe administrar al mes de edad y 3ra., no antes de los 6 meses de edad. A estos niños, posteriormente, de los 9 a 18 meses después de completar el esquema de vacunación, se les pedirá la determinación de Anti-HBsAg; si las cifras de anticuerpos son menores a 10 UI/I, debe repetirse el esquema completo.
Para la dosis en el recién nacido sólo debe administrarse la vacuna monovalente, mientras que para continuar y completar el esquema de vacunación puede utilizarse el producto monovalente o vacunas combinadas (Pentavalente o Hexavalente). Δ Ver gráfica I
A todo niño o adolescente con afecciones crónicas (diabetes, patología renal, cardiopatías, enfermedad respiratoria y otras) debe evaluarse su estado de vacunación contra la hepatitis B. De no tener antecedentes de vacunación, es importante administrar la serie.
(3) Vacunas anti poliomielitis.
Desde el año 2014 la OMS inició la estrategia que llevará a la erradicación de la polio, al realizar el cambio de la vacuna tVPO (virus 1,2 y 3) por bVPO (virus 1 y 3).
Desde el 1ro de mayo de 2016 mundialmente se administra la bVPO. Este cambio se acompaña con la recomendación de que la primera dosis se cumpla con la administración de vacuna de polio inactivada (VPI) a los dos (2) meses de edad (sola o con vacuna combinada) y, vacuna polio oral (bVPO) en las dosis subsiguientes de los cuatro (4) y seis (6) meses de edad, así como en los refuerzos y en las campañas de seguimiento.
De no cumplirse en la primera dosis la administración de la VPI, puede hacerse en cualquiera de las dosis. Niños que reciban solo VPI, deben recibir dosis de bVPO en campañas de seguimiento.
Hijos de madres con VIH/SIDA, niños con infección documentada con VIH y otras inmunodeficiencias no deben recibir vacuna VPO. ΔΔ Ver gráfica I
(4) Vacunas anti difteria, tétanos y pertussis (Tos ferina)
El esquema ideal de tres dosis más dos refuerzos, debe ser con DTPc (Pertusis completa) o con la vacuna DTPa (Pertusis acelular). La vacuna dTpa, contentiva de menor concentración de los componentes difteria y pertusis, debe usarse como dosis única de refuerzo o como una de las dosis dentro de la serie en las situaciones:
Niños de 7 a 10 años y adolescentes.
Con esquema incompleto: Dentro de las dosis faltante debe administrarse una de dTpa las otras con dT.
No inmunizados deben recibir la serie de tres dosis.
Una de ellas debería ser con dTpa y dos dosis de dT.
La vacuna dTpa puede ser administrada en mujeres embarazadas idealmente de las 27 a 36 semanas de gestación (32 semanas en promedio), de no lograrse se debe administrar en el postparto inmediato; y posteriormente las dosis necesarias de TT o dT, a objeto de cumplir con las pautas para la eliminación del tétanos neonatal. La vacuna dTpa puede ser administrada en cada gestación.ΔΔ
En adultos (aún en mayores de 65 años), sin esquema previo o incompleto, una de las dosis debe ser dTpa.
Administrar refuerzos con dT o TT cada 10 años. Ver gráficas I y II.
(5) Vacuna anti Haemophilus influenzae tipo b.
Se recomienda dosis de refuerzo de 15 a 18 meses de edad. Ver gráfica I
Niños no inmunizados, de 5 a 6 años de edad con enfermedades de alto riesgo de adquirir infecciones por Hib deben recibir una (1) dosis de vacuna pentavalente. Para aquellos infectados con VIH o con deficiencia de IgG2 deben recibir 2 dosis con intervalo de 4 a 8 semanas.
Aquellos niños vacunados con alguna combinación vacunal que incluya pertusis acelular, es muy importante que reciban la dosis de refuerzo, debido a la posibilidad de presentarse disminución en la producción de anticuerpos específicos contra Haemophilus influenzae tipo b, por interferencia inmunológica. Δ Ver gráfica I
(6) Vacunas anti Rotavirus
Existe actualmente en el país dos vacunas anti Rotavirus. Se recomienda su uso rutinario a partir de los 2 meses de vida. El esquema de la vacuna monovalente humana (RV1 / Rotarix®) es de dos dosis, a los 2 y 4 meses de edad. Para la vacuna pentavalente humano-bovino (RV5 / Rotateq®) se administran 3 dosis: A los 2, 4 y 6 meses. A diferencia de la VPO no debe administrase nuevamente ante regurgitación o vomito de la misma. Para las dos vacunas la edad mínima de administración es 6 semanas y la edad máxima para la tercera dosis es 32 semanas y 0 días de edad. En caso de no estar documentada la vacuna de la dosis inicial (vacuna monovalente o pentavalente) puede continuarse el esquema con la vacuna disponible, pero cumpliendo el esquema indicado del producto. Ver gráfica I.
(7) Vacuna anti neumocóccicas conjugada (Streptococcus pneumoniae)
Se administran tres (3) dosis con intervalo de dos (2) meses y un refuerzo de los 15 a los 18 meses de edad. Los niños que reciban la primera dosis a partir de los siete (7) meses de vida, deben recibir dos (2) dosis más un (1) refuerzo. Quienes inicien esquema de 12 a 23 meses, solo recibirán dos (2) dosis. En niños sanos con edades de 24 a 59 meses sin inmunización previa, administrar una (1) dosis de vacuna conjugada PCV13, dando prioridad a niños con riesgo moderado de infección (asistencia a guarderías, casas de cuidado diario y otros).
Desde el 1 de julio de 2014 en Venezuela el PAI incluyó la vacuna PCV13, con el esquema de dos dosis: a los dos (2) y cuatro (4) meses de edad, y un (1) refuerzo de los 12 a 15 meses de edad.
Niños con alto riesgo de infección por S. pneumoniae mayores de 24 meses, adolecentes e individuos de todas las edades con alto riesgo a contraer infecciones por Streptococcus pneumoniae o sus complicaciones deben recibir en forma secuencial esquema mixto con las vacunas conjugadas y de polisacárido 23-valente de manera complementaria. (Ver vacuna Anti neumocócica de polisacaridos 23-valente)
Recomendaciones del Comité Asesor sobre Prácticas de Inmunizaciones (ACIP) para esquema mixto
- Niños vacunados antes de los 2 años, con esquema completo o con 3 dosis de PCV 13, deben recibir 1 dosis de esta vacuna y con intervalo de 8 semanas una dosis de PV23.
- Niños no vacunados antes de los 2 años o con esquema menor a 3 dosis de vacunas conjugadas PCV 13, deben recibir dos dosis de esta vacuna con intervalo de 8 semanas y luego una dosis de PV23.
- Dosis única de PCV13 debe administrarse a niños y adolescentes de 6 a 18 años de edad con asplenia anatómica o funcional, VIH, inmunodeficiencia primaria, insuficiencia renal crónica, síndrome nefrótico y condiciones de riesgo (implante coclear, fuga de líquido céfalo raquídeo y otras) seguida a las 8 semanas de una dosis de VPS23.
- Individuos de 19 y más años de edad con enfermedades de inmunodepresión (insuficiencia renal crónica, síndrome nefrótico) asplenia anatómica o funcional, VIH, cardiopatías, enfermedades respiratorias y otras, debe adminístresele dosis única de PCV13 seguida de una dosis de VPS23, 8 semanas después. Aquellos previamente vacunados con VPS23 deben ser vacunados con dosis única de PCV13 un año después de haber recibido la VPS23. Δ
Dado que existen niños inmunizados con otras vacunas conjugadas sugerimos que el esquema mixto y complementario ya mencionado, pueda administrarse de igual forma a niños y adolescentes con alto riesgo tanto con PCV 10 como PCV 13. Ver Grafica I.
(8) Vacuna anti-Influenza
Toda persona ≥ de 6 meses de edad debe recibir vacuna contra la Influenza.
A niños < de 9 años que reciban la vacuna por primera vez, administrar 2 dosis con intervalos de 4 semanas. En menores de 36 meses se utiliza dosis pediátrica (0,25 ml), a partir de los 36 meses (0,5 ml). Posteriormente administrar una dosis anual. Ver gráficas I y II
Dado que la inmunidad es de corta duración, se recomienda la vacunación anual para una óptima protección contra la gripe, para todas las personas con edades de 6 meses en adelante, como la primera y mejor manera de proteger contra la influenza
La Comisión de Inmunizaciones hace las siguientes indicaciones:
Toda embarazada a cualquier edad gestacional, de ser posible se encuentre en el segundo o tercer trimestre.
Vacuna inactivada. ΔΔ
Toda persona sana con edad ≥ a los 6 meses.
Toda persona con edad ≥ a los 6 meses que tenga alguna enfermedad crónica o condición de riesgo a padecer la influenza y complicaciones.
Personas en contacto o al cuidado de personas de riesgo:
-Trabajadores del sector de la salud. ΔΔ
-Representantes y cuidadores de niños menores de seis meses de edad.
Todas las vacunas contra la influenza 2017-2018 han sido fabricadas para brindar protección contra cuatro virus.
(9) Vacunas anti sarampión, anti rubéola y anti parotiditis
La dosis inicial debe administrarse a los 12 meses de edad. La segunda dosis de los 4 a 6 años. Según situación epidemiológica el intervalo mínimo entre dosis es de 4 semanas. De no tener este esquema en los primeros 10 años debe cumplirse en la adolescencia. Ver gráficas I y II
Siguiendo pautas de la OMS /OPS /MPPS, para lograr la erradicación del Sarampión, es obligatorio la administración de dosis adicionales en las Campañas de Seguimiento y mantener altos niveles de cobertura de vacunación a nivel nacional y local (mayor de 90 %). ΔΔ
(10) Vacuna anti amarílica (Fiebre Amarilla).
La persistencia de focos geográficos reactivados, ratifica la necesidad de vacunar a partir de los 12 meses de edad. En situación de epidemia la vacuna debe administrarse a partir de los 6 meses de edad, sin embargo el médico debe conocer y estar vigilante al riesgo teórico de encefalitis, que puede presentarse en niños de 4 a 9 meses de edad. En caso de vacunar a mujeres en lactancia, ésta debe suspenderse durante 14 días por el riesgo de pasar el virus vacunal al lactante. ΔΔ
La única institución autorizada para expedir el certificado internacional de vacunación anti amarílica es el MPPS. En mayo de 2013 la OMS declaro la no necesidad de administrar refuerzo. Sin embargo es aceptado que los países que consideren administrar el refuerzo en la población de las zonas de riesgo para Fiebre Amarilla, pueden hacerlo. Ver gráficas I y II
(11) Vacuna anti Hepatitis A. (HepA)
Se administran dos (2) dosis con intervalo mínimo de seis (6) meses. La primera dosis se administrar a los 12 meses de edad y la segunda dosis se debe administrar con intervalo de seis (6) meses a 18 meses o más. El esquema de la vacuna puede cumplirse en niños y adolescentes a cualquier edad. La dosis pediátrica se indica a menores de 18 años. En espera de su inclusión en el PAI. Ver gráficas I y II
(12) Vacuna anti varicela
Se administran dos (2) dosis. La primera dosis debe administrarse a los 12 meses de edad y la segunda de los cuatro (4) a los seis (6) años de edad. Según situación epidemiológica el intervalo mínimo entre dosis es de cuatro (4) semanas. En los adolescentes no vacunados se administran 2 dosis con intervalos de 3 meses. En espera de su inclusión en el PAI. ΔΔ Ver gráficas I y II
(13) Vacunas anti meningococo
El meningococo (N. meningitidis) causa enfermedad endémica y también epidémica, principalmente meningitis y meningococcemia. En Venezuela desde 2009, circulan los serogrupos B, C, Y, en ese respectivo orden. Se conocen brotes en distintas zonas del país, uno de los más importantes es el del estado Sucre donde se aisló recientemente el serogrupo W. En los datos aportados en los informes anuales de SIREVA II (2013), se observa que los serogrupos B, Y y C afectó a los menores de un año y, en menores de 5 años, así como en el grupo de 5 a 14 años fueron los serogrupos B, C y Y como causantes de meningitis y sépsis. En el grupo de 15 a 25 años predominó el serotipo C, seguido de B y Y
Las vacunas contra meningococo se recomiendan en el presente esquema a niños y adolescentes sanos y con alto riesgo a contraer la enfermedad (déficit de componentes del complemento, asplenia anatómica o funcional, inmunodeficiencias primarias y, situaciones de endemia o híper-endemia).
Las vacunas no conjugadas, por su poca inmunogenicidad en niños menores, solo deben ser administradas a partir de los 2 años de edad y dependiendo de la situación epidemiológica se hará las recomendaciones al respecto.
Actualmente están disponibles en el país dos vacunas conjugadas contra el meningococo. Por la gravedad de la enfermedad y su alta mortalidad, la Comisión de Inmunizaciones de la SVPP recomienda administrar:
1.- Vacuna conjugada contra meningococo C.
Niños sanos menores de 6 meses: Esquema de dos (2) dosis a los 2 y 4 meses más refuerzo entre 12 a 15 meses de edad.
Niños sanos de 6 meses a 11 meses administrar una (1) dosis con refuerzo después de los 12 a 15 meses de edad.
Cuando se administra por primera vez en mayores de 1 año administrar dosis única.
2.- Vacunas conjugadas tetravalente contra meningococo
Venezuela hasta el momento cuenta con una vacunas conjugada tetravalente contra meningococos A/C/Y/W-135 (MCV4) Actualmente solo la MCV4-D (MENACTRA®). Licencia concedida por el MPPS para administrar a partir de los 9 meses de edad hasta los 55 años.
Niños sanos y alto riesgo de infección por meningococos
Para niños sanos, administrar la primera dosis a partir de los 9 meses de edad y la segunda dosis a los 12 a 15 meses de edad. Cumplir un refuerzo en la adolescencia (de 11 a 19 años).
Para niños sanos, sin antecedentes de vacuna antes de 24 meses, es decir de 2 a 10 años, administrar una dosis y refuerzos en la adolescencia.
Para niños con alto riesgo de infección por meningococos con déficit de los componentes del complemento o con asplenia anatómica o asplenia funcional o VIH; administrar la primera dosis a los nueve (9) meses de edad y la segunda dosis ocho semanas (8) después. Refuerzo cada cinco (5) años. Este esquema debe cumplirse después de al menos cuatro (4) semanas de finalizada la serie de vacunas conjugadas contra el neumococo.
Adolescentes sanos sin antecedentes de vacunación.
Preferiblemente administrar a los 11 a 12 años más refuerzo a los 16 años.
Sí, se administra de 13 a 15 años, el refuerzo debe ser administrado de los 16 a 18 años.
Sí, se administra a los 16 años, una sola dosis.
Adolescentes con alto riesgo de infección por meningococos con déficit de los componentes del complemento o con asplenia anatómica o asplenia funcional o VIH, sin antecedentes de vacunación de los nueve (9) meses de edad a los diez (10) años; administrar esquema de dos (2) dosis con ocho (8) semanas de intervalo y refuerzo cada cinco (5) años a partir de la fecha de la última dosis.
La Comisión de Inmunizaciones recomienda que a niños con alto riesgo para contraer enfermedad por meningococo administrar dos dosis de vacuna contra meningococo C (2 y 4 meses) y a partir de los 9 meses administrar la vacuna tetravalente conjugada MCV4-D. A partir de 6 meses el esquema es una dosis meningococo C y con separación de 3 meses, administra la vacuna tetravalente conjugada. Ver Gráficas I y II
La vacuna MCV4-D también está indicada a trabajadores del sector salud y viajeros a zonas de alta endemicidad: una dosis hasta los 55 años de edad. ΔΔ
NOTA: Recientemente en USA han sido introducidas dos (2) nuevas vacunas conjugadas contra el meningococo B. Al estar registradas en Venezuela esta Comisión hará las respectivas recomendaciones.
15) Vacuna Anti neumocócica de polisacaridos 23-valente
No debe administrarse antes de los 2 años de edad. Para niños, adolescentes y adultos de todas las edades se debe cumplir esquema mixto con vacunas antineumocócica conjugadas (esquemas previos completos de VCN 10 o VCP 13), el intervalo mínimo con esquema completo previo de vacuna anti neumocócica conjugada es 8 semanas.
Desde febrero de 2013 el Comité Asesor sobre Prácticas de Inmunizaciones (ACIP) recomienda la revacunación hasta dos (2) dosis antes de los 65 años de edad con VPS23 después de transcurridos cinco (5) años de la primera dosis. Esta pauta aplica para niños, adolescentes y adultos con asplenia anatómica o funcional, incluyendo enfermedad de células falciformes o con una condición de inmunocompromiso. No se recomienda más de dos (2) dosis. Si se administra primero la PCV-23 debe esperarse un (1) año para administrar la VNC- 13. Dar Ver gráfica I y II.
16) Anti Virus de Papiloma Humano (VPH)
En la actualidad hay tres tipos de vacunas contra el virus de papiloma humano (VPH) aprobadas en los E.E.U.U y Europa para su uso de forma rutinaria en los dos sexos:
Vacuna tetravalente contra los serotipos de VPH 6, 11, 16 y 18. (Gardasil®, Merck).
Vacuna bivalente contra los serotipos 16 y 18 (Cervarix®, Glaxo SmithKline).
Vacuna nonovalente (Gardasil® 9, Merck) que protege contra 9 serotipos: 6, 11, 16, 18, 31, 33, 45, 52 y 58. En Venezuela se registró la Vacuna tetravalente, la Comisión recomienda la administración de la vacuna en adolescentes de los dos sexos a partir de los 10 años. El esquema a cumplir son tres (3) dosis con intervalos de 8 semanas, vía intramuscular. Pudiéndose administrar desde los 9 años de edad. Ver gráfica II.
Todas las vacunas contra el VPH fueron ensayadas en miles de personas alrededor del mundo antes de ser aprobadas. Estos estudios no mostraron graves efectos secundarios. Tampoco ninguna muerte ha sido vinculada con cualquiera de las vacunas; solo los efectos secundarios comunes y leves que incluyen dolor en el lugar donde se administra la vacuna, fiebre, mareo y náuseas.
El desfallecimiento tras recibir la inyección es más común entre las mujeres adolescentes que entre niñas o mujeres adultas. Con el fin de evitar que la gente sufra alguna lesión debido al desmayo, se recomienda un periodo de reposo de 15 minutos tras recibir cualquier vacuna para personas de cualquier edad.
LLAMADAS EN EL SUPLEMENTO
Δ Actualmente en Venezuela no están disponibles presentaciones comerciales de algunas vacunas como son la antivaricela, anti Hib, vacunas combinadas tetravalentes (DTP-HB, DTPa-Hib) ni la combinada de hepatitis A/B, que podrían ser opción para el cumplimiento de esquemas vacunales. La Comisión sugiere consultar el Manual de Vacunas de la Sociedad Venezolana de Puericultura y Pediatría. 2da ed. Libro electrónico. Editorial Panamericana Disponible en: http://www.medicapanamericana.com/eBooks.aspx
ΔΔ Existen situaciones del individuo donde la administración de vacunas se hace especial como son embarazo, viajeros, niños y adolescentes con inmunocompromiso primario o secundario, en las cuales se manejan pautas ajustadas a cada condición. Por no ser competencia del Pediatra general la Comisión recomienda consultar, para cada tema de interés, el Manual de Vacunas de la Sociedad Venezolana de Puericultura y Pediatría. 2da ed. Libro electrónico. Editorial Panamericana. Disponible en: http://www.medicapanamericana.com/eBooks.aspx
Bibliografía de la introducción
1. Defensoría del Pueblo. Gobierno Venezolano. Competencias. Disponible en: http://www.defensoria.gob.ve/conocenos/competencias.html [ Links ]
2. Médicos de Venezuela. Carta dirigida a la Fiscalía General de la República Bolivariana de Venezuela. Disponible en: https://es.groups.yahoo.com/neo/groups/ medicosdevenezuela/attachments/ 655396575;_ylc=X3oDMTJybDExNTNuBF9TAzk3 NDkwNDYzBGdycElkAzIyODgyMzc4BGdycHNwSWQDMTY2 MDM5NjM0NwRzZWMDYXR0YWNobWVudARz bGsDdmlld09uV2ViBHN0aW1lAzE0ODczNTM2MzY- [ Links ]