Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gen
versión impresa ISSN 0016-3503
Gen vol.68 no.4 Caracas 2014
Seguridad de la gastrostomía endoscópica percutánea en niños con enfermedad crónica o en estado crítico
Dianora Navarro,1 Adalis Rossell, 2 Andrea Nogales,3 Karolina López, Sandra Neri, Viviana Materan, Eddy Candelario y Katiuska Belandria.
1 Gastroenterológo, Unidad de Gastroenterología y Nutrición Pediátrica, Dra. Georgette Daoud. Hospital Dr. Miguel Pérez Carreño. IVSS. Caracas-Venezuela.
2 Residente de postgrado
Resumen
Introducción: se han descrito ventajas y complicaciones de la gastrostomía endoscópica percutánea como método de elección cuando el paciente tiene dificultad para alimentarse vía oral. Objetivo: reportar la experiencia con la gastrostomía endoscópica percutánea como procedimiento seguro en niños con enfermedad crónica o en estado crítico con indicación de soporte nutricional. Pacientes y Métodos: estudio prospectivo, descriptivo y transversal durante un año. Variables estudiadas: edad, sexo, indicación, patología de base, lugar del procedimiento, éxito técnico y complicaciones. Resultados: 11 niños, 8 (72,72%) masculinos, edad promedio 9,47 años (rango: 9meses-15años). Todos alimentados previamente por sonda nasogástrica; desnutrición crónica 72,72% y aguda 27,28%. Patología de base: trastorno de deglución 3, parálisis cerebral 2, síndrome de West 2, en postoperatorio: uno con meningioma y otro hemangioma de fosa posterior, un caso por cada patología: epilepsia refractaria y síndrome de Guilland Barre. Se efectuó el procedimiento en quirófano en 6 pacientes, 3 en terapia intensiva y 2 en sala de endoscopia. Un total de 12 procedimientos, éxito en 11/12 (91,66%), un caso se colocó el gastróstomo en el segundo intento. Inicio de alimentación enteral en un promedio de 8,99 horas (rango: 4-18 horas). Complicaciones inmediatas: una infección del estoma, una falla de entrar en estómago y un sangrado por herida de piel. Ninguna complicación tardía. Conclusiones: la gastrostomía endoscópica percutánea es un procedimiento seguro y de elección para la nutrición enteral prolongada en pacientes con enfermedad crónica y crítica con baja tasa de complicaciones.
Palabras clave: gastrostomía endoscópica percutánea, nutrición enteral, desnutrición, infección del estoma, paciente crítico.
SAFETY PERCUTANEOUS ENDOSCOPIC GASTROSTOMY IN CHILDREN WITH CHRONIC DISEASE OR IN CRITICAL CONDITION
Summary
Introduction: We have reported advantages and complications of percutaneous endoscopic gastrostomy as a method of choice when the patient has difficulty feeding orally. Objective: To report our experience with percutaneous endoscopic gastrostomy as a safe procedure in children with chronic disease or critical condition, with indicating nutritional support. Patients and Methods: A prospective, descriptive and transversal for a year. Variables studied: age, sex, indication, underlying disease, instead of the procedure, technical success and complications. Results: 11 children, 8 (72.72%) male, mean age 9.47 years (range: 9 months-15 years old). All previously fed by nasogastric tube, chronic malnutrition and acute 72.72% 27.28%. Basic Pathology: Swallowing Disorder 3 CP 2 West Syndrome 2, postoperatively: one with meningioma and other posterior fossa hemangioma, one of every pathology: refractory epilepsy Guilland Barre syndrome. The procedure was performed in 6 patients in the operating room, intensive care 3 and 2 endoscopy room. A total of 12 procedures, successful in 11/12 (91.66%), a case is put the gastróstomo on the second attempt. Home enteral feeding at an average of 8.99 hours (range: 4-18 hours). Immediate complications: infection of the stoma, failure to enter stomach and bleeding skin wound. No late complication. Conclusions: Percutaneous endoscopic gastrostomy is a safe procedure of choice for long-term enteral nutrition in patients with chronic and critical low complication rate.
Key words: percutaneous endoscopic gastrostomy, enteral nutrition, malnutrition, infection of the stoma, critically ill patients.
Fecha de recepción: 2 de Marzo de 2014.
Fecha de revisión: 25 de mayo de 2014.
Fecha de aprobación: 4 de Junio de 2014.
Introducción
En un grupo de niños con enfermedad crónica o que se encuentran en estado crítico es indispensable el soporte nutricional para compensar los requerimientos del organismo cuando no pueden ser suministrados en su totalidad por la ingesta oral. La indicación de instaurar una nutrición enteral por vía nasoenteral o gastrostomía va a depender del tipo de enfermedad, patologías asociadas, edad y de la situación clínica del niño.1-3 En los casos donde la nutrición enteral será por un lapso mayor a 8 semanas, considerando un funcionamiento adecuado del tracto gastrointestinal, el mejor acceso es a través de una gastrostomía, 1,4 en especial la gastrostomía endoscópica percutánea (GEP), la cual desde su introducción a principios de 1980 se ha convertido en la modalidad de elección para proporcionar nutrición a largo plazo,5 lo cual puede revertir o prevenir la desnutrición en los niños en especial aquellos con cáncer.6 La GEP es considerada como una técnica sencilla y segura, que permite iniciar el soporte nutricional en pacientes de riesgo y es mínimamente invasiva,6 varios estudios han demostrado claramente la ventajas de la GEP sobre las sondas enterales.5,7 La GEP consiste en la inserción endoscópica de un tubo de alimentación a través de la piel del abdomen hasta el estómago, y en la actualidad la gastrostomía quirúrgica convencional solo está indicada en aquellos casos donde la GEP no se puede realizar, ya que se ha asociada a una mayor tasa de complicaciones.5 El procedimiento de GEP está bien establecido en niños,4 ofrecen una forma fácil de administración de la nutrición enteral, medicamentos, puede ser manipulada por los padres o cuidadores, mejora la calidad de vida y evita las complicaciones mecánicas de las sondas enterales.7 Las indicaciones para la colocación de GEP se han ampliado e incluyen con más frecuencia la desnutrición y el impedimento o incapacidad para deglutir debido a enfermedad neuromuscular aguda, infecciosa o crónica como en la parálisis cerebral, malformaciones congénitas en orofaringe graves tipo Pierre Robin, traumas, enfermedad renal, fibrosis quística, enfermedad oncológica entre otras. 2,4,6,8-9 Dentro de las complicaciones de la GEP se describen reflujo gastroesofágico, infección de la herida o estoma, sangrado, fístulas y peritonitis. El objetivo de este trabajo fue reportar la experiencia con la gastrostomía endoscópica percutánea como procedimiento seguro en niños con enfermedad crónica o en estado crítico con indicación de soporte nutricional.
Pacientes y Métodos
Estudio prospectivo, descriptivo y transversal desde enero de 2012 a enero de 2013. Se incluyeron todos los niños con indicación del procedimiento, y a quienes se les realizó la gastrostomía endoscópica percutánea. Las variables estudiadas fueron: edad, sexo, indicación, patología de base, lugar del procedimiento, éxito técnico y complicaciones. A todos se les solicitaron exámenes de laboratorio con pruebas de coagulación, química sanguínea, serologías para hepatitis y VIH. Evaluaciones pre-anestésica, neurológica y cardiológica según el caso. Sedación con midazolan en sala de endoscopia. En terapia intensiva y quirófano se utilizo midazolan y/o propofol (2, 6, di-isopropilfenol), y ketamina (clorhidrato) con asistencia de anestesiólogo. Previo consentimiento informado de los padres o cuidadores, se realiza la endoscopia para la colocación del tubo de gastrostomía mediante la técnica Pull de Ponsky,10 con videogastroscopio Pentax, modelo EG 2790i de 9 mm y videogastroscopio pediátrico Fujinon, serie EG-400PE de 7,8 mm. Sondas para gastrostomía, disponibles entre 18, 20 y 24 Fr, de la marca comercial Cook Medical.
Técnica de gastrostomía
A todos los pacientes, previa limpieza de la pared abdominal e infiltración de anestésico local, se realiza procedimiento con la técnica de tracción (Pull de Ponsky). Una vez el endoscopio en estómago, sin avanzar a duodeno, se insufla para la selección del sitio de inserción del gastrostomo en la curvatura mayor (en piel, entre el ombligo y la parte más baja del reborde costal izquierdo), se comprueba la imagen en estómago de pulsión con el dedo sobre el abdomen obtenida en el monitor, para la introducción del trócar en estómago. Posteriormente se procede a pasar el hilo guía, se hace aprehensión de la guía con asa o pinza de cuerpo extraño, y se exterioriza en forma simultánea junto con el endoscopio el hilo guía por la boca. Se realiza la unión del extremo de la sonda con el hilo guía haciendo un bucle, lográndose la tracción desde la pared abdominal, la sonda avanza por el esófago y la cámara gástrica, y se extrae por la incisión de la pared abdominal de 0,5 cm. A continuación, se realiza la comprobación endoscópica de la colocación del botón de gastrostomía, se verifica la ausencia de sangrado, y se procede a la fijación en la pared. Se inicia la alimentación por gastrostomía de acuerdo a la edad y las condiciones del paciente en un lapso mayor a 4 horas posterior al procedimiento, de manera intermitente, regular y no continua (bolus). Los datos obtenidos fueron analizados mediante distribuciones de frecuencias, absolutas y porcentuales. Se usó el Software Microsoft Excel 2007, expresando los resultados a través de tablas y gráficos.
Resultados
Un total de 11 niños, 8 (72,72%) masculinos y 3 (27,27%) hembras, edad promedio 9,47 años (rango: 9 meses - 15 años). Todos los niños estaban siendo alimentados previamente por sonda nasogástrica. Se encontró desnutrición crónica en 8/11 niños (72,72%) y aguda 3/11 (27,28%).
En el Gráfico 1, se muestra la patología de base en los niños con indicación de la gastrostomía, siendo la más frecuente el trastorno de deglución en 3 (27,27%) en niños, uno con trastorno motor orofacial severo, y dos disfagia orofaríngea severa con síndrome de aspiración broncopulmonar; 2 (18,18%) con parálisis cerebral e igual número de niños con síndrome de West, estos 4 niños con disfagia orofaríngea y reflujo gastroesofágico. Un paciente se encontraba en postoperatorio mediato de un meningioma y una niña en coma con evolución tórpida durante el postoperatorio de hemangioma de fosa posterior. Estos dos niños y el que fue diagnosticado con síndrome de Guillan Barre se encontraban con ventilación mecánica asistida en terapia intensiva, con desnutrición aguada e imposibilidad de alimentarse vía oral. El procedimiento endoscópico para la colocación del gastrostomo se efectuó en quirófano en 6 pacientes, 3 en terapia intensiva y 2 en sala de endoscopia. Uno de los niños con síndrome de West, por recomendaciones del neuropediatra, le fue administrado dosis de difenilhidantoina previo al procedimiento realizado en sala de endoscopia.


Hallazgo endoscópico Esófago normal Esofagitis no erosiva Esofagitis erosiva Estómago normal Gastropatía no erosiva Leve Moderada Severa Gastropatía erosiva
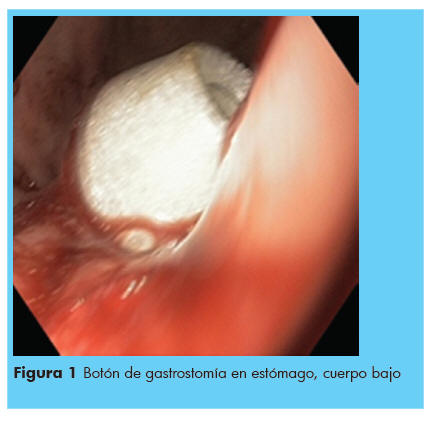
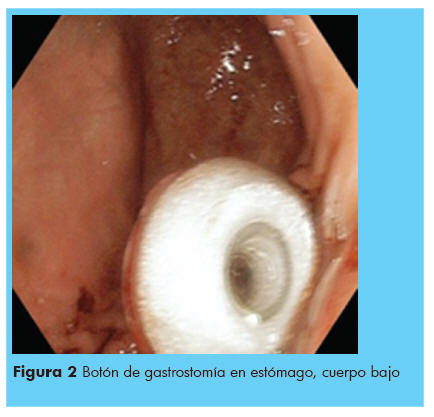
Un total de 12 procedimientos de GEP fueron realizadas en 11 pacientes, con éxito en 11/12 (91,66%) veces efectuados, a la niña del hemangioma de fosa posterior se logra la colocación del gastrostomo en el segundo intento, por presentar estómago inaccesible durante la punción del trocar en el primer intento. A la endoscopia, 2 niños con esofagitis erosiva, una secundaria al uso de sonda nasogástrica, un paciente con gastropatía severa, en el Cuadro 1, se muestran los hallazgos endoscópicos encontrados previos a la colocación del gastrostomo. La ubicación del mismo fue en cuerpo gástrico parte alta en 7, en cuerpo bajo en 5, Figura 1 y 2. La ubicación del mismo fue en cuerpo gastrico parte baja, Figura 1 y 2, en cuerpo alto Figura 3.
El inicio de la alimentación enteral fue en un promedio de 8,99 horas (rango: 4-18 horas), sin complicaciones y buena tolerancia, con fórmula infantil en el lactante de 9 meses y fórmula polimérica en el resto de los niños, se observó ganancia de peso inmediata al momento del control a la semana. El 54,54% de los pacientes fue egresado a las 48 horas del procedimiento, el resto de los niños se mantuvo hospitalizado hasta resolver su patología de base, excepto la niña con hemangioma de fosa posterior con otras co-morbilidades, no relacionadas a la GEP, que se mantuvo hospitalizada por más de 12 semanas.

Las complicaciones inmediatas, se presentaron en el 27,27% de los casos. Se subdividieron en complicaciones del procedimiento (inserción) y después de la colocación del gastróstomo (seguimiento), estas últimas, se presentaron en el 2/11 (18,18%) niños, las cuales fueron: infección y sangrado. Uno de los niños con síndrome de West, presentaba una desnutrición severa y crónica, ingresó a la semana del procedimiento con infección del estoma tipo celulitis, se hospitaliza para tratamiento con antibióticos. La otra complicación fue el sangrado difuso y continuo por la herida de piel, en uno de los pacientes con parálisis cerebral con niveles de fibrinógeno en el límite inferior normal, y descenso posterior con tiempo de protrombina y tiempo parcial de tromboplastina, que se encontraban normales antes del procedimiento, ameritó corrección con crioprecipitado. La otra complicación inmediata, pero inherente a la técnica 1/11 (9,09%) fue el estómago inaccesible cuando se introdujo el trocar, se falla para entrar en el estómago posterior a varios intentos, y se suspende el procedimiento. El control radiológico de abdomen sin evidencia de neumoperitoneo. Dos semanas después se logra con éxito la colocación del gastrostomo en el segundo intento.
No se observaron complicaciones tardías en un periodo de seguimiento de 6 meses. Se realizó retiro del gastrostomo en dos pacientes, luego de un periodo de nutrición enteral de más de 14 semanas al mejorar las condiciones, ellos fueron el paciente con Guillan Barré y el niño con el meningioma.
Discusión
La gastrostomía endoscopia percutánea se ha convertido en el procedimiento de elección para el acceso enteral a largo plazo en niños con dificultades de alimentación oral desde su introducción hace más de treinta años.6,8,11 No existe limitación con respecto a la edad. En este estudio, el niño de menor edad era un lactante de 9 meses y un promedio de edad 9 años. Dos reportes revisados, uno de 60 pacientes, la edad estaba comprendida entre los 5 meses y los 15 años, con una edad media de 6 años7 y el otro de 32 niños, rango de edad entre los 4 meses y los 5 años, con una media en 3,4 años,12 lo que refleja que el procedimiento puede realizarse tanto en niños pequeños y recién nacidos como en ancianos. Por otra parte, aunque se presentó un predominio de colocación del gastrostomo en varones en este trabajo, no constituyó un dato de importancia, y el procedimiento puede ejecutarse por igual tanto en niñas como en niños. Las indicaciones más frecuentes de GEP fue la dificultad de la alimentación por desnutrición secundaria a lesiones o disfunción del sistema nervioso central, dado por trastornos de deglución, parálisis cerebral, deterioro neurológico severo por convulsiones como el síndrome de West y afectación del sistema nervioso periférico como el caso de síndrome de Guillan Barré, de manera semejante a lo reportado en la literatura para la población pediátrica, 4,7,12-13 sin embargo, con una frecuencia variable entre los diferentes artículos.13 En adultos, las indicaciones incluyen enfermedad neurológica y obstrucción faríngea o del tracto esofagogástrico por cáncer.14-17 En la población pediátrica con cáncer, la indicación de GEP es fundamentalmente por dificultad en la alimentación, mucositis severa, anorexia y desnutrición.18 A pesar de ello, en las unidades de oncología pediátrica, pocos estudios han abordado el papel beneficioso y la desventaja de alimentación por gastrostomía, aunque la GEP el método más utilizado.6,18 En este trabajo, se dio apoyo nutricional a un niño con cáncer en condiciones críticas y desnutrición aguda, con buena evolución y retiro del gastróstomo cuando mejoraron las condiciones.
Otro aspecto a resaltar con la GEP, y su papel en el soporte nutricional en niños que lo ameritan por tiempo prolongado, es que facilita la atención por los padres y familiares, al disminuir el tiempo de alimentación, se puede suministrar más cantidad de alimentos por el mayor diámetro de la sonda o botón, que con sondas nasogastroentéricas.1,8,16,19 Se puede administrar medicación con regularidad, en muchos casos anticonvulsivante, con mejor control de las crisis, y con menos dosis que las requeridas.20
Con el reporte de esta experiencia en la colocación de GEP, se optimizó en forma significativa la nutrición de los niños atendidos, el inicio de la dieta fue precoz y no se presentaron complicaciones con las fórmulas suministradas. La GEP ha sido asociada significativamente con menor tiempo para iniciar la alimentación.4,21 Un estudio coreano inició la alimentación entre las 6 y 24 horas, y se argumenta que después de 3 horas de la colocación, la alimentación puede ser segura, eficaz y fisiológica, la fase de maduración de la cicatrización de heridas sólo se alcanza después de 20 días o más, por lo que una espera de 24 horas al parecer permitiría una maduración mínima en el trayecto de la gastrostomía19 y estará bien formada entre 4-6 semanas.21 Por otra parte, la GEP ha sido señalada como una técnica segura, fácil de realizar y de preferencia a la gastrostomía quirúrgica por su menor invasividad, baja morbilidad y mortalidad, con mejor relación costo-beneficio.4,13,19,21
En este estudio, aunque en un grupo pequeño de pacientes, la GEP resultó un procedimiento seguro tanto en niños con enfermedad crónico como en aquellos que se encontraban en condiciones críticas. Así mismo, bien tolerado por los pacientes con déficit neurológico, similar a lo mencionado en la literatura6,12 y con enfermedad oncológica, al igual a lo reportado por Schmitt6 y Parbhoo.18 La tasa de complicaciones inmediatas se reportó en el 18,18% en este trabajo y fueron leves, considerando que se estudiaron 11 niños en un periodo de un año. Ningún fallecido. Seguel y cols,7 reportan su experiencia durante 8 años en la colocación de la gastrostomía endoscópica percutánea en 60 niños, aproximadamente 7 pacientes por año, no registraron mortalidad en su serie, con 26,26% de complicaciones, 2 complicaciones importantes: una fístula gastrocólica en un varón de 6 años con fibrosis quística y desnutrición severa, y la otra una fascitis necrotizante, en una lactante de 5 meses con atresia de coanas bilateral y desnutrición severa, adicionalmente 8 granulomas y 6 fugas periostomales.
Por su parte, Park y cols,19 observaron 46,9% de complicaciones en 32 pacientes pero la mayoría de las complicaciones fueron leves, transitorias y autolimitados, sin requerir ningún tratamiento especial. Se menciona que los pacientes con GEP tienen un alto riesgo de complicaciones debido a las patologías asociadas.3,13,22 En niños la tasa de complicaciones en más baja que en los adultos,3 en complicaciones mayores 3 a 17,5% y la de complicaciones menores de 2 a 25%.13,19 Considerando estos datos, los resultados del estudio se encontraron dentro del rango descrito. Frohlich y cols.,4 señalan que a pesar de la fuerte historia de seguridad de la GEP, esta puede asociarse a una tasa de complicaciones en un rango amplio desde 4,9 a 50%, y la tasa de morbilidad entre 3 y 12%, observada hasta 2 años después de la inserción del gastrostomo. Otro aspecto importante, es que diferentes artículos han mostrado una tasa de mortalidad media de procedimiento 0,5% a 1,2.3-4,16 En relación a la técnica, se presentan complicaciones con la inserción del gastrostomo, en un paciente se logró la GEP en un segundo intento en este trabajo. Se refiere como elemento básico en la técnica, la insuflación adecuada para llevar la pared gástrica a la pared abdominal. Beasley,23 reportó tres casos de falla al entrar en estómago y contrario a la conducta adoptada en este estudio, finalizó con gastrostomía convencional. Otro reporte observó enfisema subcutáneo con la inserción laboriosa del trocar,12 aquí en este reporte no se presentaron consecuencias en el procedimiento fallido. Algunos autores detallan que la tasa de complicaciones ha disminuido a lo largo de los años y se relaciona con la curva de aprendizaje.19 Se concluye que la gastrostomía endoscópica percutánea es un procedimiento seguro y de elección para la nutrición enteral a por tiempo prolongado en pacientes con enfermedad crónica y crítica con baja tasa de complicaciones.
Clasificación
Área: gastroenterología pediátrica
Tipo: endoscopia
Tema: gastrostomía
Patrocinio: este trabajo no ha sido patrocinado por ningún ente gubernamental o comercial.
Referencias bibliográficas
1. Pedrón C, Martínez-Costa C, Navas-López V, Gómez-López L, Redecillas-Ferrero S, Moreno-Villares J, et al. Consensus on paediatric enteral nutrition access: a document approved by SENPE/SEGHNP/ANECIPN/SECP. Nutr Hosp. 2011;26(1):1-15. [ Links ]
2. Fortunato JE, Cuffari C. Outcomes of percutaneous endoscopic gastrostomy in children. Curr Gastroenterol Rep. 2011 Jun;13(3):293-9. doi: 10.1007/s11894-011-0189-5. [ Links ]
3. ASGE. Technology Assessment Committee. Enteral nutrition access devices Gastrointestinal Endoscopy 2010;72(2):236-248. [ Links ]
4. Frohlich T, Richter M, Carbon R, Barth B, Ko Hler H. Review article: percutaneous endoscopic gastrostomy in infants and children. Aliment Pharmacol Ther 2010;31:788-801. [ Links ]
5. Vanis N, Saray A, Gornjakovic S, Mesihovic R. Percutaneous Endoscopic Gastrostomy (PEG):Retrospective Analysis of a 7-year Clinical Experience. Acta Inform Med. 2012;20(4):235-237. [ Links ]
6. Schmitt F, Caldari D, Corradini N, Gicquel P, Lutz P, Leclair MD, Podevin G. Tolerance and efficacy of preventive gastrostomy feeding in pediatric oncology. Pediatr Blood Cancer 2012;59(5): 874-80 [ Links ]
7. Seguel F, Ollero J, Morató P, Rollán V, Alvarez M. Experiencia en la colocación de la gastrostomía endoscópica percutánea en 60 niños. Cir Pediatr 2003;16:125-127. [ Links ]
8. Sleigh G, Sullivan PB, Thomas AG. Gastrostomy feeding versus oral feeding alone for children with cerebral palsy. Cochrane Database Syst Rev. 2004;(2):CD003943. [ Links ]
9. Al-Zubeidi D, Rahhal RM. Safety techniques for percutaneous endoscopic gastrostomy tube placement in Pierre Robin Sequence. J Parenter Enteral Nutr. 2011;35(3):343-5. [ Links ]
10. Gauderer ML, Ponsky JL, Izant RJ Jr. Gastrostomy without laparotomy: a percutaneous endoscopic technique. J Pediatr Surg 1980;15:872-875. [ Links ]
11. Behrens R, Lang T, Muschweck H, Richter T, Hofbeck M. Percutaneous endoscopic gastrostomy in children and adolescents. J Pediatr Gastroenterol Nutr 1997;25:487-91. [ Links ]
12. Palacios J. Gastrostomía percutánea: auxiliar en el soporte nutricional de niños con necesitades nutricionales especiales. UnaUNAB 2005;8(suple 1):S9-S14. [ Links ]
13. Ackroyd R, Saincher M, Cheng S, El-Matary W. Gastrostomy tube insertion in children: The Edmonton experience. Can J Gastroenterol. 2011 May; 25(5):265-268. [ Links ]
14. González R, Bevilacqua J. Disfagia en el paciente neurológico. Rev Hosp Clín Univ Chile 2009;20:252-62. [ Links ]
15. H-J Richter-Schrag, S Richter, O Ruthmann, M Olschewski, UT Hopt, A Fischer. Risk factors and complications following percutaneous endoscopic gastrostomy: A case series of 1041 patients. Can J Gastroenterol 2011;25(4):201-206. [ Links ]
16. Angus F, Burakoff R. The Percutaneous Endoscopic Gastrostomy Tube: Medical and Ethical Issues in Placement. AJG 2003;98(2):272-277. [ Links ]
17. Pérez O, La Cruz MA, Rodríguez L, Pernalete B, Lara J. Gastrostomía endoscópica percutánea: Experiencia en el servicio de gastroenterología del hospital militar Dr. Carlos Arvelo en el lapso de 15 meses. Gen 2010;64(4):335-338. [ Links ]
18. Parbhoo D, Tiedemann K, Catto-Smith A. BRIEF REPORT. Clinical Outcome after Percutaneous Endoscopic Gastrostomy in Children With Malignancies. Pediatr Blood Cancer 2011;56:1146–1148. [ Links ]
19. Hae Park J, Kyeong Rhie S, Jin Jeong S. Percutaneous endoscopic gastrostomy in children. Korean J Pediatr. 2011 January; 54(1):17-21. [ Links ]
20. Costaguta A, Tabacco O. Gastrostomía endoscópica percutánea en pacientes con daño neurológico grave: 15 años de práctica. Arch Argent Pediatr 2007;105(2):129-133. [ Links ]
21. Lohsiriwat V. Percutaneous endoscopic gastrostomy tube replacement: A simple procedure?. World J Gastrointest Endosc 2013;5(1):14-18. [ Links ]
22. Richter-Schrag H, Richter S, Ruthmann O, Olschewski M, Hopt UT, Fischer A. Risk factors and complications following percutaneous endoscopic gastrostomy: A case series of 1041 patients. Can J Gastroenterol 2011;25(4):201-206. [ Links ]
23. Beasley S. La técnica segura para la gastrostomía endoscópica percutánea en niños. Rev de Cir Infantil 1997;7(2):92-94. [ Links ]













