Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez v.65 n.3 Caracas sep. 2005
Embarazo gemelar ectópico tubárico: reporte de un caso
Drs. Geraldine Velázquez Brucoli,* Erma Trías Nancy,* Vicente Velásquez Durán,** Jacqueline Saulny de Jorges.***
Departamento de Obstetricia y Ginecología Hospital "Dr. Domingo Luciani". * Médico Rural. ** Jefe del Servicio de Obstetricia y Ginecología del Hospital "Dr. Domingo Luciani". *** Ecografista
RESUMEN
Se presenta caso clínico de paciente de 36 años IIIg, II abortos anteriores con diagnóstico ecográfico de embarazo gemelar ectópico tubárico, edad de gestación de 12 semanas y actividad cardíaca en ambos embriones. El motivo de consulta fue dolor abdominal, náuseas y vómitos y antecedente de legrado uterino 3 semanas atrás. El ultrasonido abdominal permitió diagnosticar embarazo ectópico gemelar monoamniótico, monocoriónico izquierdo roto. Se practicó laparotomía exploradora y salpingectomía izquierda. El estudio histológico confirmó embarazo tubárico gemelar con conservación de arquitectura histológica fetal. Por ser este un caso poco común quisimos realizar una revisión de la literatura nacional e internacional, con el fin de darlo a conocer, y hacer referencia sobre la incidencia y factores de riesgo del embarazo ectópico.
Palabras clave: Embarazo ectópico tubárico. Embarazo gemelar.
SUMMARY
This paper presents a case of a 36-year-old female patient, gravida 2 abortion 2, with a twin tubal ectopic pregnancy at 12 weeks of gestation, with cardiac activity in both embryos. The patient presented abdominal pain, nausea and vomit, associated with curettage practiced 3 weeks before. An abdominal ultrasonography led to the diagnosis of ruptured uni-ovular, uni–amniotic twin tubal left ectopic pregnancy. Laparotomy and left salpingectomy followed. Histological studies confirmed a twin tubal ectopic pregnancy with fetal architecture preserved. Since this case is not common, we made a review of national and international literature in order to show incidence and risk factors.
Key words: Tubal ectopic pregnancy, twin pregnancy.
INTRODUCCIÓN
El embarazo ectópico (EE) se define como la implantación del óvulo fecundado en un sitio diferente al endometrio de la cavidad uterina; su localización más frecuente ocurre a nivel de las trompas de Falopio en un 95 – 98% de todos los casos. De los embarazos ectópicos tubáricos la implantación ampular es la más frecuente, el 70%, en el istmo 15%, en las fimbrias 5%, intersticial 3% y en el infundíbulo 2%. El EE puede ocurrir a nivel ovárico en 0,15% de los casos, a nivel cervical en 0,15% y abdominal 1,4% (1, 2). El EE se presenta como una emergencia, que pone en riesgo la vida de la paciente, dando lugar a un 10%-15% de mortalidad materna (3,4). En las últimas décadas ha aumentado su incidencia, representando un incremento de 5 veces en comparación con las tasas de 1970 en Estados Unidos (4). En nuestro país se señalan cifras de aumento de 0,007 a 4,4 por mil en la Maternidad Concepción Palacios en los años 1939 a 1989, y se ha observado una tendencia a duplicarse durante la década de los 90 (5, 6). La patogénesis del embarazo ectópico es considerada multifactorial (3). La triada sintomática clásica consiste en dolor, amenorrea y hemorragia vaginal, sin embargo sólo se presenta en 50% de las pacientes, siendo más común en aquellas con embarazo ectópico roto; no hay dolor patognomónico del mismo (4). El diagnóstico clínico tiene una efectividad de 76, 25%, ecográfico 91,91% y culdocentesis 85,39% (7). Otros autores sugieren que la historia clínica y la exploración física ofrecen información diagnostica de utilidad, con menos del 50% de precisión (4).
Este trabajo describe un caso de embarazo ectópico tubárico gemelar, de 12 semanas de gestación, con actividad cardíaca fetal en ambos fetos.
REPORTE DEL CASO
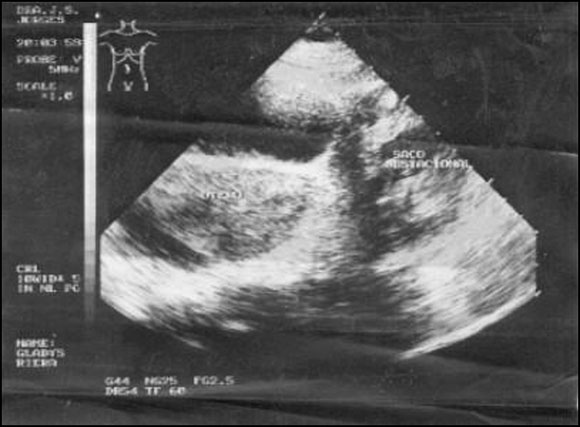
Paciente de 36 años, 2 gestas 2 abortos, con amenorrea de 12 semanas más 3 días según fecha de última menstruación (FUM), quien consulta por presentar náuseas, vómitos, mareos y dolor de leve intensidad en hemiabdomen inferior, refiriendo legrado uterino 3 semanas antes. Niega antecedente de enfermedad inflamatoria pélvica. Usuaria de Dispositivo Intrauterino (DIU) desde el año 1996 al 2000. Al examen físico abdominal no presentaba alteraciones, tacto vaginal: útero en AVF aumentado de tamaño, se evidencia foco cardíaco fetal (FCF) positivo mediante Doppler. Se le realiza ultrasonido abdominal que reportó: 1) útero en AVF aumentado de tamaño con línea endometrial visible. 2) líquido libre en fondo de saco posterior y ambos ángulos paracervicales; 3) masa parauterina izquierda que llega hasta flanco donde se observa saco gestacional con dos embriones en su interior, con actividad cardíaca y movimientos activos, de aproximadamente 10 semanas y 2 días (Figura 1 y 2), placenta visible e imagen de hematoma en fosa ilíaca izquierda. Concluye embarazo ectópico gemelar, monoamniótico y monocoriónico roto izquierdo.
Corte Transversal del Útero a la derecha de la paciente y en fondo de saco lateral izquierdo, imagen de saco de gestación con dos fetos
Se le practicó laparotomía ginecológica, con hallazgos de: 1) hemoperitoneo de 100 cm3, 2) tumoración de aproximadamente 6 x 6 cm en trompa izquierda hacia istmo con leve sangrado, donde se aprecia saco amniótico con 2 embriones en su interior y movimientos activos. Se procedió a realizar salpingectomía izquierda, trompa derecha sin anormalidades macroscópicas, lavado y cierre de cavidad. La paciente egresa en buenas condiciones generales.
Se aprecia trompa izquierda con fetos en su interior

Se envía material para estudio histológico, que reporta; 1) Estudio macroscópico: trompa uterina de 13 x 5,5 cm, abierta longitudinalmente con serosa despulida e hiperémica, pared edematosa de 0,5 cm de espesor y mucosa congestiva de aspecto velloso y hemorrágico. La luz, dilatada, contiene dos embriones de aproximadamente 12 semanas de 28 cm de longitud, con signos macroscópicos de diferenciación masculina, anatómicamente normales (Figura 2 y 3). 2) Estudio microscópico: embarazo tubárico gemelar, con conservación de arquitectura histológica fetal y signos de microhemorragia reciente en las vellosidades tubáricas.
Se aprecia trompa izquierda con fetos en su interior

DISCUSIÓN
El embarazo ectópico tubárico gemelar es poco frecuente, se ha calculado que la incidencia es de aproximadamente 1: 125.000 embarazos. De 100 casos de embarazos ectópicos tubáricos gemelares reportados, sólo en 4 se evidenciaron movimientos cardíacos y movimientos fetales, como en el caso que presentamos (8,9).
Los factores de riesgo que se encuentran involucrados en la presentación de un EE son: lesiones tubáricas, embarazo ectópico previo, empleo actual de dispositivos intrauterinos, tratamientos de infertilidad, intervenciones quirúrgicas previas y estilo de vida (múltiples compañeros sexuales, tabaquismo, etc.) (4, 8). Los factores de riesgo con más relevancia en el EE son las lesiones tubáricas ocasionadas por cirugía, infección pélvica o endometriosis. Un antecedente de cirugía tubárica conlleva a un riesgo relativo aproximado de 21 veces más alto de EE; otras operaciones pélvicas o abdominales tienen sólo un riesgo relativo aproximado de 0,9 a 3,8 (2). El antecedente quirúrgico más frecuente es el legrado uterino por aborto (56,1%); sin embargo no existe una relación clara entre el EE y el aborto. En pacientes con antecedentes de aborto provocado el riesgo aumenta 10 veces; probablemente secundario a infección posoperatoria y procedimientos efectuados de manera inapropiada (4, 10). Las infecciones pélvicas aumentan la posibilidad de oclusión tubárica a 12,8% (11).
En relación a la frecuencia del EE según el grupo etario de la madre, en países como Colombia se ha observado que predomina en el grupo de 26 a 35 años (53, 65%). En nuestro país, predomina en el grupo de 20 a 29 años (58,43%), seguido de 30 a 34 años (19, 35%) (7, 10).
Frecuentemente se observa la presentación clásica de una paciente con hemorragia vaginal, dolor en la parte baja del abdomen, en un solo lado y una masa anexial hipersensible ipsilateral; confirmándose esto en diversos estudios realizados que demuestran que el motivo de consulta más frecuente es el dolor abdominal (85,3%), sangrado genital (8,6%), náuseas y vómitos (6,1%); pudiéndose sospechar el diagnóstico de EE por el cuadro clínico (8, 10). En vista del gran espectro de presentaciones clínicas, es necesario la elaboración de exámenes complementarios como ultrasonido, determinaciones séricas cuantitativas de gonadotropina coriónica humana, progesterona sérica y otros marcadores endocrinológicos y proteínicos. El estudio ultrasonográfico es considerado un método diagnóstico de importancia, siendo útil en el 82,60% de los casos para el diagnóstico positivo de EE y para descartarlo en el caso de sospecha, como se demostró en el trabajo realizado en nuestro país por Saulny y col. (12). Así mismo, refieren que el diagnóstico de EE puede confundirse con patologías tubáricas como enfermedad inflamatoria pélvica, tumores ováricos o la presencia de miomas uterinos, debido a que su aspecto ecográfico puede ser muy variado, siendo necesario complementar el estudio ecográfico con la determinación de la subunidad beta de gonadotropina coriónica en sangre (12-14). Sólo puede considerarse un diagnóstico certero si se evidencian en el estudio ecográfico los siguientes hallazgos: un útero ligeramente aumentado de tamaño, línea endometrial engrosada y una imagen parauterina ecolúcida redondeada con bordes refringentes y evidencia de embrión con actividad cardíaca. En un estudio de revisión realizado en la Maternidad Concepción Palacios por Gutiérrez y col. se encontró un porcentaje de falsos negativos de 12,3% para el diagnóstico de EE por ecosonografía y sugieren que finalmente el procedimiento diagnóstico de mayor exactitud, con positividad del 100% es la laparoscopia (14). En muchos casos no es posible un algoritmo para el diagnóstico porque ellos se presentan como EE rotos o complicados (4, 7, 8); como se pudo constatar en nuestro caso, en el cual sólo la sospecha clínica en combinación con los hallazgos ultrasonográficos permitió detectar un embarazo ectópico avanzado con signos similares a los de una gestación intrauterina en desarrollo: saco vitelino, placa embrionaria y actividad cardíaca, lo que permitió un diagnóstico preciso de embarazo (15).
La evolución natural del EE puede variar; en algunos casos la gestación temprana puede estar en proceso de resolución sin necesidad de intervención. La evolución se encuentra sujeta a la interrupción precoz, evolución silenciosa, desarrollo hasta fase avanzada llegando al término con feto vivo o muerto (16, 17). La edad gestacional promedio del EE se estima que es 10 y menos semanas en el 61,87% de los casos según diversos autores (7, 18-20).
El tratamiento puede ser médico o quirúrgico así como radical o conservador; tomando en cuenta la edad gestacional y su localización, la fertilidad, el estado hemodinámico; para determinar la conducta a seguir (21, 22). Si se trata de un EE no roto, este puede autodestruirse o ser inactivado a través del empleo de medicamentos como el metotrexate (MTX), que interfieren con su vitalidad, es por ello que la conducta quirúrgica sólo debe seguirse en el caso de EE roto con hemoperitoneo e inestabilidad hemodinámica de la paciente, con el fin de garantizar posibilidad de embarazos futuros. En nuestro país se cuenta con poca experiencia en el uso de MTX, hacemos referencia a un trabajo realizado por Terán (23) en la Maternidad Concepción Palacios, el cual le permitió concluir que el uso de MTX para el tratamiento de EE no roto es exitoso en un 93,3% de las pacientes. Es importante destacar que en nuestro caso el tratamiento médico o la cirugía conservadora eran inaplicables, pero no se debe olvidar que siempre que se tenga un diagnóstico temprano, los procedimientos conservadores permiten preservar la fertilidad de las pacientes. El diagnóstico temprano ha contribuido a disminuir la incidencia de mortalidad materna por esta causa; así como también permite apreciar un incremento en la incidencia de EE; la cual permanecerá en aumento mientras no se modifiquen los factores de riesgo.
REFERENCIAS
1. Zighelboim I, Guariglia D. Clínica Obstétrica. Caracas: Editorial Disinlimed, 2001. [ Links ]
2. Pisarska M, Carson S. Incidencia y factores de riesgo del embarazo ectópico. En: Clín Obstet Gin. Temas actuales, Volumen I. Mexico:McGraw-Hill Interamericana,1999: 3-29. [ Links ]
3. Kamwendo F, Forslin L, Bodin L, Danielsson D. Epidemiology of ectopic pregnancy during a 28 year period and the role of pelvic inflammatory disease. Sex Transm Inf. 2000; 76: 28 – 32. [ Links ]
4. Faneite P, García L, Repilloza M, Landa M. Embarazo ectópico. Frecuencia. Hospital Dr Adolfo Prince Lara. 1969 – 1996. Rev Obstet Ginecol Venez. 1997; 57: 243 – 247. [ Links ]
5. Agüero O. El embarazo ectópico en la Maternidad Concepción Palacios. Rev Obstet Ginecol Venez. 1990; 50: 159 – 160. [ Links ]
6. Agüero O. Frecuencia actual del embarazo ectópico. (Editorial) Gac Méd Caracas. 1983; 91: 121 – 123.
7. Stovall T, McCord M. Pérdida temprana del embarazo y embarazo ectópico. En: Berek J. Ginecología de Novak. México: Interaméricana Mc Graw Hill, 2000: 490 – 523. [ Links ]
8. Parker J, Hewson AD, Calder – Mason T, Lai J. Transvaginal ultrasound diagnosis of a live twin tubal ectopic pregnancy. Aus Radiol. 1999; 43: 95–97. [ Links ]
9. Halvorsen AC, Colov NS. Unilateral ectopic twin pregnancy. Ugeskr Laeger. 1994; 156:5709-5710. [ Links ]
10. Ankum WM, Mol BWJ, Van der Veen F, Bossuyt PMM. Risk factors for ectopic pregnancy. A meta – analysis. Fertil Steril. 1996; 65: 1093 – 1099. [ Links ]
11. Martínez M, Barraza A, Acosta G. Embarazo ectópico – Informe de 82 casos Hospital Universitario Metropolitano. Rev Col Obstet Ginecol. 1999; 50: 244 – 246. [ Links ]
12. Saulny J, Jorges A, Scorzza R, Velázquez V. Importancia del Ultrasonido en el Embarazo Ectópico. Rev Obstet Ginecol Venez 1990; 50: 195-198. [ Links ]
13. Azuaga A, Saulny J, Abbruzzese C, Zilianti M. Diagnóstico Ecográfico del Embarazo Ectópico. Rev Obstet Ginecol Venez 1986; 46: 98-101. [ Links ]
14. Gutiérrez O, González M, Fernández A, Esaa H, Borregales J, Marcano A. Embarazo Ectópico-Diagnóstico y Tratamiento. Rev Obstet Ginecol Venez 1990; 50: 184-188 [ Links ]
15. Pisarska M, Carson S, Buster JE. Ectopic pregancy. Lancet. 1998; 351: 1115 – 1120. [ Links ]
16. Pisarska M, Carson S. Diagnóstico del embarazo ectópico agudo y persistente. Clín Obstet Gin. Temas actuales. 1999; 1: 9 – 20. [ Links ]
17. Graczikowski JW, Séller DB. Persistent ectopic pregnancy. Contemp Obstet Gynecol. 1997; 42: 52 – 54. [ Links ]
18. Colmenares B, López J, Rivas M, Silva D. Embarazo ectópico abdominal: caso clínico. Rev Obstet Ginecol Venez. 2002; 62: 279 – 281. [ Links ]
19. Guevara B, Kizer S, González M. Diagnóstico y tratamiento del embarazo ectópico tubario. Rev Obstet Ginecol Venez. 1987; 47: 164 – 167. [ Links ]
20. Gutiérrez O, González O, Fernández A, Esaa H. Embarazo ectópico: diagnóstico y tratamiento. Rev Obstet Ginecol Venez. 1990; 50: 182 – 186. [ Links ]
21. Troconis J, Maneiro L, Colmenares L, Salazar G. Embarazo ectópico en el Hospital "Manuel Noriega Trigo". Rev Obstet Ginecol Venez. 1996; 56: 7 – 12. [ Links ]
22. Pascual M, Ruiz J, Tresserra F, Sanuy C, Grases P, Tur R et al. Cervical ectopic twin pregnancy: diagnosis and conservative treatment. Hum Reprod. 2001; 16: 584 – 586. [ Links ]
23. Terán J. Metotrexate y conducta expectante en el embarazo ectópico no roto. Rev Obstet Ginecol Venez. 2002; 62: 161-174. [ Links ]














