Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez v.67 n.3 Caracas sep. 2007
Sirenomelia
Drs. Agata Rodríguez M*, María Luisa Carmona de Uzcátegui**, Belkys Chacín P*, Gerardo Tovitto***, Adán Colina****, Franklin Moreno*****
Cátedra de Embriología, Facultad de Medicina. Universidad de Los Andes
*Gineco-Obstetra, Profesora instructora de la Cátedra de embriología, Facultad de Medicina. Universidad de Los Andes. Correo Electrónico: agata_rodriguez@hotmail.com. Teléfono: 0274 – 2403130
**Profesora Titular de la Cátedra de Embriología, Facultad de Medicina. Universidad de Los Andes.
***Gineco-Obstetra, Profesor Asociado de la Cátedra de Embriología, Facultad de Medicina. Universidad de Los Andes.
****Ginecólogo, Profesor Titular de la Cátedra de Embriología. Universidad de Los Andes.
*****Médico cirujano. Profesor Asistente de la Cátedra de Embriología. Facultad de Medicina. Universidad de Los Andes.
INTRODUCCIÓN
La sirenomelia ha sido llamada también simpodia, simelia o feto sirenoide. Por la fusión de los miembros inferiores, similar a la cola de un pez, esta anomalía ha llamado la atención desde la antigüedad. Es posible que la leyenda de la sirenas, de la mitología griega, que eran mitad mujer, mitad pez, haya surgido de la observación de fetos sirenoides, los cuales fueron rodeados de toda clase de mitos, supersticiones y fantasías. Pinturas pertenecientes a los siglos VI y V, muestran ya figuras de sirenas (1). También se observan representaciones similares en leyendas hindúes y durante el imperio romano (Figura 1).
Son numerosos los autores que han estudiado la sirenomelia, pero entre los trabajos clásicos se destacan el de Kampmeier (2), quien en 78 casos describió las anomalías asociadas y su relación con el sexo y Stocker (3), que recopiló las descripciones de sirenomelos desde 1928 hasta 1982.
La característica principal de los sirenomelos es la fusión de los miembros inferiores, que puede variar desde una fusión completa, hasta una unión membranosa de las piernas. Los peronés ocupan una posición interna y posterior a las tibias, las rodillas se doblan en sentido anterior y la planta del pie se dirige hacia delante. En algunos casos puede haber ausencia de la tibia. Con frecuencia se asocia a otras malformaciones como: alteraciones de las vértebras lumbares, agenesia del sacro, fusión de los ilíacos, agenesia renal, de uréteres de vejiga y uretra. Las gónadas están presentes, pero el resto de las estructuras genitales raramente se observa, cuando hay gónadas masculinas éstas se encuentran generalmente asociadas a un patrón cromatínico sexual femenino (4-6). La parte del cuerpo que se ubica por encima del cordón umbilical generalmente se desarrolla normal. La formación de la aorta y de las arterias umbilicales está alterada y casi siempre existe una sola arteria umbilical. Algunos sirenomelos pueden presentar reducción exagerada de la longitud de los miembros inferiores fusionados, con un aspecto de muñón. Estos casos se asocian con alteraciones del desarrollo del tronco.
Como hallazgos incidentales, pueden observarse anomalías del tubo neural, cardíacas y gastrointestinales (7,8). Se han referido casos con raquisquisis (9), espina bífida (10), anencefalia (11,12), cebocefalia (13), holoprosencefalia alobar (14), onfalocele (15), cloaca persistente (16), ectopia de suprarrenales (17), agenesia del cuerpo calloso (18) y exónfalos (19).
Debido a que la mayoría de los sirenomelos se asocian con agenesia renal, es importante describir las características que ambas anomalías presentan en común (20-25). La agenesia renal cursa con anuria y en consecuencia, con oligohidramnios, ya que la orina fetal forma parte del líquido amniótico. Como consecuencia del oligohidramnios, el amnios se presenta nudoso, con pequeños nódulos blanquecinos y queratinizados, de 1 a 3 mm de diámetro, que tachonan la superficie de dicho amnios. De igual modo, hay hipoplasia pulmonar, encontrándose mayor alteración en el tejido alveolar que en el árbol bronquial. El aspecto facial es muy característico, recibe el nombre de fascies de Potter, en honor a quien la describió en 1946, en lactantes con agenesia renal bilateral. Estas características comprenden: nariz aplanada, barbilla retirada, espacio interpupilar alto y orejas grandes de implantación baja (Figura 2).
A pesar de que la mayoría de los casos reportados en la literatura médica asocian a la sirenomelia con muerte prenatal, Savader (26) reportó un neonato con sirenomelia y riñón normal, uréteres y vejiga, mientras que Murphy (27), Clarke (28), y Goodman (29), describieron sirenomelos o con riñones pélvicos fusionados. Sin embargo, es importante señalar que estos son casos excepcionales.
La sirenomelia tiene un incidencia de 1 en 60 000 a 100 000 nacidos vivos (30,31), ocurre con más frecuencia en embarazos monocigóticos que en embarazos simples y generalmente sólo uno de los mellizos está afectado, mientras que el otro es normal (32-36).
La etiología de esta anomalía es muy discutida y compleja, ya que en la mayoría de los casos se desconocen los antecedentes clínicos de la madre (37). Algunos autores refieren que esta malformación está asociada a diabetes materna (38,39), dosis excesiva de vitamina A (40) y la exposición a la cocaína (41).
Experimentalmente se ha logrado producir esta anomalía en animales de laboratorio. Wolff en 1936 (42) obtuvo diversos tipos de sirena, irradiando con rayos X la parte caudal de la línea primitiva de embriones de pollo. Hoornbeek en 1970 (43), demostró la presencia de un gen autosómico recesivo (srn) en ratones de laboratorio.
Teorías embriogénicas
Existen múltiples opiniones acerca del mecanismo teratogénico y patogénico de esta malformación, pero aún en este campo no hay nada definitivo. Por esta razón han surgido muchas hipótesis, pero ninguna ha sido aceptada por unanimidad. Entre estas hipótesis se describen:
1. Fracaso en la rotación interna que normalmente ocurre en los miembros inferiores, ocasionándose por lo tanto defectos a nivel de la cloaca y de los tejidos adyacentes, a la vez que se produce una fusión de los bordes postaxiales del miembro (2).
2. Formación de adherencias o de pliegues estrechos en el amnios, los cuales pueden comprimir la parte caudal del embrión y secundariamente impedir la rotación de los miembros (10).
3. Alteración temprana de las somitas caudales, que conlleva a anomalías del mesodermo y por lo tanto a alteraciones de los órganos que de el derivan (10).
4. La teoría del déficit nutricional refiere que durante la tercera semana del desarrollo se produce agenesia del alantoides, con la subsecuente alteración de las arterias alantoideas que van a originar las arterias umbilicales definitivas. Como consecuencia se produce la expansión de la arteria vitelina, la cual suprime la circulación alantoidea, esta arteria vitelina se aprecia como un gran vaso que emerge de la aorta abdominal. Estos cambios vasculares conducen a una persistencia de la cloaca primitiva, de igual modo se inhibe el desarrollo del área perianal y secundariamente, se produce la fusión de los miembros inferiores. La persistencia de la circulación vitelina, provoca también un defecto en el riego sanguíneo de la parte caudal del cuerpo y por lo tanto causa alteraciones en su desarrollo (44). Algunos autores denominan este conjunto de alteraciones de la porción caudal del cuerpo como síndrome de regresión caudal (CRS) (45-48) y consideran que la sirenomelia es el grado máximo de este síndrome. Twicker y col. (49) indican que la sirenomelia se puede considerar como parte del CRS, pero en este último caso generalmente hay dos arterias umbilicales y desarrollo de los riñones. Por lo tanto, es posible que estas variaciones se produzcan de acuerdo al grado de severidad en que se afecte el desarrollo de la parte caudal del cuerpo.
5. Desarrollo de un defecto temprano de la línea primitiva a nivel de los segmentos lumbares y sacros (10), lo cual puede ocasionar malformaciones de la cloaca, de los derivados del seno urogenital, así como también mal rotación de los miembros inferiores, los cuales rotan dorsalmente y pueden fusionarse. También puede alterarse la formación de la notocorda, ocasionando trastornos del desarrollo, tanto de la parte caudal del cuerpo, como del sistema nervioso.
6. La teoría mecánica (50) plantea que el desarrollo caudal anómalo se produce por una fuerza intrauterina, que actúa en el extremo caudal del embrión.
Desarrollo de los miembros
Los esbozos de los miembros en el embrión humano aparecen aproximadamente para finales de la cuarta semana. El desarrollo de los miembros superiores se halla siempre un poco adelantado con respecto al de los inferiores. Los esbozos de los miembros superiores aparecen aproximadamente a los 24 días, a nivel de las seis últimas somitas cervicales y de las dos primeras somitas torácicas. Los esbozos de los miembros inferiores aparecen a los 26 días, a nivel de las cuatro últimas somitas lumbares y de las tres primeras somitas sacras (51- 53).
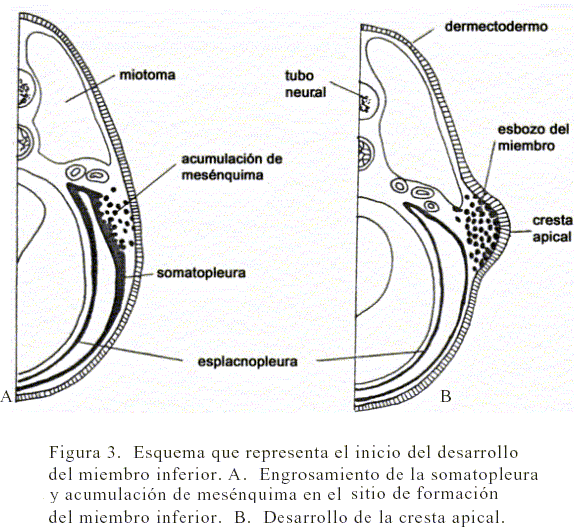
La primera manifestación del desarrollo de las extremidades se encuentra a nivel del mesodermo lateral (54). La somatopleura de este mesodermo se engrosa y sus células pierden sus conexiones epiteliales y se transforman en una masa de mesénquima, sin que la somatopleura pierda su continuidad (Figura 3). Las acumulaciones de mesénquima son continuas y se disponen a lo largo de todo el cuerpo, ellas forman las llamadas crestas de Wolff. No obstante, solo en las regiones donde se desarrollan las extremidades superiores e inferiores continúan engrosadas, crecen y se transforman en el esbozo del miembro respectivo.
El acúmulo de células mesenquimáticas empuja hacia afuera el dermectodermo suprayacente, en cuyo borde se forma un engrosamiento que recibe el nombre de cresta apical. Esta cresta apical ejerce una acción inductora sobre el tejido mesenquimático, provocando una multiplicación de sus células. Debido al agregado de mesodermo en la punta del esbozo (debajo de la cresta apical), el miembro experimenta un alargamiento proporcionalmente mayor al crecimiento de su diámetro.
Una vez que el esbozo del miembro ha crecido, se inicia la diferenciación de sus partes (10); aparecen los esbozos de los huesos, las articulaciones, los músculos, la dermis y los vasos sanguíneos. La parte distal del esbozo se ensancha y se aplana, formando así la placa o paleta de la mano y del pie. Aproximadamente para la sexta semana, en estas paletas aparecen cuatro surcos radiales (rayos digitales) que separan los esbozos de los dedos. Por un tiempo estos esbozos permanecen unidos entre sí por membranas interdigitales, pero posteriormente estas desaparecen debido a necrosis celular (Figura 4).
Durante el desarrollo de los huesos de los miembros, estos se dividen en segmentos longitudinales y transversales. Es importante el conocimiento de los mismos, porque cuando se altera la formación de cualquiera de estos segmentos, se producen anomalías. Por ejemplo, si no se desarrolla uno de los segmentos longitudinales, se producen hemimelias; cuando se afectan uno de los segmentos transversales, se producen focomelias y cuando hay fusión de los miembros inferiores, como es el caso de la sirenomelia, pueden afectarse segmentos tanto transversales como longitudinales. El desarrollo de las estructuras óseas de los miembros se esquematizan de la siguiente manera (Figura 5):
1. El zonoesqueleto, que corresponde a las cinturas escapular y pelviana, y
2. La extremidad libre, que se divide en tres segmentos:
a. El segmento proximal o estilopodio, el cual esté formado por el húmero o el fémur.
b. El segmento intermedio o cigopodio, en el cual se observa una duplicación de los huesos largos, representados por el radio y el cúbito o la tibia y el peroné.
c. El segmento distal o autopodio, en el cual los dos rayos del segmento anterior se multiplican.
El autopodio a su vez se divide en tres subsegmentos transversales y en tres rayos o filas longitudinales. El primero es el basipodio, constituido por el carpo o el tarso; el segundo es el metapodio, formado por los huesos del metacarpo o metatarso; y por último el acropodio, al cual corresponden las falanges de los dedos. Los rayos longitudinales comprenden: un rayo craneal o preaxial (radial o tibial) y un rayo caudal o postaxial (cubital o peroneo) y entre ambos se interpone el rayo intermedio, que comprende los dedos segundo y tercero.
En los esbozos primitivos de los miembros, la futura superficie flexora ocupa una posición ventral y la futura superficie extensora una posición dorsal. Al alargarse la extremidad, se produce una rotación, de manera que los miembros superiores giran aproximadamente 90º hacia afuera, hasta que sus superficies extensoras (codos) quedan ubicados en el lado dorsal. Los inferiores hacen lo mismo pero en sentido opuesto, rotan hacia dentro y trasladan sus superficies extensoras (rodillas) hacia la cara ventral del cuerpo (55).
La posición de las extremidades a lo largo del eje craneocaudal en las regiones laterales del embrión es regulada por los genes HOX, que se expresan a lo largo de este eje (51).
Clasificación
Numerosos autores han tratado de agrupar los diferentes tipos de sirenomelia, pero aún no se ha logrado obtener una clasificación que sea internacionalmente aceptada. Kampmeier (2) refiere en su compendio, que en el siglo XIX algunos autores simplemente se refirieron a los vocablos: symelus, uromelus y sirenomelus; pero otros usaron la terminología de simpus dipus, simpus monopus y simpus apus, dependiendo si la extremidad inferior terminaba en dos pies, en un pie o en ninguno.
Posteriormente Duhamel (48) realizó una clasificación de acuerdo a la anatomía y patología hallada en los miembros inferiores. Según la gravedad de las anomalías, las agrupó en: A. formas más graves y B. formas menos graves (Figura 6).
A. Formas más graves: incluyen aquellos casos en los cuales hay desde una fusión membranosa de los miembros, hasta una fusión total de los mismos, o reducción en forma de muñón. Estos se subdividen en:
1. Sirena sympodia o symelia: se caracteriza porque los miembros aparentemente completos, están incluidos dentro de una misma envoltura cutánea, los pies presentan las plantas hacia delante y están fusionados.
2. Sirena monopodia: en este caso los miembros están fusionados por los ejes axiales, los rayos posaxiales o peroneos desaparecen y el miembro termina en un solo pie.
3. Sirena ectropodia: se caracteriza porque las estructuras proximales del miembro están fusionadas, mientras que las estructuras distales están ausentes, terminando el miembro en un muñón sin pie. Si las piernas también están ausentes, recibe el nombre de sirena hemimelia.
4. Sirena ectromelia: cuando presenta una extremidad inferior muy rudimentaria, en forma de pequeño muñón.
B. Formas menos graves: como su nombre lo indica, en estos casos las lesiones de los miembros inferiores son menores. Estas a su vez se clasifican en:
1. Sirena dipodia o simeloide: en este caso los miembros inferiores se unen sólo por partes blandas y los miembros fusionados terminan en dos pies separados.
2. Sirena lambdoidea: se refiere a los casos en los cuales los muslos se encuentran fusionados, pero las piernas y los pies están, separados.
Kleiss, en 1980 (10), tomando en cuenta el grado de fusión de los miembros, clasificó las malformaciones sirenoides de la siguiente manera (Figura 7):
1. Verdaderas sirenas: cuando presentan defectos bilaterales simétricos en el lado dorsal y en el lado ventral de la región caudal del cuerpo. Los huesos de los miembros están completos pero fusionados. Siempre se acompañan de anomalías del miembro inferior, de la pelvis y de la columna vertebral. De igual modo, presentan defectos de los órganos urogenitales y del recto.
2. Monopodias sirenoides: se caracterizan por presentar defectos unilaterales asimétricos, que se acompañan también de anomalías de la pelvis, de la columna vertebral y del sistema urogenital. Casi siempre falta el sacro. Se altera la parte final de la columna, hay una hemipelvis y faltan los huesos de uno de los miembros.
Posteriormente, Stocker y Heifetz en 1987 (3), clasificaron la sirenomelia en siete variantes, los cuales se resumen en el Cuadro 1.
Con el fin de ilustrar las diversas variantes de sirenomelia, en las Figuras 8 a 12, se presentan las fotos y las radiografías de diversos fetos sirenoides, pertenecientes a la colección teratológica de la Cátedra de Embriología, de la Facultad de Medicina de la Universidad de Los Andes.



Diagnóstico
El diagnóstico prenatal de la sirenomelia es muy importante, ya que por tratarse de un producto no viable, se podría plantear la interrupción oportuna del embarazo (56-60). El método utilizado para detectar este defecto en vida intrauterina es el ultrasonido. Durante el primer trimestre del embarazo, el feto está rodeado de suficiente cantidad de líquido amniótico que proviene casi en su totalidad de los amnioblastos de la membrana amniótica; por esta razón se hace más fácil la visualización de las alteraciones presentes. Durante el final del segundo trimestre del embarazo y comienzos del tercero, el oligohidramnios existente en la mayoría de los casos, puede entorpecer el diagnóstico de la sirenomelia, así como también la observación de las anomalías asociadas, como las del tubo neural, las cardíacas, las de la parte caudal de la columna vertebral y las del seno urogenital (48).
El diagnóstico de las características esquelética de los sirenomelos es más fácil realizarlo cuando existe un solo fémur y una sola tibia (50).
Algunos autores (61) refieren que utilizando la ultrasonografìa transvaginal a la octava semana posmenstrual, pueden ser observados los miembros fetales. A la novena semana posmenstrual ya se pueden identificar el húmero y el fémur, mientras que el radio, el cúbito, la tibia y el peroné, sólo pueden ser vistos a la décima semana. Sin embargo, se consigue poca bibliografía en la que se indique el diagnóstico de la displasia esquelética, observada por ecosonografía en el primer trimestre del embarazo. Bronshtein y col. (62), han referido el mayor número de anomalías esqueléticas estudiadas a finales del primero y comienzos del segundo trimestre del embarazo.
La utilización del Doppler a color ha permitido una mayor precisión en el diagnóstico de la sirenomelia y de las anomalías asociadas. Sepúlveda y col. (63), utilizando este método identificaron en los casos de sirenomelia, una gran arteria que emerge de la aorta abdominal, la cual cursa centralmente hacia el cordón umbilical, ésta corresponde a la persistencia de una arteria vitelina. Este hallazgo puede ser considerado patognomónico para el diagnóstico prenatal de la sirenomelia.
La ultrasonografía transvaginal en tercera dimensión (3D), al igual que la ultrasonografía 3D en movimiento, también han sido utilizadas con éxito en el diagnóstico de la sirenomelia (64,65). Estas permiten corroborar las imágenes obtenidas con otros sonogramas y dan información adicional sobre los movimientos fetales y en general, sobre la condición y desarrollo del feto.
Conclusiones
De acuerdo a los puntos discutidos, en relación con la sirenomelia podemos enunciar las siguientes
conclusiones:
1. Es una anomalía poco frecuente, cuyo mecanismo patogénico hasta el presente, no ha sido aclarado definitivamente. Sin embargo, es importante tomar en consideración las diversas hipótesis emitidas al respecto, ya que ellas pueden orientar sobre el origen de cada una de las anomalías presentes en los sirenomelos.
2. En la mayoría de los casos, el agente etiológico es desconocido. Se cree que están involucrados la combinación de varios factores.
3. Las severas malformaciones que se asocian a la sirenomelia, tanto internas como externas, hacen que generalmente ésta sea incompatible con la vida.
4. La ausencia de genitales externos, hace indispensable que el sexo sea determinado por el examen histológico de las gónadas y de ser posible, también debe realizarse el estudio genético tanto del feto, como de los padres.
5. El diagnóstico prenatal mediante ecosonografía es importante, porque permite la observación de la anomalía en etapas tempranas del desarrollo. Este diagnóstico será más confiable, mientras mayor sea la precisión del aparato utilizado, como por ejemplo, el Doppler a color y el de tercera dimensión.
6. Se hace necesario realizar una historia clínica minuciosa, con el fin de conocer la posible etiología de esta patología, para evitar así el riesgo que se repitan estas alteraciones en nuevos embarazos.
7. Es de suma importancia el estudio ampliado del sirenomelo, que incluya la descripción morfológica y el estudio imaginológico, lo cual permite conocer cuales son las alteraciones del desarrollo que se produjeron y sus posibles causas. En nuestra experiencia, los informes emitidos por la Cátedra de Embriología de la Universidad de Los Andes, han aportado datos muy importantes, no sólo para los padres y familiares de los niños malformados, sino también para los obstetras, morfólogos, perinatólogos, pediatras, imaginólogos y patólogos, que puedan estar interesados en el estudio de estas anomalías.
REFERENCIAS
1. Kleiss E. Historia de la Embriología y Teratología en la Antigüedad y Época Precolombina. Mérida: Publicaciones de la Universidad de Los Andes; 1964. [ Links ]
2. Kampmeier OF. On sireniform monster with a consideration of the causation and the predominance of the male sex among them. Anat Rec. 1937;34:365-389. [ Links ]
3. Stocker JT, Heifetz SA. Sirenomelia: A morphological study of 33 cases and review of the literature. Perspect Pediatr Pathol. 1987;10:7-50. [ Links ]
4. Willis RA. The Boderland of embryology and pathology. 2ª edición. Londres: Butterworth and Co.; 1958.p.169-170. [ Links ]
5. Potter EL, Craig JM. Pathology of the fetus and the infant. Chicago: Year Book Medical Publishers Inc.; 1976:597-614. [ Links ]
6. Ponce de León TM. Sirenomelia. Bol Med Hosp Infant Mex. 2001;58:862-865. [ Links ]
7. Perales J, Ramos Y, Perfecto P, Mendoza E, González F, Suárez J. Sirenomelia asociada a defectos del tubo neural. Rev Obst Ginecol Venez. 2000;60:127-130. [ Links ]
8. Chen CP, Shih SL, Jan SW, Lin YN. Sirenomelia with an uncommon osseous fussion associated with a neural tube defect. Pediatr Radiol. 1998;28:293-296. [ Links ]
9. Rodríguez J, Palacios J. Chraniorachischisis totalis and sirenomelia. Am J Med Genet. 1992;43:732-736. [ Links ]
10. Kleiss E. Aspectos teratológicos, farmacológicos y psicológicos de la dismelia. Revista de la Facultad de Farmacia de la ULA 1980;21:105-137. [ Links ]
11. Rodríguez J, Palacios J, Razquin S. Sirenomelia and Anencephaly. Am J Med Genet. 1991;39:35-37. [ Links ]
12. Schwalbold H, Ochler V, Helpa, Bohn N. Sirenomelia and anencephaly in one of dizigotic twins. Teratology. 1986;34:243-247. [ Links ]
13. Chen CP, Shih SL, Liv F. Cebocephaly, alobar holoprosencephaly, spina bifida and sirenomelia in stillbirth. J Med Genet. 1997;34:252-255. [ Links ]
14. McCoy MC, Chescheir NC, Kuller JA. A fetus with sirenomelia, omphalocele and mielomeningocele but normal kidneys. Teratology. 1994;50:167-171. [ Links ]
15. Juárez A, Durán M, Rivas R, Islas L, Martínez S. Sirenomelia: Reporte de un caso de autopsia. Rev Mex Pediatr. 2005;72:21-23. [ Links ]
16. Kallen B, Wimberg J. The ciclops and the mermaid: An epidemiological study of two types of rare malformation. J Med Genet. 1992;29:30-35. [ Links ]
17. Hadravsa S, Kohautek T. Ectopic adrenals in sirenomelic fetus. Anat Anz. 2000;182:361-363. [ Links ]
18. Shapour S, Vahab R, Naser K. Sirenomelia with agenesis of corpus callosum. Arch Iranian Med. 2006;9:269-270. [ Links ]
19. Bhandari B, Bhandari PC, Marthur A. Sirenomelia with exomphalus associated with hind gut. Indian Pediatr. 1979;16:1045-1049. [ Links ]
20. Sepúlveda W, Corral E, Sanchez EJ, Carsten E, Schnapp C. Sirenomelia sequence versus renal agenesis. Prenatal differentiation with power Doppler ultrasound. Ultrasound Obstet Gynecol. 1998;11:445-449. [ Links ]
21. Valenzano H, Paoletti R, Rossi A, Farinini D, Garlashi G, Fulcheri E. Sirenomelia: Pathological features, antenatal ultrasonographic clues and review of current enbryogenic theories. Human Reprod. 1999;5:82-86. [ Links ]
22. Martínez B, Barrautes W, Guevara F, Pulido A, Costa B. Sirenomelia: presentación de un caso. Ultrasonido en Medicina. 1991;7:5-8. [ Links ]
23. Monie IW. Human symelia: Determination of sex and other features. Teratology. 1974;9:87-92. [ Links ]
24. Chappard L. Sirenomelie et dysplasie renale multikystique. J Genet Human. 1983;31:405-411. [ Links ]
25. Taori K, Mitra NP, Gandhi RO, Mammen I, Sahu J. Sirenomelia. Ind J Radiol Imag. 2002;12: 399-401. [ Links ]
26. Savader SJ, Savader BL, Clark RA. Case report: Sirenomelia without Potter syndrome: MRI characteristics. J Comput Assist Tomogr. 1989;13:689-691. [ Links ]
27. Murphy JJ, Fraser GC , Blair GK. Sirenomelia: The case of surviving mermaid. J Pediat Surg. 1992;27:1265-1268. [ Links ]
28. Clarke LA, Stringer DA, Fraser GC. Long term survival of an infant with sirenomelia. Am J Med Genet. 1993;45:292-296. [ Links ]
29. Goodman SH. Sirenomelia: Urological abnormalities in a surviving mermaid. Can J Urol. 1996;3:257-260. [ Links ]
30. Hoyme H. The pathogenesis of sirenomelia an editorial comment. Teratology. 1988;38:485-486. [ Links ]
31. Sirtor M, Ghidini A, Romero R, Hobbins JC. Prenatal diagnosis of sirenomelia. J Ultrasound Med. 1989;8:83-88. [ Links ]
32. Davies J, Chazen E, Nance WE. Symelia in one of monozygotic twins. Teratology. 1971;4:367-378. [ Links ]
33. Biswas BP, Dawn TK, Biswas S. Combined sirenomelia and upper limb amelia in a uniovular twin. Indian Med Assoc. 1985;83:245-246. [ Links ]
34. Akbiyik A. Fetal type of sirenomelia in one of male twins, with imperforate anus in the other male twin. Clin Dysmorphol. 2000;9:227-229. [ Links ]
35. Kapur RP, Mahony BS, Nyberg DA, Resta RG. Sirenomelia associated with a vanishing twin. Teratology. 1991;43:103-108. [ Links ]
36. Di Lorenzo M, Brandt ML, Veilleux A. Sirenomelia in an identical twins: A case report. Pediatr Surg. 1991;26:1334-1336. [ Links ]
37. Young ID, OReilly KM, Kendall Ch. Ethiological heterogeneity in sirenomelia. Pediatr Pathol. 1986;5:31-43. [ Links ]
38. Gukaran B, Karaasian E, Balci S. Sirenomelia in an infant of a diabetic mother. A case report. Turk J Pediatr. 1996;38:393-397. [ Links ]
39. Lynch SA, Wright C. Sirenomelia: Limb reduction defects, cardiovascular malformation, renal agenesis in an infant born to a diabetic mother. Clin Dysmorphol. 1997;6:75-80. [ Links ]
40. Vonlennep E, Elhkazen A, Depierreux G. A case of partial sirenomelia and possible vitamin A teratogenesis. Prenatal Diagnosis. 1985;5:35-40. [ Links ]
41. Sarpong S, Heading V. Sirenomelia accompaning exposure of the embryo to cocaine. South Med J. 1992;85:545-547. [ Links ]
42. Wolff E. Les bases de la teratogenese experimentale de vertebres amniotes dapres les resultats de methodes directes. Arch Ant. 1936;22:1-375. [ Links ]
43. Hoornbeek FK. A gene producing symelia in the mouse. Teratology. 1970;3:7-10. [ Links ]
44. Crawfurd MdA, Ismail SR, Wigglesworth JS. A monopodial sireniform monster with dermatoglyphic and cytogenetic studies. J Med Genet. 1966;3:212-216. [ Links ]
45. Duncan PA, Shapiro LR. Interrelationships of the hemifacial microsomia: And sirenomelia phenotypes. Am J Med Genet. 1993;47:75-84. [ Links ]
46. Guidera KJ, Raney E, Ogden JA, Highhouuse M, Habal M. Caudal regression: A review of seven cases, including the mermaid syndrome. J Pediatr Orthop. 1991;11:743-747. [ Links ]
47. Kallen B, Winberg J. Caudal mesoderm pattern of anomalies. Transrenal agenesis to sirenomelia. Teratology. 1973; 9: 9. [ Links ]
48. Duhamel B. From the mermaid to anal imperforation: The syndrome of caudal regression. Arch Dis Child. 1961;36:151-155. [ Links ]
49. Twickler D, Budorick N, Pretorius D. Caudal regression versus sirenomelia: Sonographic clues. J Ultrasound Med. 1993;12:323-330. [ Links ]
50. Stevenson RE, Jones KL, Phelan MC. Vascular steal: The pathogenic mechanism prouducing sirenomelia and associated defects of the visccera and soft tissue. Pediatrics. 1986;78:451-457. [ Links ]
51. Sadler TW. Langman Embriología médica con orientación clínica. 9ª edición. Buenos Aires: Editorial Médica Panamericana; 2005:196-203. [ Links ]
52. Pedernera E, Méndez C. Embriología en la Clínica. Casos Médicos. Buenos Aires: Editorial Médica Panamericana; 2006:255-263. [ Links ]
53. Carlson BM. Embriología Humana y Biología del Desarrollo. 2ª edición. Madrid: Ediciones Harcourt S.A. 1999:361-396. [ Links ]
54. Tuchmann – Duplessis H, Solére M, Haegel P. Embriología. Cuadernos Prácticos. Aparato urinario y aparato genital. Barcelona: Toray-Masson, S.A; 1969:50-103. [ Links ]
55. Hib J. Embriología Médica. 7ª edición. México: Editorial Interamericana McGraw-Hill; 1999:186-210. [ Links ]
56. Chenaweth CK, Kellog SL, Abu-Yousef M. Antenatal sonographic diagnosis of sirenomelia. J Clin Ultrasound. 1991;19:167-171. [ Links ]
57. Sirtori M. Prenatal diagnosis of sirenomelia. J Ultrasound Med. 1989;8:83-88. [ Links ]
58. Carbillon L. First trimester diagnosis of sirenomelia. A case report. Fetal Diag Ther. 2001;16:284-288. [ Links ]
59. Schiesser M. Sirenomelia, the mermaid syndrome detection in the first trimester. Prenat Diagn. 2003;23:493-495. [ Links ]
60. Van Zalen-Sprock MM, Van Vught JH, Van den Harten JJ. Early second tru trimester diagnosis of sirenomelia. Prenat Diagn. 1995;15:171-177. [ Links ]
61. Monteagudo A, Mayberry P, Rebarber A, Paidas M, Timor-Trisch I. Sirenomelia: Sequence first trimeter diagnosis with both two and three dimensional sonography. J Ultrasound Med. 2002;21:915-920. [ Links ]
62. Bronnstein M, Tzidony D, Dimant M, Hajos J, Jaeger M, Blumenfeld Z. Transvaginal ultrasonographic measurement of the fetal adrenal glands at 12 to 17 weeks gestation. Am J Obstet Gynecol. 1993;169:1205-1210. [ Links ]
63. Sepúlveda W, Romero R, Pryde PG, Addis JR, Cotton DB. Prenatal diagnosis of sirenomelus with color Doppler ultrasonography. Am J Obstet Gynecol. 1994;170:1377-1379. [ Links ]
64. Blaicher W, Lee A, Deutinger J, Bernaschek G. Sirenomelia: Early prenatal diagnosis with combined two and three dimensional sonography. Ultrasound Obstet Gynecol. 2001;17:542-543. [ Links ]
65. Timor-Trisch IE, Farine D, Rosen MG. A close look at early embryonic development with high frequency transvaginal traducer. Am J Obstet Gynecol. 1988;159:676-681. [ Links ]