Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez vol.76 no.3 Caracas set. 2016
Embarazo ectópico abdominal. Dificultad en el diagnóstico. A propósito de un caso.
Dras. Aline Sá de Oliveira1, Andrea García1, Dubraska Silva1.
1 Departamento de Ginecología y Obstetricia. Hospital Central de Maracay.
RESUMEN
El embarazo abdominal, es una variante rara de embarazo ectópico, el cual se desarrolla en la cavidad abdominal y generalmente se asocia con una alta tasa de morbimortalidad materna y fetal. Sus complicaciones pueden ser devastadoras e incluyen la hemorragia masiva secundaria a coagulación intravascular diseminada y muerte fetal asociada con desprendimiento de la placenta o la infección con formación de un absceso. El riesgo de muerte materna por embarazo abdominales es 7,7 veces mayor en relación al embarazo ectópico tubárico y 90 veces mayor que en un embarazo normal. Se trata de una paciente de 31 años de edad quien desarrolla un embarazo ectópico abdominal secundario asintomático hasta las 17 semanas, cuando se manifiesta como una patología digestiva y/o de origen abdominal, lo que retrasa el diagnóstico. La ecografía transvaginal es el estudio de elección para un diagnóstico diferencial.
Palabras clave: Embarazo Ectópico, Abdomen, Ecografía.
SUMMARY
Abdominal pregnancy is a rare variant of ectopic pregnancy (EE), which develops in the abdominal cavity and is usually associated with a high rate of maternal and fetal morbidity and mortality. Its complications can be devastating and include massive hemorrhage secondary to disseminated intravascular coagulation (DIC) and fetal death associated with placental abruption or infection with intraabdominal abscess formation. The risk of maternal death from abdominal pregnancy is 7.7 times greater in relation to tubal ectopic pregnancy and 90 times higher than in a normal pregnancy. A patient 31-year-old woman develops an asymptomatic secondary abdominal ectopic pregnancy until 17 weeks, when it manifests as a digestive and / or abdominal pathology, which delays the diagnosis. Transvaginal ultrasound is the study of choice for a differential diagnosis.
Key words: Ectopic Pregnancy, Abdomen, Ultrasound.
INTRODUCCIÓN
El óvulo fecundado viaja a través de la trompa de Falopio y se implanta en el endometrio de la cavidad uterina aproximadamente al octavo día posterior a la fecundación. Esta es su localización normal, conocida como embarazo eutópico (1,2). El término ectópico proviene de la palabra griega ektopos, que significa fuera de lugar. Por ende, se define embarazo ectópico como aquel embarazo donde el ovocito fecundado se implanta en un lugar distinto al endometrio de la cavidad uterina (3).
El embarazo ectópico (EE) es el resultado de una imperfección en la fisiología reproductiva humana que permite que el embrión se implante y madure fuera de la cavidad endometrial. Sin un diagnóstico y tratamiento oportuno, un embarazo ectópico puede convertirse en una situación que amenaza la vida (4).
El EE fue descrito por primera vez en el siglo XI, y fue considerada una patología fatal hasta mediados del siglo XVIII. En USA, John Bard, en New York (1759), y William Baynham, en Virginia (1791), fueron los primeros en realizar cirugía abdominal por un embarazo ectópico (5, 6).
En 1987, Agüero (7) reporta las primeras publicaciones sobre EE diagnosticados y tratados en Venezuela y atribuye la primera descripción al médico zuliano Nicanor Guardias en 1867. En el siglo XIX también publicaron sobre el tema, Toledo (1885) y Soto (1892), en Maracaibo, y Hermoso (1898), en Caracas. En el siglo XX, hasta 1930, los primeros en operar EE, fueron Bustamante en Maracaibo, en 1905; Lobo en Caracas, en junio de 1907, y Acosta Ortiz, en julio de 1907.
A medida que la gestación aumenta de tamaño, se crea la posibilidad de ruptura de órganos, porque sólo la cavidad uterina está diseñada para expandirse y permitir el desarrollo fetal. La implantación anormal se produce debido a un defecto en la anatomía o la función normal de cualquiera de las trompas de Falopio, los ovarios o del útero.
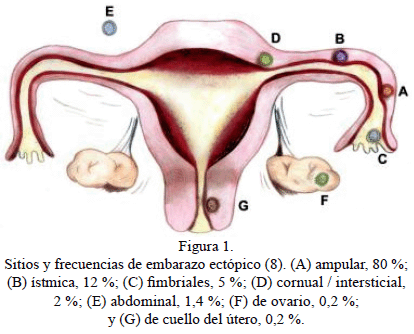
Como reflejo de esto, la mayoría de los embarazos ectópicos se encuentran en la trompa de Falopio; el embarazo ectópico tubárico corresponde al 95 % a 98 % de los casos (Figura 1), y pueden ser (8):
Ampular, ocurre en 85 % de los casos y pueden evolucionar a una resolución espontánea, aborto tubárico, o permitir el crecimiento del embrión y terminar en ruptura de la trompa.
Itsmico, corresponde a 13 % de los casos y, por deberse a la porción más estrecha de la trompa, se evidencia la ruptura temprana de esta.
Intersticial, también conocido como intramural, constituye el 2 % de los casos.
Infundibular, cuando se ubica cercano a las fimbrias, su frecuencia es de 5 % de los casos.
Los embarazos ováricos corresponden al 0,15 % - 3 % de todos los embarazos ectópicos, con una incidencia de hasta 1/7000 partos; hasta un 72 % de los casos se diagnostican como hallazgos intraoperatorios (9). Para el diagnóstico se requiere la presencia de tejido ovárico en la pared del tejido trofoblástico del saco gestacional.
La incidencia de EE cervical es muy baja. La implantación del cigoto en el endocérvix es muy rara. En Venezuela, hasta 1990, según Agüero (10), sólo se habían reportado 4 casos. Posteriormente Briceño (11) agregó un embarazo ítsmico-cervical (EIC) con invasión a la región vésico-uterina. Puede confundirse con un aborto; sin embargo, actualmente el ultrasonido ha permitido el diagnóstico temprano y por ende el tratamiento conservador. Las causas del ectópico ístmico-cervical no son exactamente conocidas. El factor predisponente más común es el curetaje y dilatación cervical anterior, presente en el 68, 6 %. En el 33,3 %, se recoge el antecedente de cesárea. Su implantación en cicatrices de cesárea, es peligrosa por la posibilidad de penetración de la pared cervical e invasión trofoblástica a la vejiga urinaria. Otros factores como síndrome de Asherman, infertilidad, fertilización in vitro (FIV), uso de dispositivo intrauterino (DIU), embarazos ectópicos anteriores, transporte rápido del cigoto por el útero y anomalías embrionarias, no parecen jugar un papel importante; el 11,8 % son idiopáticos. Probablemente se origine debido a una combinación de estos agentes (11). Existe el riesgo de sangrado importante, si no se logra una hemostasia adecuada, puede requerirse histerectomía abdominal total, ligadura de arterias hipogástricas o embolización.
El embarazo abdominal, es una variante rara del EE, el cual se desarrolla en la cavidad abdominal y generalmente se asocia con una alta tasa de morbimortalidad materna y fetal (12). Sus complicaciones pueden ser devastadoras e incluyen la hemorragia masiva secundaria a coagulación intravascular diseminada (CID) y muerte fetal asociada con desprendimiento de la placenta o la infección con formación de un absceso (13). El riesgo de muerte materna por embarazo abdominal es 7,7 veces mayor en relación al embarazo ectópico tubárico y 90 veces mayor que en un embarazo normal, y la mortalidad neonatal se reporta de un 75 % a 95 % (14).
Han sido publicados casos raros de gestación ectópica abdominal: gemelar abdominal asociados con mola parcial, embarazos heterotópicos con ambos recién nacidos vivos, ocurrencia en paciente con antecedente de histerectomía, implantación en colon, estómago, diafragma, bazo e hígado (14,15).
Puede clasificarse, según el origen, en primarios, cuando ambas trompas y ovarios son normales, no existen fístulas útero peritoneales y el embarazo está asociado exclusivamente a la superficie peritoneal, sin relación con la fimbria tubárica. El fondo de saco de Douglas y la pared posterior uterina constituyen los sitios más comunes de implantación primaria. Esta forma de embarazo es la que con mayor frecuencia se asocia con fetos viables o a término en cavidad abdominal (2). La mayoría de los embarazos ectópicos abdominales son secundarios a ruptura de un embarazo tubárico u ovárico, para que el desarrollo del embarazo, en estos casos, continúe estos acontecimientos deben ser precoces, de tal forma que el embrión asegure su nidación secundaria o bien, el flujo sanguíneo placentario se mantenga mediante la unión con la trompa (15).
Algunos de los factores predisponentes del embarazo abdominal son la multiparidad, la edad mayor a 30 años, la historia de infertilidad, el embarazo tubárico previo, la cirugía pélvica, la raza afrodescendiente, la historia de abortos previos, el uso de dispositivos intrauterinos, la endometriosis y las anomalías congénitas; también se ha implicado a la salpingitis, a las enfermedades de transmisión sexual y a las secuelas de la cirugía tubárica.
Stovall y col. (16) sugieren que el diagnóstico clínico tiene una efectividad de 76,25 %, el diagnóstico ecográfico, 91,91 % y a través de la culdocentesis 85,39 % de los casos. Otros autores sugieren que la historia clínica y la exploración física ofrecen información diagnóstica de utilidad, con menos del 50 % de precisión (17).
Clínicamente es muy variable la presentación del caso, las pacientes, en general, consultan con dolor abdominal, sangrado genital y malestar digestivo (15). Algunos casos son asintomáticos y puede dar origen a un litopedio o litopedium que es el nombre que se le da a un embarazo extrauterino que implica un feto muerto y calcificado con el paso de los años. Es un fenómeno raro (se calcula que ocurre una vez en cerca de 20.000 embarazos), consecuencia de un embarazo abdominal. Después de la muerte fetal ocurre la deshidratación de los tejidos, la infiltración de calcio y se inicia el proceso de petrificación (18).
La condición de litopedio fue descrita por primera vez en un tratado de cirugía (Kitab al Tasrif) del médico árabe Abul-Qasim Khakaf ibn al Abbas al Zahravi, más conocido como Albucasis (913 – 1013 DC) en el siglo XI. La primera descripción detallada fue en 1557, realizada por Spach. En el siglo XVIII se operó por primera vez a una mujer para extraer el litopedio, y en la actualidad hay documentados varios casos. Schosfftall y Facler refirieron que existían 262 casos descritos en la literatura, para 1965. Actualmente se mencionan 300 casos en 400 años de documentación médica (19, 20).
El diagnóstico del embarazo ectópico (EE) abdominal requiere un alto grado de sospecha, porque la historia clínica, el examen físico, los exámenes de laboratorio y la ultrasonografía suelen ser inespecíficos. Sin embargo, esta última puede hacer plantear el diagnóstico, al encontrar un feto y su placenta fuera de la cavidad uterina, aunque en ocasiones el diagnóstico no es realizado y en su mayoría corresponde a hallazgos intraoperatorios. Solo del 10 % al 30 % llega a cirugía con diagnóstico preoperatorio de embarazo abdominal, debido básicamente a la falta de familiaridad del ginecobstetra con este tipo de casos, por la baja frecuencia de los mismos.
HISTORIA CLÍNICA
MYGV, de 31 años de edad, II gesta I para, fecha de ultima regla incierta, quien refiere el inicio de la enfermedad actual el día previo a su ingreso cuando, posterior a ingesta de comida copiosa, empieza a presentar dolor en epigastrio de moderada intensidad, urente, concomitantemente náuseas, dispepsia y emesis. Acude al hospital del Instituto Venezolano de los Seguros Sociales (IVSS) quienes valoran y deciden el ingreso de la paciente, quien permanece en dicha institución por 2 días; en vista de persistir sintomatología y presentar descenso de cifras de hemoglobina, deciden referir al Hospital Central de Maracay.
Ingresa con los diagnósticos de:
1. Embarazo de 17 semanas más 3 días por biometría fetal.
2. Síndrome ictérico en estudio.
3. Anemia 7,2 g/dL
4. Enfermedad periodontal: caries.
5. Periodo intergenésico prolongado.
Se recibe, a las 12 horas de hospitalizada, un control de hematología que reporta 6,2 g/dL, por lo cual es reevaluada por el equipo de guardia.
Al examen físico se describe paciente femenino en regulares condiciones generales, con palidez cutáneo mucosa, taquicárdica, hipotensa, con dolor difuso a la palpación de abdomen, útero aumentado de tamaño extrapélvico, al espéculo, vagina de paredes rugosas, cérvix macroscópicamente sano, escaso sangrado oscuro, no fétido. Al tacto vaginal, vagina normotérmica, normotónica, cuello central, corto, cerrado, útero indiferente aumentado de tamaño ± 18 cm, fondos de sacos dolorosos a la exploración, abombados y con la palpación de una masa sólida.
Al ultrasonido transvaginal institucional se evidencia feto vivo extrauterino, se realiza ecografía pélvica informada previamente, corroborándose dicho hallazgo, debido a que la cavidad uterina estaba vacía (Figura 2).
Se prepara la paciente para ingresar a quirófano. Se realiza, bajo anestesia general, laparotomía ginecológica, cuyos hallazgos fueron: hemoperitoneo de 200 cc, útero aumentado de tamaño, aproximadamente 18 cm, hiperémico, con pérdida de la arquitectura en su porción lateral izquierda, debido a masa asimétrica friable, sangrante de aproximadamente 22 cm x 18 cm, adherida al fondo de saco de Douglas y al recto (Figura 3). Trompa izquierda de superficie irregular, engrosada, hiperémica. Ovario izquierdo adherido a masa anteriormente descrita, no friable. Feto vivo masculino de 15 cm (Figura 4), líquido amniótico muy escaso, tejido placentario a nivel de cara posterior de útero y fondo de saco de Douglas.
Se realizó extracción del feto y hemostasia compresiva; extracción placentaria incompleta, por su relación con órganos vecinos y para evitar sangrado masivo.
Durante el acto operatorio, el servicio de cirugía constató la indemnidad del colon y del recto. La paciente evolucionó satisfactoriamente en el post operatorio, recibió tratamiento con hemoderivados, antibioticoterapia y metotrexate, según esquema de dosis única. Se realizaron controles de los niveles de gonadotropina coriónica (βHCG) y se indicó evaluación y seguimiento por consulta externa.
CONCLUSIÓN
El embarazo ectópico sigue siendo una patología ginecológica, considerada como una emergencia médica. El EE abdominal, por su poca frecuencia, hace que a veces el diagnóstico sea retardado y requiere un alto grado de sospecha e experiencia clínica.
La ecografía es la técnica y/o modalidad de imagen accesible y de bajo costo que juega un papel fundamental en el diagnóstico del embarazo ectópico; permite detectar la localización del embarazo en más del 90 % de los casos.
La presentación clínica del embarazo abdominal no cumple con la tríada clásica del EE. Pudiendo ir desde lo asintomático a manifestaciones diversas de la esfera abdominal. El dolor es la constante o signo de alarma. Las pacientes deben ser evaluadas de manera integral para prevenir la mortalidad materna.
En este caso, la presentación de la masa parauterina izquierda y el deterioro de la trompa izquierda sugiere que se trata de embarazo abdominal secundario. El tratamiento es laparotomía y extracción del feto, lo cual puede no presentar problemas. Cuando la placenta se encuentra insertada en un órgano no vital (epiplón, trompa), no se debe intentar desprenderla por el sangrado que produce y es necesario proceder a extirpar el órgano con la placenta in situ. Cuando la placenta está implantada en el colon, el intestino delgado u otro órgano vital, se debe seccionar el cordón umbilical lo más próximo a la placenta y dejarla en el sitio de implantación. Posteriormente se hace seguimiento con determinaciones seriadas semanales de βHCG y, ante la evidencia de persistencia de tejido trofoblástico activo, se debe iniciar tratamiento con metotrexate.
Referencias
1. Moore K, Persaud T. Inicio del desarrollo humano. En: Moore K, Persaud T, editores. Embriología clínica. 6ª edición. México: Mc Graw Hill – Interamericana; 1999.p.17-48. [ Links ]
2. Cunninghan FG, Leveno K, Bloom S, Haut J, Gilstrap L, Wenstrom K. Obstetricia de Williams. 22 ed. México, DF: Mc Graw Hill-Interamericana; 2006. [ Links ]
3. Ruiz AI, Rodríguez LM. Embarazo ectópico. En: Parra Pineda MO, Ángel Müller E. Obstetricia integral del siglo XXI. Tomo II. Colombia: Universidad Nacional de Colombia; 2009. p 13 - 32. [ Links ]
4. Farquhar CM. Ectopic pregnancy. Lancet. 2005; 366 (9485): 583-591. [ Links ]
5. Duffy J. From Humors to Medical Science: A History of American Medicine. Chicago: University of Illinois Press; 1993. [ Links ]
6. Speroff L, Glass R, Kase N. Ectopic pregnancy. Clinical Gynecologic Endocrinology and Infertility. 7ª edición. Baltimore: Williams & Wilkins; 2005.p.1275-1302. [ Links ]
7. Agüero O. Las primeras publicaciones sobre embarazos ectópicos diagnosticados y tratados en Venezuela. Gac Méd Caracas. 1987; 95: 529-539. [ Links ]
8. Sepilian V, Wood E, Casey F, Rivlin M. Ectopic Pregnancy [Internet]. New York: Medscape; 2016. (cited 2016, nov 02) Available from emedicine.medscape.com/article/2041923-overview [ Links ]
9. Nwanodi O, Khulpateea T. The preoperative diagnosis of primary ovarian pregnancy. J Natl Med Assoc. 2006; 98 (5): 796-798. [ Links ]
10. Agüero O. Publicaciones Obstétrico – Ginecológicas - Perinatológicas Venezolanas. Volúmenes I y II. 1ª edición. Caracas: Editorial Ateproca; 1993. [ Links ]
11. Briceño-Pérez C. Embarazo cervical. Rev Obstet Ginecol Venez. 2002; 62(4): 261-267. [ Links ]
12. Ricci P, Perucca E, Cuellar J, Leiva R, Blanch J, Álvarez D, et al. Embarazo abdominal complicado del primer trimestre. Rev Chil Obstet Ginecol. 2003; 68 (3): 238-241. [ Links ]
13. Kupesic S, Aksamija A, Kurjak A. Embarazo ectópico. En: Kurjak A, Chervena F. Ecografia en Obstetricia y Ginecología. 2ª edición. Editorial Medica Panamericana: Buenos Aires. 2009. P 230-240. [ Links ]
14. Bouyer J, Coste J, Fernández H, Pouly JL, Job-Spira N. Sites of ectopic pregnancy: a 10-year population-based study of 1800 cases. Hum Reprod. 2002; 17 (12): 3224-30. [ Links ]
15. León Cid I, Rodríguez Iglesias G, Segura Fernández A, Atienza Barzaga AM. Embarazo ectópico abdominal con implantación en el hígado. Rev Cub Med Mil. 2011; 40 (3-4): 302-310. [ Links ]
16. Stovall T, McCord M. Pérdida temprana del embarazo y embarazo ectópico. En: Berek J. Ginecología de Novak. México: Interamericana Mc Graw Hill; 2000. p 490– 523. [ Links ]
17. Faneite P, García L, Repilloza M, Landa M. Embarazo ectópico: frecuencia. Hospital Dr Adolfo Prince Lara 1969 – 1996. Rev Obstet Ginecol Venez. 1997; 57 (4): 243 -247. [ Links ]
18. Aguilar M. Litopedio: calcificación abdominal. Reporte de un caso clínico. Revista de diagnóstico por imágenes. 2006; 1 (1): 33- 35. [ Links ]
19. Frayer CA, Hibbert ML. Abdominal Pregnancy in 67-year-old woman undetected for 37 years. A case report. J Reprod Med. 1999; 44 (7): 633-635. [ Links ]
20. Spirtos NM, Eisenkop SM, Mishell DR. Lithokelyphos. A case report and literature review. J Reprod Med. 1987; 32 (1): 43-46. [ Links ]