Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica de Caracas
versión impresa ISSN 0367-4762
Gac Méd Caracas. v.118 n.1 Caracas ene. 2010
Estudio clínico y epidemiológico de la ansiedad y la depresión en una muestra de 1 159 pacientes *
Dr. Italo Marsiglia G.
Miembro Correspondiente Nacional
* Conferencia: Los trastornos funcionales en la consulta del internista. XVI Reunión Anual del American College of Physicians. Hotel Hilton, Porlamar-Venezuela, 18 de mayo de 2009.
RESUMEN
Para el internista, el término trastorno funcional hace referencia a la manifestación del enfermo que no tiene un substrato patológico conocido. El término paciente funcional distingue al afectado por un disturbio psicológico, emocional o psicosomático.
En nuestra experiencia clínica, buena parte de las manifestaciones funcionales son referidas por pacientes con ansiedad o depresión. El presente estudio analiza las características epidemiológicas y clínicas de la ansiedad y la depresión en una muestra venezolana de 1 159 pacientes vistos, consecutivamente y por primera vez, en una consulta de medicina interna del área metropolitana de Caracas.
La depresión, diagnosticada en 88 casos, tuvo prevalencia de 7,6 %. La relación hembra: varón fue 2,1: 1 y la edad (X±1DS) 54,06±15,15 años, 6,2 años mayor que en la población total. La enfermedad fue muy frecuente en los ancianos (37,5 % de los casos de depresión vs 28,3 % de ancianos en la muestra). En 1/4 de los casos se diagnosticó desorden afectivo primario y, en los 3/4 restantes, depresión por desorden adaptativo a factores de estrés psicológico o depresión secundaria a otras enfermedades médicas.
La ansiedad, presente en 160 casos, tuvo prevalencia de 13,8 %. La relación hembra: varón fue 2,4: 1 y la edad (X±1DS) 46,77±16,25 años, sin diferencia con el promedio de edad de la muestra y 7,3 años menor que en los casos de depresión. El 16,15 % de los casos de ansiedad fueron ancianos, porcentaje significativamente menor al de los ancianos de la muestra (28,30 %). En 36,25 % de los casos, la ansiedad fue manifestación de enfermedad psiquiátrica primaria, especialmente, desorden de pánico y desorden afectivo primario. En el 63,75 % restante se diagnosticó desorden de ansiedad generalizada.
El 20,45 % de 1 159 pacientes o, uno de cada 5 pacientes, presentó manifestaciones de ansiedad y/o depresión (248 casos de ansiedad y/o depresión en 237 pacientes).
Concluimos que: 1) Los desórdenes ansiosos y epresivos son muy comunes en la consulta del internista; 2) Los trastornos funcionales, especialmente los relacionados con varios sistemas, afectan a casi todos los pacientes con ansiedad o depresión, y su presencia obliga a descartar un desorden psiquiátrico enmascarado o encubierto por estas manifestaciones físicas; 3) Igualmente, el internista debe capacitarse para diagnosticar estos procesos psiquiátricos comunes en las consultas de atención primaria, salas de emergencia y hospitalarias, y sin que resulte excepcional ver algún paciente con desorden de pánico terminar su periplo hospitalario en la unidad de cuidos intensivos.
SUMMARY
For the internist, the term functional disturbance refers to the patient´s manifestation that has no known pathological substratum. The term functional patient distinguishes the affected by a psychological, emotional or psychosomatic disorder. In our clinical experience, many functional manifestations are referred by patients with anxiety or depression. The present study analyzed the epidemiological and clinical characteristics of anxiety and depression in a Venezuelan sample of 1 159 patients seen, consecutively and for the first time, in an internal medicine consult in the Caracas metropolitan area. Depression was found in 88 cases, with a prevalence of 7.6 %. Female: male ratio was 2.1: 1 and age (X±1SD) 54.06±15.15 years, 6.2 years older than in the total population. Depression was very common in the elderly (37.5 % of depression cases vs. 28.3 % of elderly in the sample). Depression was diagnosed in 1/4 of the cases as primary affective disorder, and in the 3/4 remaining, depression as a adaptative disorder to psychological stress or secondary depression due to other medical diseases.
Anxiety was present in 160 cases, having a prevalence of 13.8 %. The female: male ratio was 2.4: 1 and age (X±1SD) 46.77±16.35 years, without significant difference with the mean of the sample and 7.3 years younger than in depression cases. In anxiety, the elderly were 16.15 % of cases, percentage significantly minor than the elderly in the sample (28.30 %). In 36.25 % of the cases, anxiety was due to primary psychiatric disorder, specially panic or primary affective disorders. Generalized anxiety disorder was diagnosed in 63.75 % of cases.
20.45 % of 1 159 patients or, one out of five patients, presented manifestations of anxiety and/or depression (248 cases of anxiety and/or depression in 237 patients).
We conclude that: 1) Anxious and depressive disorder are very common in the internist practice; 2) Functional disturbance, specially the related with many systems, affected nearly all patients with anxiety or depression, and its presence must rule out a psychiatric disorder concealed or masked by these physical manifestations; 3) Equally, the internist must be trained to diagnose these psychiatric disorders that are common in primary attention consults, emergency and hospital rooms, and its not exceptional to observe a panic patient end his hospital stay in the intensive care unit.
INTRODUCCIÓN
Antes de Antes de iniciar esta exposición acerca de los trastornos funcionales en la consulta del internista, debemos definir, ¿qué entendemos por trastorno funcional? En esencia, tal denominación no se encuentra en los textos de medicina interna o en la clasificación internacional de las enfermedades y, tampoco, al utilizarla hacemos referencia a la disfunción de un órgano determinado, tal como sería el caso en la insuficiencia cardíaca, hepática o renal.
Sin embargo, al menos en nuestro medio, esta denominación es utilizada especialmente por los internistas y otros especialistas que hacen gala de sus destrezas clínicas, para referirse a las manifestaciones del enfermo que no tienen un substrato patológico conocido. No obstante, a la luz de los actuales conocimientos que dan progresiva claridad a nuestro entendimiento, esta última aseveración pudiera resultar errónea, al comprobarse en algunos casos, que a pesar de no visualizarse lesiones identificables por los métodos tradicionales de la patología, pueden existir alteraciones moleculares que involucren a genes, receptores, hormonas, neuropéptidos, etc.Y, estos cambios estructurales, podrían explicar suficientemente los trastornos referidos.
Ahora bien, cuando los clínicos utilizamos el término, paciente funcional, táitamente distinguimos a aquel afectado por un disturbio psicolóico, emocional o psicosomáico, que se acompañan de manifestaciones clíicas variadas.
Esta última acepción es la que utilizaremos en esta exposición, pero aclarando que, debe tratarse de un sítoma o conjunto de sítomas persistentes, en los que el examen físico y las exploraciones complementarias habituales no muestren alteraciones consistentes.
En base a nuestra experiencia clínica, resulta evidente que buena parte de las manifestaciones funcionales son referidas por los pacientes afectados por ansiedad o depresión. Por esa razón, cuando se nos pidió estimar la frecuencia de los trastornos funcionales en la consulta del internista, surgió como respuesta el siguiente Estudio clínico y epidemiológico de la ansiedad y la depresión en una muestra de 1 159 pacientes.
ESTUDIO CLINÍCO Y EPIDEMIOLÓGICO DE LA ANSIEDAD Y LA DEPRESIÓN EN UNA MUESTRA DE 1 159 PACIENTES
El presente estudio analiza las características epidemiológicas y clínicas de la ansiedad y la depresión en una muestra de 1 159 pacientes vistos consecutivamente y por primera vez, en una consulta de medicina interna del área metropolitana de Caracas. En el diagnóstico de la enfermedad psiquiátrica correspondiente a cada caso de ansiedad o depresión del presente estudio, se utilizaron los criterios diagnósticos del Diagnostic and Statistical Manual of Mental Disorders, 4th ed. (DSM-IV) (1).
Muestra
En la muestra de 1 159 pacientes (Figura 1), la relación hembra: varón fue 1,3: 1. El promedio de edad fue X±1DS 47,86 ± 18,47, sin diferencias significativas en cuanto al sexo. El 28,30 % de los casos correspondió al grupo de ancianos (≥ 65 años).
Depresión
En la muestra estudiada se encontraron 88 casos de depresión (Figura 2, Cuadro 1) para una prevalencia de 7,6 %. La enfermedad fue más frecuente en el sexo femenino (2/3 de los casos; relación H: V 2,1 a 1). El promedio de edad de varones y hembras correspondió a la edad media de la vida (Edad X±1D 54,06±15,15añs), siendo 6,2 añs mayor que el promedio de la población estudiada. El rango de edad fue de 17-83 años. El 37,5 % de los casos de depresión correspondió al grupo de ancianos.
Figura 1. Muestra 1 159 pacientes. Distribución por edad.
En 1/4 de los casos se estableció el diagnóstico de desorden afectivo primario (depresión mayor, desorden bipolar, distimia o ciclotimia), en el cual, los factores genéticos o hereditarios juegan un papel fundamental.
Figura 2. Depresión 88 casos: distribución por edad.
En los 3/4 restantes se diagnosticó depresión ansiosa o reactiva por desorden adaptativo a factores de estrés psicológico (pérdidas significativas, enfermedades médicas o quirúrgicas, etc.) o depresión secundaria a otras enfermedades (hipotiroidismo, hipertiroidismo, cáncer, enfermedad de Alzheimer, etc.).
Cuadro 1
Ansiedad y depresión: epidemiología.
Distribución por sexo y edad, relación hembra: varón y prevalencia
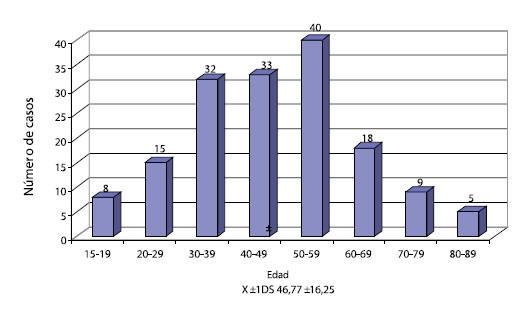
Figura 3. Ansiedad 160 casos: distribución por edad.
Ansiedad
En la muestra se encontraron 160 casos de ansiedad (Figura 3, Cuadro 1), para una prevalencia de 13,8 %. La enfermedad fue mucho más frecuente
en el sexo femenino (2/3 de los casos; relación H: V 2,4/1). El promedio de edad correspondió a la edad media de la vida (Edad X±1DS 46,77±16,25 añs), sin diferencia significativa con el promedio de edad de la muestra total y 7,3 añs menor que el promedio de los casos de depresión; el rango fue de 15-89 añs. En contraste con la depresió, sóo el 16,15 % de los casos eran ancianos, porcentaje que también fue significativamente menor al grupo control de ancianos de la muestra (28,30 %). En 58 de los 160 casos (36,25 %), la ansiedad fue una manifestación de enfermedad psiquiárica primaria: en 11 casos por desorden depresivo primario, en 30 casos por desorden de páico (11 de ellos acompañdos de agorafobia), en 13 casos por sídrome de hiperventilació (muy relacionado con el desorden de páico) y, en 4 casos, manifestádose como desorden somatomorfo (somatización, 2 casos e hipocondriasis, 2 casos).En los restantes 102 casos (63,75 %) se diagnosticó
ansiedad generalizada.El 20,45 % de 1 159 pacientes o, uno de cada cinco
pacientes del estudio, presentó manifestaciones de ansiedad y/o depresión (248 casos de ansiedad y/o depresión en 237 pacientes).Manifestaciones funcionales en la ansiedad y la depresión
En este estudio las manifestaciones funcionales afectaron a casi todos los pacientes con ansiedad o depresió, usualmente, dos o má sítomas relacionados con diferentes órganos o sistemas (sistema nervioso central, sistema cardiovascular, sistema digestivo, etc.).
Estas manifestaciones, pudieron prevalecer en un determinado paciente a lo largo del proceso psiquiátrico o de sus recurrencias. Otras veces, fueron muy constantes en los períodos más sintomáticos del desorden mental.
Por ejemplo, la astenia, los trastornos del apetito y el sueño, la alteración neuroendocrina y de los ritmos biológicos, estuvieron presentes en la depresión mayor. La sensación de muerte inminente, acompañada de alteración respiratoria, palpitaciones, dificultad para enfocar y sudoración fría, fueron el heraldo de la crisis de pánico.
Hallazgos similares de un proceso clínico muy relacionado con el desorden de pánico, seguidos de tetania, constituyeron la tarjeta de presentación del sídrome de hiperventilació.
Cuadro 2
Manifestaciones funcionales en 248 casos de ansiedad y depresión
DISCUSIÓN
La medicina psicosomática enfatiza la unidad y la interacción entre la mente (psiquis) y el cuerpo (soma). En general, existe la convicción de que los factores
psicológicos son importantes en la predisposición o el desencadenamiento, progresión o exacerbación de las enfermedades. El término de medicina psicosomática, ha sido reemplazado por la categoría diagnóstica definida como, factores psicolóicos que afectan la condició fíica. Tal denominació implica que, un estíulo ambiental con significació psicolóica se relaciona con la iniciación o exacerbación de un desorden fíico especíico y, esta condició fíica, puede acompañr a una patologí orgáica, tal como la artritis reumatoide o a un proceso fisiopatolóico conocido, como la migraña (2).Pero el témino psicosomáico se ha hecho parte del concepto má amplio de medicina de la
conducta (behaviorista o conductista). En 1978, la National Academy of Science (EE.UU) definióla medicina de la conducta, como el ampo interdisciplinario concerniente al desarrollo e integración de las ciencias biomédicas y de la conducta y, esos conocimientos y tecnologís, involucran a la salud y a la enfermedad y a sus posibles aplicaciones en la prevenció, el diagnóstico y la rehabilitación(2).Por tanto, el término nosológico, actores psicopatolóicos (o psicosomáicos), implica para el internista la inexorabilidad de la interacción mente y cuerpo y, también, la responsabilidad ineludible de abordar la medicina con una actitud integral y holística.
Tradicionalmente, el psicoanáisis y la psicoterapia
fueron utilizados en el tratamiento de las enfermedades psicosomáicas. No obstante, en las útimas déadas han tenido un amplio desarrollo las técnicas conductistas basadas en la teoría del aprendizaje, como la terapia de relajación muscular y la retroalimentación biológica (biofeedback). El objetivo de las ténicas conductistas y las modalidades psicoterapéuticas ha sido mejorar la ecuació psicosomáica.La ansiedad y la depresión son los dos problemas de salud mental má frecuentes (3-7). Cierta cuota de ansiedad es ingrediente obligado de la vida, por lo que suele ser una emoció no patolóica que sirve a los procesos psicobiolóicos adaptativos. Frente a una amenaza, la ansiedad constituye un sistema de aviso-alarma que prepara al organismo para la lucha o la huída. Esta nsiedad normaldebe diferenciarse de la ansiedad patolóica, observada en los trastornos psiquiáricos (3).
La ansiedad, definida como una sensació difusa de aprehensió o inquietud, comúmente vaga y desagradable, suele acompañarse de manifestaciones somáicas (opresió toráica, vací epigátrico, latido cardíaco intenso, sudoración, cefalea, urgencia para la micción o tensión muscular) (3).
El National Comorbidity Survey (EE.UU) ha demostrado que los desódenes de ansiedad son las condiciones emocionales más frecuentes en la población y están asociados con significativo deterioro social y laboral y con la depresión mayor (7).
En efecto, en EE.UU existen más de 30 millones de pacientes que consultan por ansiedad en algún momento de su vida y el costo anual de atención médica se ha estimado en 42 billones de US $.
En un estudio realizado por Kroenke y col. (8) sobre 965 pacientes de la consulta de atención primaria, la prevalencia de los 4 desórdenes de ansiedad más comunes (ansiedad generalizada, pánico, ansiedad social y estrés postraumático) fue de 19,5 %. También, como características relevantes el grupo de pacientes con ansiedad mostró: frecuente asociación con: depresión, síntomas somáticos, deterioro funcional y alto costo de atención.
Por su parte, la depresión se define como la emoción o sentimiento psicopatológico de tristeza que puede acompañarse de síntomas somáticos, cambios en los ritmos biológicos y alteraciones neuroendocrinas (3,4).
La depresión constituye un problema de salud pública a escala mundial, hoy 4ª causa de incapacidad y que, según las proyecciones de la OMS para el 2020, será la segunda causa más frecuente en los países desarrollados (9-13). La significación de la depresión como problema de salud pública y su repercusión económica, se reflejan en la muy frecuente utilización de los servicios de salud por esa causa y su significativo costo monetario, estimado en EE.UU en 43 billones de dólares anuales, al incluir también las pérdidas por días laborales no trabajados (10, 12). Efectivamente, los desórdenes afectivos son comunes, crónicos y costosos, oscilando las tasas de prevalencia en la comunidad entre 1,8 % y 3,3 % para la depresión observada en el último mes y 4,9 % a 17,1 % para la vista a lo largo de la vida (10-12). Un 5 % a 10 % de los pacientes de la consulta externa y un porcentaje mayor de los hospitalizados, presenta depresión mayor, por lo que ya a finales de los años 80 se había establecido que la atención primaria era el mejor sitio de acceso a la depresión (9,12).
Una de cada 4 personas presenta enfermedad mental en algún momento de la vida y la OMS ha estimado en 230 millones el número de casos de desórdenes afectivos a escala mundial (4,11,12). No obstante, sólo 20 % de los pacientes con enfermedades mentales son vistos por el psiquiatra y 60 % por médicos de cuidados primarios; aunque estos últimos comúnmente no identifican los trastornos emocionales de sus pacientes.
Los siguientes son los factores de riesgo de la depresión (y entre paréntesis el incremento
respectivo del riesgo): 1) sexo femenino (2 veces mayor); 2) ancianidad (7 % a 36 %); 3) enfermedades neurológicas asociadas, como enfermedad de Alzheimer (40 %) y enfermedad de Parkinson (50 %); 4) estado de posparto reciente (13 %); 5) estrés (frecuencia variable); 6) antecedentes personales de depresión (30 % de recurrencias de la depresión en los 2 años que siguen al diagnóstico y 87 % en los 15 años siguientes); 7) antecedentes familiares de depresión (frecuencia variable) y 8) enfermedades médicas concomitantes (riesgo de depresión 2 veces mayor en diabetes mellitus, cardiopatía isquémica, ACV, obesidad e infección por HIV) (6,12).Per se, los desórdenes psiquiátricos depresivos
y somatomorfos son causa de importantes manifestaciones físicas. Por ejemplo, la debilidad muscular y la astenia forman parte del cuadro clínico del estrés crónico y la depresión. La somatización, trastorno emocional de especial interés para el internista, hace atribuir al área física las manifestaciones mentales, suministrándole al paciente una explicación plausible y menos ingrata que reconocer su naturaleza mental. Los síntomas aparecen en respuesta a un impacto psicológico, en pacientes con incapacidad para interpretar sus emociones (alexitimia), reflejados por medio de un lenguaje simbólico, en el cual, dolores, molestias gastrointestinales, sexuales y pseudoneurológicas, buscan como ganancia secundaria llamar la atención y obtener la ayuda de allegados y médicos.La somatización y otras variantes de los
desórdenes somatomorfos (9,11,12), en su conjunto, son responsables del 5 % de los casos de la consulta de atención primaria, incluyendo a la conversión o neurosis histérica, tipo conversivo, en la cual el paciente refiere déficit de las funciones motora voluntaria o sensitiva y, la hipocondriasis, que implica la existencia de temor no realista a padecer una enfermedad seria. El síndrome de Munchausen es una forma de enfermedad facticia con manifestaciones dramáticas, severas y crónicas, donde el papel de enfermo es realmente gratificante.Muchos investigadores creen que el estré cróico y severo juega un rol causal en el desarrollo de muchas enfermedades somáicas. En efecto, el estré ante las situaciones traumáicas de la vida genera cambios, a los que el organismo puede responder
inadecuadamente (2).Además del estrés general, como puede ser el ocasionado por el divorcio o la muerte del cónyuge, se ha sugerido que una determinada personalidad o un conflicto específico se asocian con diferentes enfermedades psicosomáticas. Sin embargo, este criterio no es compartido por los que piensan que la ansiedad generalizada y no específica ante cualquier tipo de conflicto, combinada con la predisposición genética, puede provocar diferentes enfermedades (2).
Por otra parte, se entiende por desorden
adaptativo, al desequilibrio adaptativo transitorio que ocurre al quedar expuesto a un agente estresante identificable (estresante psicosocial). Estos disturbios adaptativos se asocian frecuentemente con ansiedad o depresión o con trastornos de la conducta (2,4,5,12).Cuando las manifestaciones somáicas resultan un camuflaje de la situació depresiva, el interrogatorio debe dirigirse a valorar y hacer aflorar los sítomas cardinales de la depresió: el áimo depresivo
y la anhedonia, definida esta última como la incapacidad para sentir satisfacció o placer. Ademá, el interrogatorio indagarálos sentimientos de culpabilidad o inutilidad y la ideación suicida (11-13).Como vemos, muchos téminos diferentes utilizados en medicina y psiquiatrí, describen las manifestaciones fíicas que son el resultado del
desajuste psicológico. ¿ no estaremos hablando de lo mismo, utilizando diferentes águlos y perspectivas para visualizar los problemas psicolóicos que afectan al ser humano?Tal como describió Hans Selye en el síndrome general de adaptación, los mediadores entre el estrés y las enfermedades pueden ser hormonales (14).
Hoy se ha comprobado que, en el estré estáalterado el funcionamiento del eje hipotáamo-hipóisoadrenal, responsable de los efectos autonómicos, la hipersecreció adrenal y la involució linfáica.Los aportes de una nueva disciplina, la psiconeuroinmunologí, que estudia la comunicació
e interrelación entre el sistema neuroendocrino e inmune, al ir descubriendo cuáes son las bases fisiolóicas y fisiopatolóicas de esta relació, también da respuesta a algunos interrogantes del pasado, cuando nos preguntáamos: ¿ediante quémecanismos el impacto psicológico desencadena alteraciones inmunológicas, enfermedades agudas o cróicas o cácer? o, ¿e quémanera la alteración inmunológica produce depresión o enfermedad neuroendocrina? Y hoy nos preguntamos: ¿uénuevas evidencias cientíicas permitirín explicar estas coincidencias? (15).Los estudios realizados en las últimas décadas sustentan los hechos siguientes:
1. La exposición a un antígeno, activa el sistema inmune para la secreción de citoquinas proinflamatorias o Th1, a las que responde el SNC activando el eje hipotálamo hipofisoadrenal, y dando como respuesta final la secreción de cortisol, que a su vez suprime la respuesta inmune (Basedovsky y
Sorkin) (16);2. En el SNC, los niveles de glucocorticoides bajos o permisivos activan los mecanismos homeostáicos que en condiciones normales promueven la excitabilidad neuronal, mientras que los niveles de glucocorticoides elevados o
supresores suprimen la respuesta exagerada del SNC, para evitar el efecto deletéreo sobre el organismo y el SNC (Ingle) (17);3. Los procesos inflamatorios severos al deteriorar la
neurogénesis en el gyrus dentado del hipocampo, pueden alterar sus funciones cognitivas y originar trastornos de la conducta (Ziev y Schwartz) (18);4. Los estados afectivos y los factores psicosociales positivos se vinculan con la salud y con la disminución del riesgo a la enfermedad cardiovascular (Steptoe
y col., Matsunaga y col.) (19,20).5. Personalidad, estatus psicopatológico, relaciones
interpersonales e intervenciones sobre la conducta influyen la función inmune positiva o negativamente (Friedman) (21,22).6. Impacto negativo de los eventos adversos de la vida
y trastornos emocionales sobre función corporal, salud, expectativas de vida e inicio y evolución de enfermedades infecciosas, autoinmunes, oncológicas o crónicas (15).7. Las enfermedades médicas, especialmente los
procesos inflamatorios severos, al activar el sistema inmune, pueden originar alteraciones de la conducta similares a las observadas en el estrés crónico y en la depresión mayor (15,18).El Cuadro 3 destaca las alteraciones biológicas en la depresión mayor (23,24).
Los siguientes fueron los resultados del nuestro
estudio realizado sobre una muestra venezolana de 1 159 pacientes:1. Uno de cada 5 pacientes (20,45 %) de la consulta
de medicina interna presentó ansiedad y/o depresión (248 casos de ansiedad y/o depresión en 237 pacientes), con prevalencia de 7,6 % para la depresión y 13,8 % para la ansiedad;2. La ansiedad y la depresión fueron más frecuentes
en el sexo femenino (2/3 de los casos) y en la edad media de la vida;3. Sin embargo, en contraste con la ansiedad, la
depresión resultó más común en los ancianos (37,5 % de los casos);4. La depresión correspondió en 1/4 de los casos a
desorden afectivo primario y, en los 3/4 restantes, a desorden adaptativo a factores de estrés psicológico o depresión secundaria a enfermedades médicas asociadas;5. La ansiedad en 63,75 % de los casos correspondió
al desorden de ansiedad generalizada y en 36,25.% a desorden psiquiátrico primario, especialmente al desorden de pánico; 6. La ansiedad y la depresión se acompañaron en casi todos los casos de trastornos funcionales relacionados con varios órganos o sistemas.Cuadro 3
Alteraciones biológicas en la depresión mayor
CONCLUSIONES
Los procesos depresivos y ansiosos son muy
frecuentes en la consulta del médico internista. Los trastornos funcionales, especialmente, los relacionados con varios aparatos o sistemas, obligan a descartar estos desórdenes psiquiátricos que pueden quedar enmascarados o encubiertos por esa florida gama de manifestaciones físicas.El internista, más que cualquier otro especialista
clínico, debe capacitarse para diagnosticar estos procesos psiquiátricos, en virtud de que también abundan en las consultas de atención primaria, salas de emergencia y hospitalarias, y sin que resulte excepcional ver algún paciente con desorden de pánico terminar su periplo hospitalario en la unidad de cuidos intensivos (25).REFERENCIAS
1. Diagnostic and Statistical Manual of Mental Disorders. American Psychiatric Association Washington D.C. 4ª edición. 1994. [ Links ]
2. Kaplan H.I, Sadock B.J. Synopsis of Psychiatry,
Behavioral Sciences, Clinical Psychiatry. 6ª edición. Baltimore: Williams & Wilkins; 1991;16:498-504. [ Links ]3. Marsiglia I. Ansiedad y depresión en el marco de la medicina interna. Med Inter (Caracas). 1993;8:101-108. [ Links ]
4. Kaplan HI, Sadock BJ. Synopsis of Psychiatry,
Behavioral Sciences, Clinical Psychiatry. 6ª edición. Baltimore: Williams & Wilkins; 1991:363-427. [ Links ]5. Marshall FJ. Disorders of Mood and Behavior. En:
Andreoli TE, Carpenter Ch CJ, Griggs RC, Benjamin IJ, editores. Andreoli and Carpenters Cecil Essentials of Medicine. 7ª edición. Filadelfia: Saunders Elsevier; 2007.p.1060-1065. [ Links ]6. Goldmann D, Laine C. In the clinic: Depression. Ann Intern Med. 2007;146:ITC5-1-ITC5-14. [ Links ]
7. Anxiety disorders: Efficient screening is the first step in improving outcomes. Editorial. Ann Intern Med.
2007;146:390-391. [ Links ]8. Kroenke K, Spitzer RL, Williams J, Monahan PO,
Löwe B. Anxiety disorders in primary care: Prevalence, impairment, comorbidity and detection. Ann Intern Med. 2007;146:317-325. [ Links ]9. Kroenke K. Discovering depression in medical
patients: Reasonable expectations. Editorial. Ann Intern Med. 1997;126:463-465. [ Links ]10. Pignone MP, Gayness BN, Rushton JL, Mills Burchell
C, Orleans CT, Mulrow CD, et al. Screening for depression in adults: A summary of the evidence for US Preventive Services Task Force. Ann Intern Med. 2002;136:765-777. [ Links ]11. Marsiglia I. Ansiedad y depresión en la práctica de la
medicina interna. Med Intern (Caracas). 2001;17:159- 166. [ Links ]12. Marsiglia I. Depresión: Visión holística de la medicina interna. Gac Méd (Caracas) 2007;116: 10-17. [ Links ]
13. Kroenke K. Minor depression: Midway between major
depression and euthymia. Editorial. Ann Intern Med. 2006;144:528-530. [ Links ]14. Selye H. The significance of adrenals for adaptation.
Science. 1937;85:247-248. [ Links ]15. Marsiglia I. La psiconeuroinmunología: Nueva visión
sobre la salud y la enfermedad. Gac Méd Caracas. 2009;117:183-195. [ Links ]16. Basedovsky H, Sorkin E. Network of immune
neuroendocrine interactions. Clin Exp Immunol. 1977;27:1-12. [ Links ]17. Ingle DJ. Permissibility of hormone action. A review.
Acta Endocrinol. 1954;17:172-186. [ Links ]18. Ziv Y, Schwartz M. Immune-based regulation of adult
neurogenesis: Implications for learning and memory. Brain Behav Immun. 2008;22:167-176. [ Links ]19. Steptoe A, O´Donnell K, Badrick E, Kumari M,
Marmot M. Neuroendocrine and inflammatory factors associated with positive affect in healthy men and women: The Whitehall II study. Am J Epidemiol. 2008;167:96-102. [ Links ]20. Matsunaga M, Isowa I, Kimura K, Miyakoshi M,
Kanayama N, Murakami H, et al. Associations among central nervous, endocrine, and immune activities when positive emotions are elicited by looking at a favorite person. Brain Behav Immun. 2008;22:408- 417. [ Links ]21. Friedman HS. The multiple linkages of personality
and disease. Brain Behav Immun. 2008;22:668-675. 22. [ Links ] Martin LR, Friedman HS, Schwartz JE. Personality and mortality risk across the life span: The important of conscientiousness as a biopsychosocial attribute. Health Psychol. 2007;26:428-443.22. Martin LR, Friedman HS, Schwartz JE. Personality and mortality risk across the life span: The important of conscientiousness as a biopsychosocial attribute. Health Psychol. 2007; 26: 428-443. [ Links ]
23. Müller N, Schwarz MJ. The immune-mediated alteration of serotonin and glutamate towards and integrated view of depression. Mol Psychiatry. 2007;12:988-1000. [ Links ] 24. Swaab DF, Bao AM, Lucassen PJ. The stress system in 25. Marsiglia I. Enfermedad de pánico: su impacto en la práctica de la medicina interna. Med Intern (Caracas).