Investigación Clínica
versión impresa ISSN 0535-5133
Invest. clín v.43 n.3 Maracaibo set. 2002
Mucormicosis. Reporte de tres casos.
Antonio Tristano, María Eugenia Chollet, María Willson y Marcos Troccoli.
Servicio de Medicina Interna, Hospital Dr. Domingo Luciani. Caracas. Venezuela. Correo electrónico: mjtristano@cantv.net
Resumen.
La mucormicosis es una infección aguda, generalmente mortal, causada por un hongo del orden Mucorales, de la clase de los Zigomicetos. Existen diferentes formas clínicas de la enfermedad, casi siempre asociadas a entidades patológicas subyacentes; el tipo rinocerebral generalmente es visto en pacientes con diabetes mellitus (DM) especialmente si están en cetoacidosis, aunque también puede presentarse en personas sanas. Reportamos tres casos de mucormicosis diagnosticados entre abril del año 1987 y enero del año 2001 en el Hospital Dr. Domingo Luciani, Caracas. La forma rinocerebral se diagnosticó en 2 pacientes, los cuales presentaban diabetes mellitus no descompensada en el momento del ingreso. En otro paciente se diagnosticó la forma limitada rinosinusal sin patología asociada. En los pacientes con mucormicosis rinocerebral se evidenció la presencia del Síndrome de Seno Cavernoso, asociándose, en uno de ellos, trombosis de la arteria carótida interna. Los pacientes fueron tratados con anfotericina B y en 2 de ellos se practicó además cirugía extensa de las lesiones. Se enfatizó la importancia de un diagnóstico clínico precoz, que puede comprobarse al demostrar la presencia del hongo en tejidos o cultivos. Creemos que el tratamiento combinado de anfotericina B con resección quirúrgica amplia es necesario para lograr una evolución satisfactoria.
Palabras clave: Diabetes mellitus, micosis, mucormicosis, seno cavernoso.
Abstract.
Mucormycosis is an acute and often fatal infection caused by a fungus of the Mucorales order of the Zygomycetes class. There are various clinical types, usually associated with an underlying disorder. The rhinocerebral mucormycosis is usually seen in diabetics, especially in ketoacidosis, but may also appear in healthy people. We report three cases of mucormycosis diagnosed since april 1987 through january 2001 at the Dr. Domingo Luciani Hospital, Caracas, Venezuela. Two of them had diabetes and one was apparently healthy. The most common clinical presentation of mucormycosis was the rhinocerebral infection, seen in the two diabetic patients, both of them had cavernous sinus trombosis one with involvent of the carotid artery. The other patient with sinus involvement had no predisposing factors. All patients were treated with amphotericin B and two of them had surgical debridement of involved tissue. We emphasize the importance of an early clinical diagnosis and treatment with surgical debridement of infected tissue combined with amphotericin B.
Key words: Diabetes mellitus, mucormycosis, mycosis, cavernous sinus.
Recibido: 09-01-2002. Aceptado: 10-06-2002.
INTRODUCCIÓN
La mucormicosis es una infección aguda, generalmente mortal, causada por un hongo del orden Mucorales, de la clase de los Zigomicetos. Algunas familias de este orden están asociadas con la enfermedad, pero la Mucoraceae que incluye los géneros Absidia, Mucor, Rhizomucor y Rhizopus, es las más frecuente (1). El hongo puede encontrarse en la tierra y en materia orgánica en descomposición, así como en las frutas y el pan; y crece en medios de cultivo habituales, apreciándose al examen histológico como hifas anchas no septadas, ramificadas en ángulo recto sin pared celular (1-5).
Existen diferentes formas clínicas de la enfermedad, casi siempre asociadas a entidades patológicas subyacentes; el tipo rinocerebral generalmente es visto en pacientes con diabetes mellitus (DM) especialmente si están en cetoacidosis, aunque también puede presentarse en personas sanas. Las formas diseminada y pulmonar, afectan frecuentemente a pacientes con enfermedades malignas de tipo hematológico (leucemia y linfoma), así como a aquellos que reciben terapia inmunosupresora, a neutropénicos severos y puede ser posterior a transplante de médula ósea. La mucormicosis cutánea puede verse en pacientes con quemaduras y trauma. Otras condiciones asociadas a esta infección son la acidosis metabólica, insuficiencia renal, diarrea, y tratamiento con esteroides o fármacos antineoplásicos (2-13). Debido a la gran mortalidad que causa esta afección, se impone un diagnóstico temprano y tratamiento agresivo, el cual no sólo debe ser médico sino también quirúrgico.
Se realizó un estudio retrospectivo de revisión de historias clínicas con diagnóstico de Mucormicosis, en el Hospital Dr Domingo Luciani desde abril del año 1987 hasta enero del año 2001, encontrándose 5 historias con ese diagnóstico. En tres de ellas se demostró el hongo, bien sea por estudio micológico o anatomopatológico, con tinciones especiales.
PRESENTACION DE CASOS
Caso número 1
Paciente masculino de 23 años trabajador de la compañía del Metro de Caracas, sin antecedentes patológicos previos, con historia de obstrucción y aumento de volumen nasal izquierdo así como dolor y rinorrea anterior hialina bilateral. Al examen físico de ingreso presentaba secreción nasal hialina, dolor a la digitopresión en región malar izquierda con aumento de volumen y pérdida del surco nasogeniano del mismo lado.
Se ingresó con diagnóstico de tumor de fosa nasal izquierda: granuloma eosinofílico a considerar. El estudio radiológico de tórax fue normal, la radiografía de senos paranasales mostró hipertrofia bilateral de cornetes a predominio izquierdo y velamiento del seno frontal. La Tomografía Axial Computarizada (TAC) de cráneo y cara reportó una lesión tumoral de partes blandas que involucraba el seno esfenoetmoidal izquierdo con inclusión de estructuras óseas. Se tomó biopsia de mucosa nasal y se realizó coloración de Groccot en la cual se halló un hongo del género mucor, lo cual confirmó el diagnóstico de mucormicosis máxiloetmoidal Al paciente se le realizó una rinotomia bilateral y recibió tratamiento con anfotericina B (2850 mg de dosis acumulada), rifampicina 600 mg por 30 días y ketoconazol en forma ambulatoria por 60 días, evolucionando satisfactoriamente.
Caso número 2
Paciente femenino de 52 años de edad, de profesión oficinista, con antecedentes de DM tipo 2 compensada quien consultó por historia de cefalea, diplopía, pérdida progresiva de la visión, rinorrea sanguinolenta y disminución de fuerza muscular en hemicuerpo izquierdo. Los hallazgos al examen físico de ingreso fueron: amaurosis del ojo derecho (lesión del II nervio craneal) y parálisis de los nervios craneales III, IV, V (rama oftálmica y maxilar superior) VI y VII periféricos derechos. Además se apreciaba una hemiparesia izquierda. Fondo de ojo: Ojo derecho: midriasis paralítica con un diámetro de 6-7 mm, disco óptico con bordes borrados, sin excavación, ni emergencia común de vasos a nivel del disco óptico. Ojo izquierdo sin alteraciones. Se ingresó con los diagnósticos de 1) sinusopatía máxilo etmoidal derecha, 2) trombosis del seno cavernoso, 3)atrofia óptica derecha, 4) mucormicosis a considerar y 5) DM tipo 2 compensada.
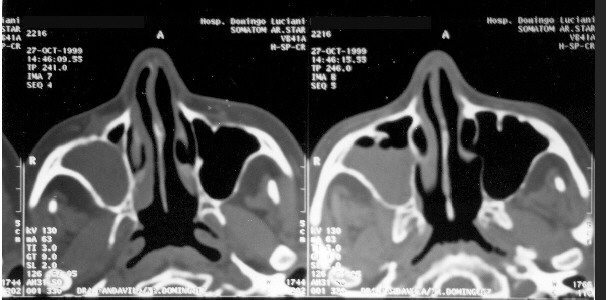
Se realizó estudio radiológico de tórax que fue normal, la TAC de senos paranasales reportó sinusopatía máxilo esfeno etmoidal derecha con cambios inflamatorios intraconal derecho y engrosamiento del nervio óptico (Fig. 1). La TAC de cráneo y cara reportó sinusopatía inflamatoria máxilo etmoidal, mientras que la Resonancia Magnética Nuclear (RMN) cerebral informó obstrucción total del segmento cavernoso de la arteria carótida interna derecha con inicio de oclusión de la izquierda en el seno cavernoso (Fig. 2). Cambios isquémicos en región parietal izquierda. Sinusopatía inflamatoria anteromaxilar derecha, y proptosis del globo ocular derecho. Se practicó punción lumbar y estudio de líquido cefalorraquídeo que mostró: aspecto límpido, incoloro, 158 células/mm3, mononucleares 91%, polimorfonucleares 9%, proteínas 56,5mg/%, glucosa 83mg/%, gram y cultivo negativos. Se realizó biopsia ósea de lesión etmoidal con coloración de Groccot en la cual se encontró microorganismo compatible con hongo del género mucor. Se hizo el diagnóstico de mucormicosis rinocerebral.
Fig.1 Tomografía Axial Computarizada (TAC) de senos paranasales con sinusopatía máxilo esfeno etmoidal derecha, correspondiente al caso número 2.


Fig.2 Resonancia Magnética Nuclear (RMN) con angiografía donde se evidencia obstrucción de la arteria carótida: A)derecha, B) izquierda, correspondiente al caso número 2.
La paciente recibió tratamiento con anfotericina B (2500 mg dosis acumulada) con remisión de sus síntomas a excepción de la oftalmoplejia y amaurosis derecha las cuales persistieron hasta su egreso.
Caso número 3
Paciente femenino de 63 años, ama de casa, con antecedente de DM tipo 1 compensada, con historia de cefalea, alteraciones del sensorio, edema en hemicara izquierda y pérdida de la visión en ojo izquierdo. Al examen físico presentó celulitis orbitofacial izquierda con lesión del II nervio craneal y parálisis de los nervios craneales, III, IV, V,VI y VII periférico, izquierdos y ptosis palpebral del mismo lado. Se ingresa con diagnóstico de 1) mucormicosis maxilar izquierda, 2) DM tipo 1 compensada.
Se realizó radiografía de tórax la cual fue normal. La TAC de senos paranasales reportó proceso inflamatorio sinusal y alteración de la placa grasa posterosuperior de la órbita izquierda mientras que la TAC de cráneo informó proceso inflamatorio periorbitario izquierdo. Se realizó cultivo de la secreción del antro maxilar que demostró el crecimiento de rhizomucor. Se confirmó el diagnóstico de mucormicosis del tipo rinocerebral.
La paciente fue intervenida quirúrgicamente, realizándosele maxiloetmoidectomía izquierda y recibió tratamiento con anfotericina B (2500 mg en total), y posteriormente ketoconazol 200 mg/día durante 6 semanas. La paciente mejoró del proceso infeccioso con persistencia de la oftalmoplejia y la amaurosis izquierda.
DISCUSIÓN
La mucormicosis en humanos se inicia con la inhalación de las esporas, asentándose el hongo en los tejidos paranasales o en las vías aéreas inferiores (alvéolos). Normalmente las esporas son destruidas en un período de varias semanas pero cuando el hongo se introduce en las fosas nasales de un paciente con enfermedad subyacente, puede inducir una infección fulminante (4).
Esta micosis puede presentarse como una infección pulmonar aislada o diseminada, generalmente asociada a enfermedades hematológicas malignas, quemados e inmunosuprimidos, o como una forma rinocerebral invasiva la cual es más frecuente en pacientes con DM no controlada y nefrópatas (4, 6, 10, 12).
De nuestros pacientes, dos se presentaron con la forma rinocerebral con DM como enfermedad de base y uno tenía la forma rinosinusal sin enfermedad conocida subyacente. En un estudio clínico-patológico de 33 casos con diagnóstico de mucormicosis, Parfrey (6) encontró que: seis pacientes que presentaron la forma rinocerebral, tres tenían otra enfermedad (nefritis sifilítica, insuficiencia pancreática, transplante renal); dos presentaron la forma rinoorbital; cuatro con afección paranasal (uno presentaba carcinoma escamoso y otro poliarteritis nodosa); dos tenían la forma cerebral (uno con cirrosis); diez presentaron invasión pulmonar con las siguientes enfermedades agregadas: tres pacientes con tuberculosis pulmonar, uno con leucemia linfocítica crónica, uno con anemia aplásica, dos con lupus eritematoso sistémico, y uno con miocarditis viral; un solo paciente presentó afección gastrointestinal; cuatro en piel (uno tenía cirrosis, otro con abscesos suprarrenal y el tercero con leucemia linfoblástica aguda); uno tuvo infección en oídos (presentaba colesteatoma) y tres formas diseminadas (uno con cirrosis y otro con mieloma múltiple). De los 33 pacientes en 13 no se encontró enfermedad de base.
En otro estudio, Yohai y col. (14), reportaron los casos de mucormicosis rino-orbital-cerebral publicados desde 1970, encontrando un total de 145 casos (6 de ellos fueron incluidos por estos autores). En este reporte el 60% de los pacientes tenía DM como enfermedad de base, mientras que en otras series esta enfermedad estuvo presente entre 70 a 81% de los casos y la tasa de sobrevida fue del 60%. La frecuencia de enfermedad renal fue del 14% con una sobrevida del 19%. Un total de 9 pacientes recibieron tratamiento con deferoxamina, ninguno de los cuales sobrevivió. Ocho pacientes tenían leucemia, todos con neutropenia y sólo uno sobrevivió. Otras condiciones asociadas fueron, enfermedades malignas, tuberculosis, cirrosis, anemia aplásica, lupus, mieloma múltiple, trauma, hepatitis, SIDA y sólo cuatro pacientes eran sanos en el momento de la infección.
Rangel-Guerra y col. (4) reportaron 36 casos de mucormicosis de los cuales 22 pacientes tenían la forma rinocerebral, 20 de ellos con DM como enfermedad de base, uno con insuficiencia renal y otro con síndrome mielodisplásico. Los síndromes asociados a esta forma de presentación fueron: síndrome del seno cavernoso en cuatro pacientes, mucotrombosis de la arteria carótida interna en cinco, síndrome del ápex orbital en cuatro, celulitis de la órbita en cinco y sinusitis en 13 pacientes. Mientras que los síntomas y signos iniciales más frecuentes fueron cefalea, fiebre, dolor ocular, edema facial, rinorrea, disminución de la visión y proptosis. De los 14 pacientes restantes, 5 tuvieron la forma sistémica (dos con leucemia, uno con cetoacidosis diabética, uno con acidosis metabólica, y otro con lupus), dos con mucormicosis pulmonar (uno con leucemia y otro con corioadenoma), dos con la forma cutánea (uno con DM, uno sano con trauma en tórax), 4 con sinusitis (tres con DM, uno con leucemia aguda), y uno con mucormicosis cerebral.
La forma rinocerebral usualmente comienza por invasión del hongo a través del paladar, de la mucosa nasal o de senos paranasales. Posteriormente puede ocurrir invasión al etmoides con extensión orbitaria e incluso al lóbulo frontal. Finalmente la infección invade las paredes vasculares causando trombosis tanto arteriales como venosas (4, 5, 12). Debido a esta invasión, la infección puede asociarse con síndromes tales como sinusitis, celulitis de la órbita, síndrome del ápex orbitario, síndrome del seno cavernoso y hemiparesia debido a trombosis de la arteria carótida interna (mucortrombosis). La infección intracerebral aislada que ocurre principalmente en sujetos que utilizan drogas por vía intravenosa, y en inmunocomprometidos, aparece por diseminación hematógena (4, 5).
En nuestros dos pacientes con diagnóstico de mucormicosis rinocerebral, ambos tenían síndrome del seno cavernoso y uno de ellos presentó trombosis de la carótida interna con hemiparesia. El caso restante se presentó con la forma rinosinusal limitada. Aunque la mucormicosis rinocerebral puede presentarse bajo diferentes síndromes, la presencia de edema facial, sinusitis, rinorrea generalmente sanguinolenta y trastornos oculares debe hacernos sospechar la presencia de la enfermedad (6, 7, 9, 12, 14-16). En los casos presentados las manifestaciones clínicas más frecuentes fueron: cefalea, edema facial, rinorrea y alteraciones oculares. Yohai y col. (16) encontraron como principales manifestaciones clínicas fiebre (44%), ulceraciones nasales (38%), edema facial o periorbitario (34%), disminución de la visión (30%), oftalmoplejia (29%), sinusitis (26%), cefalea (25%), dolor facial (22%), celulitis orbital (16%) y rinorrea (18%), entre otras.
En vista de las formas clínicas de presentación y de la rápida progresión de la enfermedad, se impone la realización de estudios diagnósticos de forma precoz, que incluyan la imagenología y la toma de muestras para la comprobación micológica (5). En nuestros casos la realización precoz de estudios por imágenes, como la TAC de cráneo y de senos paranasales, la RMN de cráneo y además la toma de muestra para el estudio micológico (ya sea para cultivo o para coloraciones especiales), permitieron un diagnóstico temprano, evidenciándose en todos los casos alteraciones radiológicas y demostrándose la presencia del hongo en las muestras obtenidas, lo que permitió el inicio de un tratamiento adecuado y una evolución satisfactoria. En todos nuestros casos la toma de muestra la realizó el servicio de otorrinolaringología. Muchas veces las alteraciones radiológicas no son tan evidentes y los cambios pueden ser mínimos, aún en presencia de toque ocular severo, en estos casos si la afección sinusal está presente, manifestándose como un engrosamiento de la mucosa, el planteamiento diagnóstico de una infección por el hongo es correcto.
El tratamiento precoz, basado inicialmente en la fuerte sospecha de la enfermedad, por parte del médico puede mejorar el pronóstico de forma importante; actualmente el tratamiento de elección comprende el uso de anfotericina B, combinado con la resección quirúrgica extensa de los tejidos afectados. En años recientes las formas liposómicas de la anfotericina B han permitido el uso de dosis mayores del fármaco en pacientes con insuficiencia renal o en los que no toleran la droga convencional. La irrigación local con anfotericina B y la terapia con oxígeno hiperbárico han sido usadas como tratamiento complementario (2-18). Rangel-Guerra y col. (4) reportaron que de 22 pacientes con mucormicosis rinocerebral, seis recibieron tratamiento con anfotericina B y flucitosina, 13 sólo recibieron anfotericina B, un caso fue tratado con ketoconazol y un caso no recibió tratamiento contra hongos. El desbridamiento quirúrgico se realizó en 16 pacientes de los cuales sobrevivieron 10, cuatro pacientes sin cirugía murieron, con una mortalidad total del 55% para esta forma de mucormicosis.
De los seis pacientes con mucormicosis rinocerebral reportados por Parfrey (6), dos no recibieron terapia (ambos murieron), uno fue tratado quirúrgicamente, sin embargo murió, y tres fueron tratados con anfotericina B y cirugía, sobreviviendo dos de los pacientes. De los dos pacientes con mucormicosis rinoorbital, uno recibió anfotericina B y desbridamiento con mejoría. Cuatro pacientes tuvieron mucormicosis paranasal y todos sobrevivieron, uno no recibió tratamiento, uno recibió anfotericina B combinada con desbridamiento, uno fue sometido sólo a desbridamiento, y el último recibió anfotericina B y cirugía. Finalmente, los dos pacientes con la forma cerebral no recibieron tratamiento y fallecieron.
Herbrecht y col. (19) evaluaron la respuesta a la anfotericina B de dispersión coloidal en el tratamiento de 20 pacientes con mucormicosis. De los 20 pacientes, 5 tenían DM, 10 eran transplantados y 5 tenían leucemia. La infección fue diseminada en seis pacientes y localizada en los senos paranasales, tracto respiratorio inferior o piel en el resto de los pacientes. Recibieron el medicamento a una dosis promedio de 4,8 mg/Kg de peso mediante infusión por aproximadamente 37 días. Doce de los 20 pacientes respondieron, 7 pacientes sólo recibieron anfotericina B, de los cuales respondieron 4 y de 13 que recibieron la combinación de anfotericina B con cirugía sólo respondieron 8, no hubo toxicidad renal. Al comparar estos resultados con los obtenidos con la terapia estándar se sugiere que la anfotericina B con dispersión coloidal combinada con cirugía, podría ser un tratamiento útil en los pacientes con mucormicosis. Igualmente, Chetchotisakd y col. (20), reportaron once pacientes con mucormicosis rinocerebral, ocho de ellos tenían DM, cinco insuficiencia renal y tres ambas enfermedades. Todos recibieron tratamiento con anfotericina B y cirugía, y sólo sobrevivieron tres pacientes.
Todos nuestros pacientes recibieron anfotericina B, uno de ellos en combinación con rifampicina, la cual se ha usado en vista de la poca actividad de los azoles (12). El tratamiento quirúrgico fue practicado en dos de nuestros pacientes, y se mantiene como una terapia salvadora, evitando las recaídas y mejorando el pronóstico. En los pacientes inmunocomprometidos el uso de factores estimulantes de colonias granulocíticas ha sido postulado como coadyuvante del tratamiento (12).
REFERENCIAS
1.Baker RD, Durham NC. Mucormycosis- A new disease?. JAMA 1957; 163: 806-808. [ Links ]
2.Touche CJ, Sutherland TW, Telling M. Rhinocerebral mucormycosis. Lancet 1963;19: 811-813. [ Links ]
3.Reese RE, Betts RF. Practical approach to infectious diseases. 4th Ed. Boston: Little Brown;1996, p687-688. [ Links ]
4.Guerra-Rangel RA, Matínez H, Sáenz C, Bosques-Padilla F, Estrada-Bellmann I. Rhinocerebral and systemic mucormycosis. Clinical experience with 36 cases. J Neurol Sci 1996; 143: 19-30. [ Links ]
5.Auerbach D, Bilyk JR. Lung cancer, proptosis and decreased vision. Surv Ophthalmol 1999; 43: 405-411. [ Links ]
6.Parfrey NA. Improved diagnosis and prognosis of mucormycosis. A clinicophathologic study of 33 cases. Medicine 1986; 65: 113-123. [ Links ]
7.Sica S, Morace G, La Rocca LM, Etuk B, Di Mario A, Pagano L, Zini G, Rutella S, Leone G. Rhinocerebral zygomycosis in acute lymphoblastic leukemia. Mycoses 1993; 36:289-291. [ Links ]
8.Collins D, Dillard T, Grathwohl W, Giacoppe G, Arnold B. Bronchial mucormycosis with progressive air trapping. Mayo Clin Proc 1999; 74:698-701. [ Links ]
9.Gupta AK, Mann SB, Khosla VK, Sastry KV, Hundal JS. Non-randomized comparison of surgical modalities for paranasal sinus mycoses with intracraneal extension. Mycoses 1999;42:225-230. [ Links ]
10.Sweeney PJ, Hahn JF, Mchenry MC, Mitsumoto H. Mucormycosis presenting as positional nystagmus and hydrocephalus. J Neurosurg 1980; 52:270-272. [ Links ]
11.Epstein NE, Hollingsworth R, Black PA, Farmer P. Fungal brain abscesses (Aspergillosis/Mucormycosis) in two immunosuppressed patients. Surg Neurol 1991; 35:286-289. [ Links ]
12.Nussbaum ES, Hall WA. Rhinocerebral mucormycosis: changing pattern of disease. Surg Neurol 1994; 41:152-155. [ Links ]
13.Lee FW, Mossad SB, Adal KA. Pulmonary mucormycosis. Arch Intern Med 1999: 159:1301-1309. [ Links ]
14.Yohai RA, Bullock JD, Aziz AA, Markert RJ. Survival factors in rhino-orbital-cerebral mucormycosis. Surv Opthalmol 1994; 39:3-22. [ Links ]
15.Chuang YC, Kuo YL, Lui CC, Kuo HW, Chen SD. Facial nerve paralysis resulting from parotid involvent with mucormycosis. Infect Dis Clin Pract 2000; 9:36-38. [ Links ]
16.Mathur SC, Friedman HD, Kende AI, Davis RL, Graziano SL. Cryptic Mucor infection leading to massive cerebral infarction at initiation of antileukemic chemotherapy. Ann Hematol 1999; 78:241-245. [ Links ]
17.Burrow GN, Salmon RB, Nolan JP. Successful treatment of cerebral mucormycosis with Amphotericin B. JAMA 1963; 18:370-372. [ Links ]
18.Gollard R, Rabb C, Larsen R, Chandrasoma P. Isolated cerebral mucormycosis: case report and therapeutic considerations. Neurosurgery 1994; 34:174-177. [ Links ]
19.Herbrecht R, Letscher-Bru V, Bowden RA, Kusne S, Anaissie EJ, Graybill Jr, Noskin GA, Oppenheim AE, Pietrelli LA. Treatment of 21 cases of invasive mucormycosis with amphotericin B colloidal dispersión. Eur J Clin Microbiol Dis 2001;20(7):460-466. [ Links ]
20.Chetchotisakd P, Boonma P, Sookpranee M, Pairolkul C. Rhinocerebral mucormycosis: a report of eleven cases. Southeast Asian J Trop Med Public Health 1991; 22(2):268-273. [ Links ]












 uBio
uBio