Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Facultad de Medicina
versión impresa ISSN 0798-0469
RFM v.32 n.2 Caracas dic. 2009
Gastrectomía en manga laparoscópica para el tratamiento de la obesidad mórbida
Humberto Chacón V*, Joanne Salas R**, Gustavo Benítez P ***, Valentina García R ****, Daniela Arias L. **
* Instructor. Servicio- Cátedra de Cirugía III. Hospital Universitario de Caracas. Venezuela.
** Especialista en Cirugía general. Venezuela.
*** Profesor agregado Jefe de Servicio-Cátedra de Clínica y Terapéutica "C" Cirugía III Hospital Universitario de Caracas. Facultad de Medicina. UCV MASVC. Venezuela.
**** Licenciada en Nutrición. Nutricionista Clínico Departamento de Nutrición y Dietética del Hospital Universitario de Caracas. Venezuela.
CORRESPONDENCIA: Humberto Chacón V. / Joanne Salas R. Teléfonos: 0212 3221998 -0414 3329066 / 0212 3957190 -0414 3063978 Dirección correo electrónico: halconh@hotmail.com / jjsalas@hotmail.com
RESUMEN:
La obesidad es el resultado de un desbalance entre la ingesta calórica y el gasto energético. La obesidad mórbida incluye pacientes con índice de masa corporal mayor a 35 con co-morbilidades asociadas o con índices mayores de 40 sin co-morbilidades. Estos pacientes no logran pérdidas del exceso de peso sostenido cuando lo intentan a través de tratamiento médico, por ello el tratamiento quirúrgico es la única opción que permite la pérdida de peso efectiva a largo plazo. La gastrectomía en manga permite resecar la porción donde predomina la producción de grelina: hormona orexígena involucrada en la regulación del apetito, proporcionando un efecto adicional al restrictivo derivado de la disminución del volumen gástrico. Se incluyeron 11 pacientes en el trabajo 36 % hombres y 64 % mujeres. El IMC promedio fue de 42 kg/m2, las morbilidades la padecían el 54 % de los pacientes y las más frecuentes fueron dislipidemia e hipertensión, tiempo operatorio promedio fue de 90 min, hubo una sola complicación mayor que ameritó conversión y la evolución posoperatoria fue estupenda con pérdidas del exceso de peso de 66 % y disminución del IMC de 25 % en promedio a los seis meses, con mejoría del 100 % de las morbilidades. La gastrectomía en manga es un procedimiento efectivo, sencillo, reproducible, con escasa morbilidad que mantiene la fisiología del vaciamiento gástrico con la adición de la influencia hormonal a través de la disminución de la producción de grelina y otros mecanismos hormonales que participan en la regulación del apetito y la saciedad.
Palabras clave: Obesidad mórbida, Cirugía bariátrica, Gastrectomía en manga, Grelina.
ABSTRACT:
The obesity is the result of a trouble between the caloric ingestion and the energetic expense. The morbid obesity includes patients with index of corporal bigger mass than 35 with associate co-morbidities or with major indexes of 40 without co-morbidities. These patients do not achieve losses of the supported overweight when they try it across medical treatment, for it the surgical treatment is the unique option that allows the effective long-term loss of weight. The gastrectomía in sleeve allows to resect the portion where it predominates over the production of ghrelina: orexígen hormone involved in the regulation of the appetite, providing an additional effect to the restrictive derivative of the decrease of the gastric volume. 11 patients included in the clinical trial 36 % men and 64 % women. The average IMC was of 42 kg/m2, the morbidities were suffering 54 % of the patients and the most frequent were dislipidemia and hypertension, operative average time was 90 minutes, there was an alone major complication that deserved conversion and the evolution post operative was marvellous with losses of the overweight of 66 % and decrease of the IMC of 25 % in average to six months, with improvement of 100 % of the morbidities. The gastrectomía in sleeve is an effective, simple, reproducible procedure, with scanty morbidity that supports the physiology of the gastric voidance with the addition of the hormonal influence across the decrease of the production of grelina and other hormonal mechanisms that take part in the regulation of the appetite and the satiety.
Key words: Morbid obesity, Bariatric surgery, Sleeve gastrectomy, Ghrelina.
Recibido: 15-05.09 Aceptado: 23-10-09.
INTRODUCCIÓN
La obesidad mórbida se refiere a pacientes con índice de masa corporal (IMC) mayor a 35 con co-morbilidades asociadas o aquellos que tienen más de 40 de índice independientemente de las co-morbilidades; por otro lado también se consideran obesos mórbidos aquellos pacientes que están desde un 50 % a 100 % o 45 kg por encima de su peso corporal ideal (1,2).
La obesidad constituye la segunda causa de mortalidad prematura y evitable, después del tabaco. Aquellos que la padecen, usualmente presentan numerosas co-morbilidades tales como: hipertensión arterial, diabetes mellitus tipo 2, resistencia a la insulina, hipertrigliceridemia, hipercolesterolemia, enfermedad osteoarticular de las rodillas, reflujo gastroesofágico, apnea del sueño, hígado graso, incontinencia urinaria de esfuerzo, litiasis vesicular, asma, entre otros (3-5).
Entre los indicadores para determinar el estado nutricional, el más utilizado es el índice de masa corporal que relaciona el peso y la altura de los individuos.
I.M.C.= Peso actual en kg / altura en metros 2
Basados en este índice los individuos son clasificados en diferentes categorías (Tabla 1), según el consenso SEEDO (3) (Sociedad Española para El Estudio de la Obesidad) actualizado en marzo 2007 donde se establecen y actualizan normas para la evaluación del sobrepeso, la obesidad y se establecen.
La cirugía bariátrica constituye una herramienta terapéutica que requiere para su indicación criterios de selección estrictos que hacen referencia a la magnitud de la obesidad, la existencia de co-morbilidades y el fracaso de los tratamientos convencionales (6-9). Los beneficios de estas cirugías pueden evidenciarse por la gran mejoría de las enfermedades asociadas a la obesidad, especialmente diabetes, hipertensión, dislipidemia o apnea del sueño.
La realización de la manga gástrica como cirugía bariátrica nos brinda un elemento adicional para el control de la obesidad. Gracias a la disminución de la hormona orexígena grelina, obtenida por la resección del fundus gástrico (incluido en la resección del 80.% del estómago), sitio anatómico donde predomina su producción, obteniéndose un porcentaje mayor de reducción del exceso de peso cuando se compara con otros procedimientos exclusivamente restrictivos (10-12).
En la actualidad se considera el By pass gástrico como la operación Patrón de oro para la obesidad mórbida(3,5,6,13-16), debido a sus excelentes resultados a largo plazo y las tasas aceptables de morbilidad alcanzadas por grupos especializados; sin embargo, recientemente han surgido diversas inquietudes debido a grupos de pacientes excesivamente obesos (IMC superiores a 60 kg/m2) cuyas cirugías eran especialmente complejas y laboriosas presentando tasas de morbilidad superiores al resto de los pacientes en cuanto a la posibilidad de variar la técnica de forma tal de disminuir la morbilidad.
La gastrectomía en manga está siendo realizada más frecuentemente como un procedimiento más sencillo para los cirujanos laparoscopistas involucrados en cirugía bariátrica (8,9). Como la gastrectomía en manga laparoscópica ha probado ser efectivo en el corto plazo para alcanzar una pérdida de peso considerable, está siendo propuesta por algunos para ser utilizada como procedimiento único entre las opciones de cirugía bariátrica (16,17).
En Venezuela, en la Cátedra- Servicio de Cirugía III del Hospital Universitario de Caracas se realizó el primer reporte de manga gástrica laparoscópica (14) y es nuestro propósito presentar los resultados de una serie de pacientes obesos mórbidos sometidos a gastrectomía en manga por laparoscopia cuyas cirugías fueron realizadas completamente por residentes de tercer año del posgrado de cirugía general con un período de seguimiento de hasta 6 meses.
Objetivo general
Describir la técnica y determinar la efectividad de la gastrectomía en manga laparoscópica como procedimiento único en pacientes obesos mórbidos.
MÉTODOS
Evaluación preoperatoria
Evaluación por un equipo profesional multi-disciplinario que incluye cirujano, nutricionista, médico internista, endocrinólogo, neumonólogo, gastroenterólogo, psicólogo- psiquiatra.
El presente estudio está basado en una investigación de carácter descriptivo experimental, con basamento en un estudio de cohorte longitudinal.
TÉCNICA QUIRÚRGICA
El paciente debe estar en posición decúbito dorsal con los brazos extendidos, piernas separadas, con una inclinación aproximada de 45° en posición de Fowler, y en posición de litotomía, con las pierneras a nivel de la cama para no obstaculizar los movimientos del cirujano (Figura 1). El paciente se fija a las pierneras con vendas de Coban® y a la cama con una faja que puede ser confeccionada de forma artesanal con vendajes y adhesivo.
El monitor principal va a la cabeza o al hombro izquierdo del paciente, pudiendo utilizar un monitor de apoyo para el ayudante del lado derecho. El paciente recibe anestesia general y utilizamos bupivacaína como anestésico local en las incisiones para la introducción de los trócares.
Se introduce bajo la técnica de Hasson a nivel supraumbilical un trócar de 12 mm para la cámara. Insuflamos la cavidad abdominal con CO2, generando neumoperitoneo de 15 mmHg. Bajo visión directa, se introducen los portales de trabajo: Se utilizan otros 4 trócares de 12 mm: uno subxifoideo para el retractor hepático; uno en la línea medio clavicular derecha y otro en la línea medio clavicular izquierda para el cirujano y un trócar a nivel del borde lateral del recto derecho y finalmente un trócar de 5 mm a nivel del borde lateral del recto izquierdo para ayudar a traccionar durante la disección.
Se realiza la apertura de la transcavidad de los epiplones con la ayuda del Bisturí Armónico (Ultracision Harmonic Scalpel) para realizar la desvascularización de toda la curvatura mayor desde 6 cm proximal al borde izquierdo del píloro hasta pasar el hiato esofágico.
Previa colocación de una bujía calibradora de 50 Fr. en la curvatura menor del estómago dirigido hacia el píloro se inicia la sección gástrica utilizando 2 disparos de autosuturadora lineal cortante laparoscópica de 45 ó 60 mm, verdes o dorados, para el primer disparo, continuando con disparos de lineal cortante de 45 ó 60 mm azules hasta alcanzar el ángulo de His, se debe tener especial cuidado durante estos últimos disparos ya que la posibilidad de dominar hemorragias a ese nivel en la línea de sutura se hace técnicamente más laboriosa.
El tubo gástrico, de menos de 80 mL aproximadamente, se separa así del resto del 80 % del estómago que se va a resecar. No realizamos la inversión de la línea de grapas. Se debe verificar la hemostasia de toda la línea de grapas y del epiplón mayor. El estómago se extrae dilatando el orificio peritoneal y fascial del trócar de 12 mm correspondiente a la mano derecha del cirujano previa dilatación con un trocar de 18 mm, se retira el estómago traccionando del antro sin el uso de una bolsa de extracción. El orificio se cierra con Vicryl o PDS 0 posteriormente se coloca un dren subhepático que pase por el borde de la línea de grapas (dren de Blake) y salga por el trócar de 5 mm que usamos en el flanco derecho.
Equipos y Materiales
Equipo de laparoscopia marca Wolf (monitor, insuflador de CO2, fuente de luz, cámara) con Óptica de 30° o 0°
5 trócares de 12 mm, 1 de 5 mm y 1 trócar de 18 mm
4 reductores de 12 a 5 mm
Pinzas laparoscópicas, disectores, 2 Babcok de 10 mm uno 5 mm, Grasper, Maryland, Tijeras Paleta o Hook de electrocauterio de 5 mm.
Bujía Gástrica de Savary-Gilliard o sonda de Hurst de 50 Fr
Retractor hepático o introductor romo.
Electro bisturí monopolar
Ultrasicion Harmonic Scalpel® de 5 mm.
Autosuturadoras lineales cortantes de 45 mm o de 60mm (Ethicon ETS 45 3.5 mm Ref 6R45B o Echelon 60 Ref EC60) con cartuchos azules (7-10 unidades Ref 6R45B), verdes (2 Unidades Ref TR45G), dorados (1 ud) y azules (5 ud) de 60 mm.
Dren de Blake con reservorio de 100 cm3.
Después de las 6 horas terminada la cirugía el paciente debe deambular, utilizamos en el perioperatorio inhibidores H2 o similares, proquinéticos, antibióticos, analgésicos y antieméticos, vigilando el cuidado de las heridas (sangrado, hematomas, infección, seromas), e identificando problemas posoperatorios (fiebre, taquicardia, dolor abdominal, vómitos, etc.).
Realizamos estudios con contraste hidrosoluble (Conray®) bajo control fluoroscópico para verificar la capacidad del reservorio gástrico. Iniciando alimentación 12 horas después de la cirugía con líquidos claros por 48 horas, posterior a esto se indica dieta licuada, restringiendo alimentos ácidos, flatulentos y sustancias irritantes al tracto gastrointestinal durante este período.
CRITERIOS DE INCLUSIÓN
Edad entre 18 y 60 años
Pacientes obesos con IMC mayor de 40 con o sin morbilidades o mayor de 35 con co-morbilidades asociadas.
Diagnóstico de obesidad con más de 5 años.
Fracasos continuos de tratamientos convencionales supervisados
Estabilidad mental
Pacientes con consentimiento informado
Mujeres en edad fértil deberán evitar gestación el primer año después de la cirugía.
CRITERIOS DE EXCLUSIÓN
Edad menor a 18 años y mayor a 60 años
Pacientes con sobrepeso (IMC 25 a 30) u obesidad (IMC 31 a 35).
Riesgo quirúrgico elevado
Adicción a drogas y alcohol
Inestabilidad psicológica
Laparotomías previas en hemi abdomen superior.
Síndrome de Prader Willi: (34)
RESULTADOS
Del total de pacientes (11 pacientes) el 36 % (3 pacientes) eran del sexo masculino y 64 % (8 pacientes) del sexo femenino, con edades promedio de 44 y 40 años respectivamente (rango 27 – 57 años).
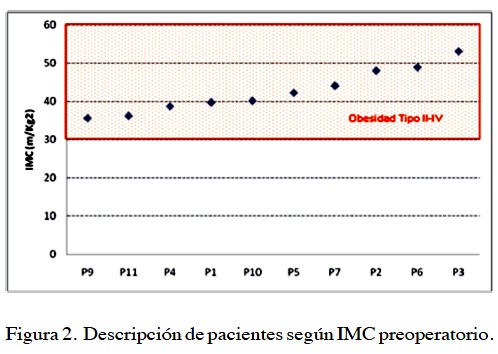
Los índices de masa corporal pre quirúrgicos de los pacientes evaluados estaban entre 35,7 y 53,04 kg/ m2 (Promedio 42 kg/m2) (Figura 2). Con excesos de peso que iban desde 27 kg hasta 82 kg (Promedio 45 kg) (Figura 3).
El tiempo operatorio promedio fue de 90 minutos (Rango entre 65 y 120 minutos) con una tasa de conversión de 9 % (1 sólo caso) (Figura 4).
Los pacientes que presentaban co-morbilidades fueron 6 pacientes (54,54 % varias co-morbilidades por paciente), siendo las más frecuentes hipertensión arterial (4 pacientes 33 %), dislipidemias (3 pacientes 25.%), DM y resistencia a la insulina (3 pacientes 25.%), artralgias (2 pacientes 17 %) (Figura 5).
Las complicaciones que presentaron los pacientes de la serie hubo una hemorragia hepática por laceración con el retractor romo que ameritó conversión para control del sangrado, además de otro paciente que presentó inclusión accidental de la sonda nasogástrica en la línea de grapas que se resolvió por vía laparoscópica sin ninguna consecuencia.
En nuestra serie no tuvimos complicaciones posoperatorias mayores; dentro de las complicaciones menores un paciente presentó seroma de la herida del portal de 18 mm.
En cuanto a los días de hospitalización posoperatorios fueron en promedio 2 días (rango entre 2 y 4 días) y los pacientes se reincorporaron a las actividades habituales en promedio en 1 semana (rango entre 5 y 10 días).
La pérdida del exceso de peso fue progresiva (Tabla 2): en el primer mes fue en promedio 28 %, al segundo mes fue de 41,6 % al tercer mes fue de 52,4 % y llegó a alcanzar valores de hasta 80 % en un paciente. Igualmente (Tablas 3 y 4) vemos la disminución del índice de masa corporal a partir del primer mes posoperatorio en promedio a 37,2 kg/m2 (rango entre 31,7 y 47,4 kg/m2); en el segundo mes a 35,14 kg/m2 (rango entre 29,9 y 46,6 kg/m2); al tercer mes a 33,35 kg/m2 (rango entre 28,4 y 44,3 kg/m2) y a los seis meses tenían índice de masa corporal de 32,98 (rango entre 27,1 kg/m2 y 42 kg/m2). Evidentemente mientras más largo sea el seguimiento mayor será la disminución del índice de masa corporal. Se apreció mejoría de las co-morbilidades en todos los pacientes (100 %).
DISCUSIÓN
El tratamiento quirúrgico de la obesidad en la actualidad incluye procedimientos diversos como el by pass gástrico laparoscópico, la banda gástrica ajustable, el cruce duodenal, entre otros; siendo la gastrectomía en manga laparoscópica una opción segura, fácil de realizar y con buenos resultados en cuanto a la mejoría de las morbilidades y la pérdida del exceso de peso que se mantienen en el tiempo.
El by pass gástrico es una técnica mixta que implica gran complejidad con buenos resultados a largo plazo; la banda gástrica ajustable es un procedimiento sencillo, con resultados limitados a largo plazo y con una tasa nada despreciable de complicaciones que nos llevó a abandonar su aplicación en nuestro servicio.
La gastrectomía en manga laparoscópica es un procedimiento mecánicamente restrictivo, si bien su indicación formal había sido tradicionalmente como una primera fase en pacientes con obesidad mórbida extrema, con alto riesgo quirúrgico, para realizar un procedimiento malabsortivo adicional en un segundo tiempo; ha sido utilizada en estudios más recientes como procedimiento único para pacientes con obesidad mórbida grado II- III con buenos resultados gracias a su efecto en la regulación de las hormonas que regulan el apetito a través de la resección del fundus gástrico, sitio anatómico donde predomina su producción.
Tomando en cuenta la indicación de cirugía bariátrica en el occidente de poseer IMC mayor que 40 kg/m2 o mayor de 35 kg/m2 acompañados de morbilidades tenemos que, similar a lo publicado en literatura actual(18), la patología más frecuente fue la hipertensión arterial, seguida de la diabetes o resistencia a la insulina, la dislipidemia y finalmente las artralgias, especialmente a nivel de las rodillas debido a la carga en exceso que soportan dichas articulaciones.
Las cirugías fueron realizadas completamente por dos residentes de posgrado de cirugía general con entrenamiento en cirugía laparoscópica de diversos niveles de complejidad (apendicectomía, colecistectomía, ulcus péptico perforado, ooforectomía, etc.) precedidas por actividades de entrenamiento en caja negra y acompañados por especialistas en cirugía general con experiencia en cirugía laparoscópica avanzada.
Los tiempos quirúrgicos fueron menores a partir del cuarto caso, variaron en el caso del engrapado accidental de la sonda debido a la necesidad de resolver dicha complicación por laparoscopia.
La serie aquí presentada, refleja resultados similares a los publicados en la literatura mundial, con pérdidas del exceso de peso que alcanzan valores hasta de 80 % a los seis meses; estos valores prueban la efectividad de la gastrectomía en manga laparoscópica como procedimiento único para pacientes obesos. Esta pérdida del exceso de peso se mantiene en el tiempo y es directamente proporcional a la duración del seguimiento, aunque hacen falta estudios a largo plazo para establecer su duración los datos publicados a un año de seguimiento lo establecen como un método efectivo para el tratamiento de la obesidad.
Para cada uno de los pacientes se aprecia una disminución progresiva de los valores de índice de masa corporal así como un incremento de las pérdidas del exceso de peso, dicha tendencia se mantuvo el tiempo que duró el seguimiento de los pacientes y los valores resultaron ser estadísticamente significativos lo que implica el éxito de la cirugía y nos brinda la posibilidad de ofrecerle al paciente resultados objetivos en cuanto a la magnitud de las pérdidas del exceso de peso en función del tiempo.
Siendo nuestra serie de 11 casos, al requerir conversión a cirugía abierta para el control del sangrado hepático en un caso, la tasa de conversión asciende a 9.%, lo que es mayor a lo publicado en la literatura (15).
La complicación intraoperatoria de la inclusión accidental de la sonda en la línea de grapas, aunque aumentó el tiempo operatorio no implicó ninguna consecuencia en la evolución de la paciente.
Sólo se presentó una complicación menor que fue un seroma de la herida operatoria del trócar de 18 mm que se resolvió con drenaje y medidas locales.
Todos los pacientes que presentaban co- morbilidades presentaron mejoría de las mismas, resolviendo completamente la dislipidemia, la hipertensión, la resistencia a la insulina y diabetes y mejorando significativamente las artralgias (4).
Recientemente se han publicado resultados, similares a los nuestros, que generan la necesidad de revisar las opciones quirúrgicas que se le ofrecen a los pacientes obesos mórbidos debido a pérdidas del exceso de peso conjuntamente con variaciones en las hormonas que regulan el apetito obtenidas con la gastrectomía en manga laparoscópica superiores incluso a las obtenidas con el by pass gástrico sin alterar la absorción de nutrientes y con menos complicaciones (18,19) lo que pudiese conducir al cambio del paradigma que sugiere al by pass gástrico laparoscópico como la cirugía preferida para los pacientes obesos mórbidos y abriendo el camino a la aplicación de procedimientos como la gastrectomía en manga laparoscópica, que a través de la afectación de los mecanismos de regulación hormonal sean factores determinantes en el éxito de la terapéutica de la obesidad y permita controlar eficazmente esta endemia.
REFERENCIAS
1. Moreno E. Cirugía Bariátrica: situación actual. Rev Med Univ Navarra. 2004;48(2):66-71. [ Links ]
2. Bray G. Contemporary diagnosis and management of obesity. Handbooks in Health Care. 1998:21-26. [ Links ]
3. Consenso SEEDO 2007 para la evaluación del sobrepeso y la obesidad y el establecimiento de criterios de intervención terapéutica. Rev Esp Obes. 2007:7-48. [ Links ]
4. Fontaine KR, Redden DT, Wang C, Westfall AO, Allison DB. Years of life lost due to obesity. JAMA. 2003;289:187-193. [ Links ]
5. Sjöstrom L, Lindroos AK, Peltonen M, Torgerson J, Bouchard C, Carlsson B, et al. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med. 2004;351:2683-2693. [ Links ]
6. Bazian Ltd. Surgery for morbid obesity: Wich technique Works best?. Evid base Healthc Publ Health. 2005;9:284-291. [ Links ]
7. Johnston D, Dachtler J, Sue-Ling HM, et al. The Magenstrasse and Mill operation for morbid obesity. Obes Surg. 2003;13:10- 16. [ Links ]
8. Miline L, Strong V, Gagner M. Laparoscopic sleeve gastrectomy is superior to endoscopic intragastric balloon as a first stage procedure for super-obese patients (BMI >50). Obes Surg. 2005;15:612-617. [ Links ]
9. Almogy G, Crookes PF, Anthone GJ. Longitudinal gastrectomy as a treatment for the high-risk superobese patient. Obes Surg. 2004;14:492-497. [ Links ]
10. Ariyasu H, Takaya K, Tagami T, et al. Stomach is a major source of circulating ghrelin, and feeding state determines plasma ghrelin-like immunoreactivity levels in humans. J Clin Endocrinol Metab. 2001;86:4753-4758. [ Links ]
11. Cummings DE, Shannon MH. Roles for Ghrelin in the regulation of appetite and body weight. Arch Surg. 2003;138:389-396. [ Links ]
12. Van der Lely AJ, Tschop M, Heiman ML, Ghigo E. Biological, physiological, pathophysiological, and pharmacological aspects of ghrelin. Endocr Rev. 2004;25:426-457. [ Links ]
13. Miller K, Hell E. Laparoscopic surgical concepts of morbid obesity. Langenbecks Arch Surg. 2003;388:375-384. [ Links ]
14. Sánchez- Ismayel A, Sánchez R, Benítez P G, Cantele H, Rodríguez O, García V. Gastrectomía en manga: Una alternativa en el tratamiento quirúrgico de la obesidad mórbida. Rev Venez Cir. 2007;60(1):1-7. [ Links ]
15. Lalor PF, Tucker ON, Szomstein S, Rosenthal RJ. Complications after laparoscopic sleeve gastrectomy. Surg Obes Relat Dis. 2008;4(1):33-38. [ Links ]
16. Roa PE, Kaidar-Person O, Pinto D, Cho M, Szomstein S, Rosenthal RJ. Laparoscopic sleeve gastrectomy as treatment for morbid obesity: Technique and short-term outcome. Obes Surg. 2006;16:1323-1326. [ Links ]
17. Braghetto I, Korn O, Valladares H, Gutiérrez L, Csendes A. Debandi indications and clinical results. Obes Surg. 2007;17(11):1442- 1450. [ Links ]
18. Perry C, Hutter M, Smith D, Newhouse J, McNeil J. Survival and changes in comorbidities after bariatric surgery. Ann Surg. 2008;247:21-27. [ Links ]
19. Karamanakos S, Vagenas K, Kalfarentzos F, Alexandrides T. Weight Loss, Appetite Suppression, and Changes in Fasting and Postprandial Ghrelin and Peptide-YY Levels After Roux-en-Y Gastric Bypass and Sleeve Gastrectomy: A Prospective, Double Blind Study. Ann Surg. 2008;247:401-407. [ Links ]