Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salus
versión impresa ISSN 1316-7138
Salus vol.19 no.3 Valencia dic. 2015
Uso racional de AINEs y antimicrobianos en odontopediatría
Mariel Colmenares Faraco1,2, Ingrid Hoffmann2, Efraín Guerrero3, Henry Pérez1,4
1 Departamento de Ciencias Morfopatológicas. Facultad de Odontología. Universidad de Carabobo. Venezuela
2 Especialización en Odontopediatría. Postgrado de Odontología. Universidad de Carabobo. Venezuela
3 Maestría en Investigación Educativa. Postgrado de Ciencias de la Educación. Universidad de Carabobo. Venezuela
4 Maestría en Toxicología Analítica. Postgrado de Ciencias de la Salud. Universidad de Carabobo. Venezuela
Autor de Correspondencia: Mariel Colmenares
E mail: marielcolmenaresf@hotmail.com
RESUMEN
El odontopediatra en su práctica clínica requiere prescribir medicamentos a sus pacientes de manera racional, basado en el diagnóstico clínico y exámenes complementarios para planificar un tratamiento integral. Por consiguiente es importante conocer las peculiaridades del niño en relación a la farmacocinética, farmacodinamia, desarrollo y procesos de maduración, para la eliminación de fármacos. De igual manera considerar criterios de bioética, evitando los errores de prescripción, conocer las patologías del paciente, la importancia de la farmacovigilancia y las interacciones farmacológicas, enfrentando los fenómenos de automedicación y escasez de medicamentos. Los fármacos más prescritos en odontopediatría son los AINEs y antimicrobianos, para ello el profesional debe conocer su uso racional, valoración del dolor y dosificación de AINEs. En relación a los antimicrobianos es importante el manejo de las infecciones odontogénicas, terapia antimicrobiana profiláctica, curativa y dosis pediátricas. En consecuencia, el propósito de este artículo es realizar una revisión sistemática de artículos publicados desde 2004 hasta 2014 que describen los esquemas y protocolos en relación al uso racional de AINEs y antimicrobianos en odontopediatría, de manera de aportar elementos científicos bibliográficos que incentiven la correcta utilización de los mismos, para establecer recomendaciones útiles a profesionales que se involucren en el manejo clínico del dolor y las infecciones bucales en niños.
Palabras Clave: Uso racional, AINEs, antimicrobianos, odontopediatría.
Rational use of NSAIDs and antimicrobial sin pediatric dentistry
ABSTRACT
The pediatric dentist in clinical practice needs to prescribe medications to their patients, this requirement should make it rationally, based on a diagnosis according to its clinical judgement and examinations for a comprehensive treatment plan. It is therefore important to know the peculiarities of the child in relation to drugs, which highlights the pharmacokinetics, pharmacodynamics, development and maturation, special care for the elimination of drugs. The prescription must be done according to criteria of bioethics, avoiding prescribing errors, considering the conditions of the patient and the importance of pharmacovigilance and drug interactions, struggling with the phenomena of self-medication and drug shortages. The most prescribed drugs in pediatric dentistry are NSAIDs and antimicrobials, for which the professional must know everything related to the management and assessment of pain and dosing of NSAIDs in relation to antimicrobials is important to know regarding odontogénica infections, prophylactic antimicrobial therapy and healing, and pediatric doses. Consequently, the purpose of this article is to date from 2004 to 2014 published articles describing the schemes and protocols in relation to the rational use of NSAIDs and antimicrobial agents in pediatric dentistry literature systematic review, in order to provide bibliographic scientific elements that encourage proper use thereof, to establish useful recommendations for professionals involved in the clinical management of pain and oral infections in children.
Key words: Rational use, NSAIDs, antimicrobial, pediatric dentistry.
Recibido: 06-07-2015 Aprobado: 11-11-2015
INTRODUCCIÓN
Desde el comienzo de su existencia el hombre se ha visto enfrentado con la enfermedad y ha desarrollado diversos métodos para curar o aliviar el sufrimiento. La prescripción de medicamentos en seres humanos forma parte indivisible del acto médico y odontológico, es un acto reflexivo, que se realiza posterior a un diagnóstico. No obstante, prescribir un medicamento no implica sólo la administración del mismo sino el seguimiento responsable a lo largo del tratamiento, de los efectos que pueda producir, valorar la evolución del cuadro clínico, para lo cual es precisa una sólida formación clínica y vigilar las respuestas individuales del paciente (1). La prescripción médica es el resultado de un proceso lógico-deductivo, mediante el cual el prescriptor, a partir del conocimiento adquirido avalado científicamente y por evidencias basadas en calidad, eficacia, eficiencia y seguridad, escucha los síntomas del paciente, realiza un examen médico en busca de signos, concluye en una orientación diagnóstica, realiza exámenes de descarte y confirmación y toma una decisión terapéutica, la cual es plasmada en un récipe médico (1). El propósito de este artículo es realizar una revisión sistemática de artículos publicados desde 2004 hasta 2014 que describen los esquemas y protocolos en relación al uso racional de AINEs y antimicrobianos en odontopediatra.
Peculiaridades del niño y los fármacos: farmacocinética, farmacodinamia y desarrollo. Los medicamentos se comportan de forma diferente en adultos y niños, por tres razones:
- Los parámetros que determinan los procesos de absorción, distribución, metabolismo y excreción (procesos ADME) son diferentes en los niños debido al crecimiento y a la maduración de los sistemas y aparatos que en ellos intervienen.
- Los efectos de los medicamentos pueden ser distintos tanto en la magnitud como en la naturaleza de la respuesta. Algunos efectos adversos solo ocurren en niños debido a los procesos de maduración y crecimiento.
- Las enfermedades pueden ser diferentes en niños y adultos porque difiere su etiología o epidemiología (enfermedades infecciosas), su histopatología (neoplasias) o porque hay entidades que afectan de forma exclusiva a la población pediátrica (2).
Función renal y hepática. Tanto la filtración glomerular como la secreción tubular están significativamente reducidas en el neonato, prematuro y el recién nacido a término con respecto a los niños mayores. La maduración de la función renal es un proceso dinámico que se inicia en la etapa fetal y se completa en la infancia temprana. Al igual que sucede con la función renal, la función hepática está sustancialmente reducida durante el periodo neonatal y no alcanza su madurez hasta los 2 años de edad. El contenido total de citocromo P450 en el hígado fetal es del 30 al 60% del que es propio del adulto, que se alcanza en torno a los 10 años de edad (2). Una terapéutica farmacológica efectiva, segura y racional en neonatos, lactantes y niños requiere el conocimiento de las diferencias en mecanismo de acción, absorción, metabolismo y excreción que aparecen durante el crecimiento y desarrollo, debido a que virtualmente, todos los parámetros farmacocinéticos se modifican con la edad (3).
La bioética en la prescripción. Reconoce los principios que enlazan los aspectos biológicos con los humanitarios, el respeto a la dignidad humana, se tangibiliza en la autonomía de los usuarios para decidir libre e informadamente (consentimiento informado) sobre su cuerpo. En el caso del niño son los padres los que ejercen dicha autonomía. La constante ayuda benevolente del profesional sigue el principio de beneficencia que intenta curar o por lo menos aliviar o consolar. El médico procura evitar los riesgos y posibles daños, al seguir el principio de no maleficencia y también trata de repartir sus servicios y los escasos recursos con criterio equitativo y proporcionando más, a quien menos tiene, siguiendo el principio de justicia (4,5). La bioética en los actos médico-odontológicos es imprescindible, la moralidad se practica no solo con el paciente, sino cuando se exige que se considere a la salud como el valor más importante a defender. Y la relación odontólogo-paciente, se equilibra entre el manejo científico y el carácter humanístico para tratar a quienes sufren una patología y le han confiado la recuperación de su salud (4,5).
Prescripción racional. Según los estudios revisados en relación a prescripción racional, el 100% aseveró que la adecuada cumplimentación de la receta médica garantiza la seguridad clínica de la prescripción (1, 4, 6, 7, 8). La promoción y el uso racional de fármacos debe ser parte de los lineamientos de una política nacional de abastecimiento de medicamentos esenciales, debido a que la salud es un derecho social fundamental (1).
Errores de medicación. Los errores de medicación (EM) constituyen la forma más frecuente de errores médicos. Representan una preocupante realidad en el trabajo diario de los profesionales de la salud, con potenciales consecuencias para los pacientes y para el sistema sanitario. Dentro de los tipos de EM que ocurren durante la hospitalización, los errores de prescripción son los más relevantes ya que, si no son detectados a tiempo, pueden significar daño o muerte para el paciente (9).
Estos incidentes pueden estar relacionados con la práctica profesional individual o con el sistema de prescripción, comunicación, etiquetado, envasado, denominación, preparación, dispensación, distribución, administración, educación, seguimiento y utilización. Los errores más frecuentemente encontrados en la prescripción fueron: Escritura no legible, la indicación médica sin firma, no se utiliza el nombre genérico del fármaco, dosis incorrectas, en unidades inadecuadas, e intervalo incorrecto de administración (9, 10,11).
Se presentan los errores de medicación tanto en prescripción como en transcripción, con elevada frecuencia. Según el 75% de los estudios los récipes difieren del contenido de la historia, con respecto a firma, sello, dosis, presentación, estos datos estuvieron ausentes en el 50% de las recetas evaluadas (7). Según el 25% de los estudios, el farmacéutico en consecuencia debe intervenir activamente al momento de la dispensación, en casos que no aparezcan datos en el récipe, o la letra no sea legible (12). En consenso, evidencias muestran necesidad de aplicar estrategias de enseñanza y monitorización de la prescripción y transcripción, para prevenir los errores de medicación promoviendo la seguridad del paciente (9, 10).
Importancia de la farmacovigilancia en pediatría. La farmacovigilancia es la ciencia que se encarga de recopilar, monitorear, investigar, valorar la calidad, y evaluar la información que proporcionan tanto los profesionales de la salud como los pacientes, acerca de los efectos adversos a los medicamentos, productos biológicos y herbolarios. Esto incluye a aquellos empleados en medicina tradicional, buscando identificar información nueva relacionada con las reacciones adversas y prevenir el daño en los pacientes pediátricos, relacionados con morbilidad y mortalidad infantil (13).
Interacciones farmacológicas. Una interacción farmacológica es cualquier modificación que un medicamento u otro agente ocasiona sobre las acciones de un fármaco, o en cualquiera de los procesos farmacocinéticos. Estas variaciones originan cambios en los efectos del fármaco con respecto a cuándo se administra como agente único. Pueden dar como resultado reacciones adversas, toxicidad o falta de eficacia. Las reacciones adversas pueden ir de leves, moderadas a graves. Dependerá de las características de la persona y de los fármacos involucrados. Los pacientes que presentan padecimientos graves o administración de medicamentos con margen de seguridad estrechos son factores que favorecerán la aparición de interacciones medicamentosas de mayor riesgo (14).
Un factor que influye negativamente en el uso racional de fármacos es la automedicación. Estos pacientes tienen mayor riesgo de interacciones, reacciones adversas y complicaciones que pueden ser fatales. Los estudios también reportan incremento en la posibilidad de desarrollar resistencia bacteriana y a nivel hospitalario es mayor el riesgo de resistencia cruzada y en especial los pacientes con alto consumo de antibióticos (15).
Por lo cual es importante estar alerta ante los fármacos que se prescriben para advertir al paciente posibles reacciones adversas. En los pacientes pediátricos de ingreso hospitalario se incrementa el riesgo en un 51% y los hospitalizados en unidades de terapia intensiva en un 71%, Hay que destacar que estos pacientes son más vulnerables (14-19).
Automedicación. La automedicación se ha definido de forma clásica como el consumo de medicamentos, hierbas y remedios caseros por propia iniciativa o por consejo de otra persona, sin consultar al médico. El paciente ha aprendido su decisión en un ámbito más o menos próximo: familia, amigos o vecinos, farmacéutico, la reutilización de la receta de un médico o la sugerencia de un anuncio en la prensa o las revistas del corazón. Hoy en día la automedicación debería ser interpretada como la voluntad y la capacidad de las personas-pacientes para participar de manera inteligente, autónoma e informada en las decisiones y en la gestión de las actividades preventivas, diagnósticas y terapéuticas que les atañen. Es un problema muy común en los países subdesarrollados, y Venezuela no escapa de esta realidad, los fármacos más comúnmente automedicados en el campo odontológico corresponden a los analgésicos y antimicrobianos, lo que agrava la situación es la venta libre de medicamentos (20, 21).
Escasez de medicamentos y su repercusión en la salud. La salud es un derecho social fundamental y constitucional reconocido por la Carta Magna Venezolana, donde el Estado tiene la responsabilidad de garantizarla, a través de las políticas para cubrir los requerimientos de la ciudadanía. En lo relativo a infraestructura adecuada, una rehabilitación de calidad y tratamientos oportunos en el disfrute de este derecho como parte del derecho a la vida. Sin embargo, Venezuela atraviesa el momento histórico más alarmante en relación a escasez de medicamentos y cuando éstos se utilizan o suspenden de manera inapropiada se convierten en una amenaza para la salud individual y colectiva, derivado de su falta de efecto, toxicidad o efectos no previstos y que van más allá de una relación riesgo/beneficio adecuada. La escasez de medicamentos esenciales en la actualidad representa un problema emergente grave, debido a que la falta de tratamiento en enfermedades crónicas puede traer consecuencias fatales para el paciente (22).
Manejo del dolor en odontopediatría. El dolor es considerado como una experiencia emocional y sensorial desagradable asociado a una lesión tisular y se presenta con manifestaciones visibles o audibles de la conducta. Se produce a través de un mecanismo complejo determinado por dos componentes: a) sensorial (nocicepción), referido a la percepción y la detección de estímulos nocivos, que incluyen la intensidad, localización, duración, temporalidad y calidad de dolor; b) afectivo-emocional, que es la relación entre el dolor y estado de ánimo, la atención y el aprendizaje. De igual manera, está asociado a diferentes factores, donde destacan los culturales-ambientales, genéticos y emocionales (23,24).
El manejo del dolor en odontopediatría es de suma importancia debido al impacto y la compleja dinámica de sufrimiento en niños y adolescentes, que implica una disminución en la calidad de vida (5). Diferentes factores deben ser considerados, etiología, intensidad, duración, variables individuales, entre otros. Se experimenta más dolor cuando la situación odontológica se asocia a miedo o ansiedad, ya que es una experiencia sensorial y emocional, por lo cual se debe manejar cumpliendo con los principios bioéticos, para aliviar el sufrimiento de los pacientes (23, 25, 26).
Valoración del dolor. La valoración objetiva del dolor en pediatría es un reto, dada la capacidad limitada de comunicación de los pacientes y la similitud en la forma de expresar el dolor y la ansiedad. Una valoración precisa del dolor es un proceso complejo y existen varios factores que debemos tener en cuenta como son la edad del paciente, su desarrollo neurológico, las diferencias individuales en la percepción del dolor y a la hora de expresarlo, el contexto de la situación dolorosa y las experiencias previas del niño (24).
Existen diferentes métodos para valoración del dolor: fisiológicos (miden las respuestas del organismo ante el dolor: cambios de frecuencia cardíaca, presión arterial, hormonas de estrés, acidosis láctica), conductuales (valoran como se comporta el niño ante el dolor) y auto-valorativos (también llamados subjetivos o psicológicos). Dada la naturaleza subjetiva del dolor, la autoevaluación se considera el gold standard. Métodos Conductuales: Escala FLACC (face, legs, activity, cry, consolability), Neonatal Infant Pain Scale (NIPS), Pediatric Objective Pain Scale. Se utilizan en niños en etapa pre-verbal (<3-4 años). También en pacientes no colaboradores. Es útil que los padres ayuden a la valoración conductual (principalmente en niños con trastornos cognitivos.


Manejo del dolor en odontopediatría. Métodos no farmacológicos.
El objetivo del manejo no farmacológico o psicológico es prevenir el desarrollo de ansiedades e influir beneficiosamente en la experiencia del dolor a través de procesos cognitivos y emocionales. Entre los métodos más usados están:
1. Factores ambientales idóneos o condiciones óptimas, citas cortas, evitando procedimientos largos, diseño de la sala de espera apropiada para el niño.
2. Prevenir o reducir ansiedad y factores emocionales negativos a través de métodos cognitivos y terapéuticos (educación apropiada según edad del paciente, ejercicios de respiración, juego de roles, técnicas de imaginación o hipnosis).
3. Los métodos físicos para control del dolor también son útiles. Incluyen reposo, aplicación de frío/hielo, compresión, elevación, inmovilización, vendaje, posición adecuada de la zona afectada (23).
Métodos Farmacológicos. Aquí se encuentran los diferentes fármacos utilizados para el alivio del dolor, tales como: los opioides, analgésicos y AINEs.
1. Opioides: Son un grupo de fármacos de gran potencia analgésica. Su acción se basa en la unión a receptores del sistema nervioso central que modulan el sentido inhibitorio de la nocicepción. Disminuyen el componente emocional subjetivo (sufrimiento, sensación de angustia) y la respuesta autonómica al dolor (sudoración, taquicardia). Se utilizan en casos de dolor moderado a grave y los medicamentos más prescritos en nuestro ámbito son: Codeína, Tramadol, Morfina y Fentanilo, disponiéndose para su utilización por vía oral: la Codeína, la Morfina y el Tramadol.
2. Analgésicos menores: Se administran para el tratamiento del dolor leve o moderado, el dolor inflamatorio y como coadyuvantes de los opiáceos en dolor moderado a grave. En este grupo se encuentran los derivados del Paraminofenol: Paracetamol y Fenacetina. Su acción se basa en la inhibición de las prostaglandinas a nivel central.
3. AINEs: La acción analgésica de los AINES se basa fundamentalmente en la inhibición de la enzima ciclooxigenasa a nivel central y periférico, con la consiguiente reducción de la síntesis de prostaglandinas y Tromboxanos. Entre los AINEs tenemos: Salicilatos, Ibuprofeno, Naproxeno, Ácido Mefenámico, Diclofenaco, Ketorolaco y los derivados del Pirazol (23,24).
Los Analgésicos Antiinflamatorios No Esteroideos (AINEs) Representan un grupo de fármacos de estructura química heterogénea que comparten actividad antipirética, antinflamatoria y analgésica. Tienen capacidad para inhibir la producción de prostaglandinas proinflamatorias que se sintetizan por la vía de la ciclooxigenasa 2 (COX-2), y la inhibición de la síntesis de prostaglandinas derivadas de la ciclooxigenasa 1 (COX-1). Esta inhibición es la responsable de los efectos adversos gastrointestinales y renales que se observan debido a su consumo (25-28). En referencia a la farmacocinética, se debe conocer que la absorción de los fármacos administrados en niños puede ser muy variable dependiendo del pH gástrico, la motilidad intestinal o el riego tisular. La distribución puede también diferir debido a la distinta composición orgánica, esto es, debido al contenido de agua y grasa, su eliminación se encuentra condicionada por el grado de madurez hepática y renal de cada paciente pediátrico, entre otros factores.
El comportamiento de los fármacos en adultos y niños no es comparable, existen considerables diferencias farmacocinéticas, ya que los niños están sometidos a procesos continuos de crecimiento y maduración según el 66,66% de los estudios revisados en relación a farmacocinética en niños (2,3). El 33,33% considera que el uso de fármacos en pacientes con patología renal influye en la prescripción racional de fármacos, principalmente los nefrotóxicos y los de alto trabajo renal de eliminación, ya que los niveles plasmáticos podrían incrementarse y provocar toxicidad (11).
Existen barreras que suelen llevar al infratratamiento del dolor en pacientes pediátricos, como la dificultad para evaluar el dolor en niños, el desconocimiento de los analgésicos y el miedo a los efectos adversos. La terapia con AINEs debería utilizarse según las condiciones clínicas del paciente, ya que estos medicamentos tienen un potencial y eficacia variables, se recomienda su administración en dosis y horario fijo para mantener niveles plasmáticos adecuados. Deben administrarse por ciclos cortos y a dosis mínima terapéutica, vigilando las reacciones adversas (24-28).
La mayoría de los artículos revisados muestran que el Ibuprofeno fue el AINEs más prescrito en la consulta odontológica, proporciona rapidez y eficacia analgésica en el alivio del dolor odontogénico y postoperatorio en niños y también es utilizado como coadyuvante en el tratamiento endodóntico. El Ketorolaco fue utilizado en un 20% como analgésico postquirúrgico en odontopediatría y el Naproxen Sódico en un 5%. Finalmente el Paracetamol fue prescrito en un 75% sólo y en menor proporción combinado con el Tramadol, según la revisión sistemática de los artículos señalados (29-35). En la Tabla 2 se presentan los principales AINEs utilizados en odontopediatría, su dosificación, reacciones adversas e interacciones descritas.
Antimicrobianos. Entre las infecciones odontogénicas de mayor frecuencia se encuentran el absceso periapical (25%), pericoronitis (11%) y absceso periodontal (7%) Estas, al igual que el resto de infecciones odontogénicas, constituyen entidades patológicas cuya historia natural de la enfermedad puede seguir un curso de cronicidad, exacerbación o diseminación y desarrollo de complicaciones, dependiendo de los cambios en la situación inmune del huésped (36). El tratamiento odontológico busca disminuir cuantitativamente la población del inoculo y está representado por raspado y alisado radicular, exodoncia, desbridamiento de tejidos necróticos y drenaje de abscesos y del sistema de conductos infectado. El tratamiento antimicrobiano tiene como objetivo limitar y erradicar los agentes bacterianos responsables de la infección odontogénica de manera cuantitativa y cualitativa mediante la administración sistémica de antibióticos o la aplicación tópica de agentes antisépticos. El tratamiento combinado busca complementar las estrategias terapéuticas, para asegurar el éxito y evitar la reinfección de los tejidos, diseminación o complicación de la infección odontogénica (36-38).
En la absorción de los fármacos se debe considerar que el tracto digestivo en el niño está en constante cambio. El pH gástrico en el momento de nacer es casi neutro (entre 6-8) y alcanza los valores del adulto (pH gástrico 1-2, yeyunal de 5 a 6 y del intestino grueso aproximadamente 8), a los tres meses. Durante el periodo neonatal el tiempo de vaciamiento gástrico y la actividad peristáltica intestinal es irregular e impredecible y alcanza los valores del adulto a los 4 años.
El volumen de distribución en neonatos, lactantes y niños mayores para numerosos fármacos es distinto al de los adultos. Esas diferencias se deben a variables que dependen de la edad del paciente, como la composición y dimensión de los compartimentos acuosos del organismo, las características de unión a proteínas y factores hemodinámicos (gasto cardíaco, flujo sanguíneo y permeabilidad de las membranas). La cantidad de agua corporal total y agua extracelular es mayor en el recién nacido y a medida que esta disminuye aumenta el porcentaje de grasa corporal que en el RN es del 12-15% del peso total.
En el metabolismo existen diferencias entre lactantes, niños y adultos en su capacidad metabolizadora de sustrato por la microflora gastrointestinal. La actividad metabólica total de la flora bacteriana alcanza los valores del adulto a los 4 años. También los procesos de crecimiento y maduración condicionan diferencias entre niños y adultos a nivel de los efectos y mecanismos de acción molecular de los fármacos (36-38).
Principios básicos del uso de antimicrobianos en odontología. El uso de antimicrobianos en la clínica odontológica se indica en dos circunstancias totalmente distintas: en la prevención o en el tratamiento de las infecciones.
En las infecciones odontogénicas el tratamiento es empírico, basado en criterios epidemiológicos y clínicos. Es importante realizar el diagnóstico preciso a través de la valoración del paciente, identificando los criterios de hospitalización, ya que las infecciones odontogénicas complejas suelen asociadas a enfermedades sistémicas que afectan el sistema inmune que pueden llegar a comprometer funciones vitales como respiración y alimentación (38-41).
Según la mayoría de los artículos evaluados las infecciones odontogénicas requieren una terapéutica multidisciplinaria y la conducta a seguir debe ir enfocada a eliminar el agente causal a través de procedimientos clínicos como cirugía, drenaje, limpieza o medidas locales específicas, el antimicrobiano sólo no eliminará la infección (42-51).
El antimicrobiano de primera elección, según el 100% de los estudios referentes, fue la Amoxicilina, sola o en combinación con el Ácido Clavulánico, como coadyuvante en infecciones endodónticas, seguido de Clindamicina y Metronidazol como alternativa en infecciones por anaerobios y en pacientes alérgicos a la Penicilina. Otras alternativas de tratamiento fueron los Macrólidos: Claritromicina y Azitromicina. La prescripción en relación a la sensibilidad antibiótica de los gérmenes predominantes en odontopediatría fue Amoxicilina + Ácido Clavulánico, seguido de Clindamicina, Metronidazol y Macrólidos (31,36, 44-51).
Las estrategia para mejorar el uso de antimicrobianos en el control de infecciones han estado dirigidas principalmente a la práctica médica, por lo cual es necesario el apoyo a la educación para racionalizar el uso de antimicrobianos en la práctica odontológica.
Según el programa de orientación de efectividad clínica dental escocés, para la prescripción de medicamentos en odontología afirma que está indicado prescribir antimicrobianos solo si las medidas locales resultan ineficaces, hay prueba de celulitis, propagación de infección o compromiso sistémico (32, 37, 39).
Una de las principales urgencias en Odontopediatría es la Celulitis Facial Odontogénica (CFO) y la revisión realizada mostró que es causada por la atención incorrecta de una afección dentaria, se instaura de manera aguda y abrupta, con signos y síntomas de gran molestia (52-54). Se demostró que la CFO moderada es la presentación más frecuente de una celulitis facial en niños, que puede afectar su estado nutricional, siendo la causa hospitalización un manejo inadecuado previo en más del 50% de los casos (55, 56)
El sexo masculino fue el más afectado, en edades comprendidas de 1 a 5 años, seguido de adolescentes entre 15 y 21 años, y niñas. La región anatómica más infectada fue la mentoniana y submandibular, el mecanismo patogénico la necrosis pulpar y la terapia antimicrobiana más implementada fue combinación de Penicilina G cristalina con Metronidazol, la mayoría de los pacientes estuvieron hospitalizados entre 4 y 7 días, por lo cual la CFO constituyó un motivo frecuente de hospitalización (56-60).
Finalmente, el protocolo de atención en la CFO es en primer lugar establecer el origen de la infección y eliminar el agente causal, realizar el drenaje a través de la apertura cameral o exodoncia de la unidad dentaria comprometida lo más pronto posible, en conjunto con la terapia antimicrobiana y en todos los casos evaluar los criterios de hospitalización (58-60).
Profilaxis de las infecciones. La profilaxis antibiótica consiste en administrar antibióticos a pacientes que no presentan evidencias de infección con la finalidad de prevenir la colonización de bacterias y sus complicaciones en el periodo postoperatorio. El uso profiláctico de antibióticos en odontología puede adoptarse para prevenir infecciones en la región intervenida o a distancia, como endocarditis en pacientes propensos.
Profilaxis quirúrgica. Existe controversia sobre el uso de antibióticos en la profilaxis de la infecciones en cirugías de terceros molares retenidos, cirugías periodontales y en cirugías de implantes dentales. La profilaxis antibiótica se indica si el sistema inmunológico del paciente este comprometido o existan antecedentes de enfermedades sistémicas.
Tratamientos de infecciones ya establecidas. Las infecciones bucales agudas tienen una evolución rápida y una duración relativamente corta (2 a 7 días), especialmente cuando se elimina el foco de la infección. El mejor criterio para decidir sobre el uso de antibióticos como complemento de la terapia clínica se relaciona con la presencia o ausencia de indicios de diseminación y de manifestaciones sistémicas de la infección. Por lo tanto, actualmente se acepta que la antibioticoterapia, en odontología, es una conducta importante solamente cuando el paciente presenta indicios como edema pronunciado (celulitis), trismo mandibular, linfadenitis, fiebre, taquicardia, falta de apetito, disfagia o malestar general, indicadores de que las defensas inmunológicas del hospedero no logran, por sí solas, controlar la infección (19, 21,22).
Endocarditis Infecciosa. La Endocarditis Infecciosa es una infección endovascular microbiana que afecta a estructuras intracardiacas en contacto con la sangre, e incluye las infecciones de los grandes vasos intratorácicos y cuerpos extraños intracardíacos. Es una infección grave por ser mortal a la ausencia de tratamiento. En las últimas décadas los avances en las técnicas de diagnóstico y los progresos terapéuticos han mejorado el pronóstico de esta enfermedad, por lo que representa gran importancia la prevención de la infección. La creencia más generalizada sobre la etiología de la Endocarditis Infecciosa es relacionarla con procesos dentales, con manipulación de tejido gingival, periapical o alteración de la mucosa oral que genere sangrado (23). Esto provoca una bacteriemia, aumentando la posibilidad de que las bacterias se alojen en las prótesis y defectos valvulares, inflamando el endocardio, comprometiendo de esta manera la vida del paciente. La Tabla 3 describe el protocolo aprobado por la Sociedad Americana de Cardiología (American Heart Association) actualizada en el 2007, en relación a las dosis profilácticas antimicrobianas en pacientes con valvulopatías que recibirán tratamientos odontológicos.
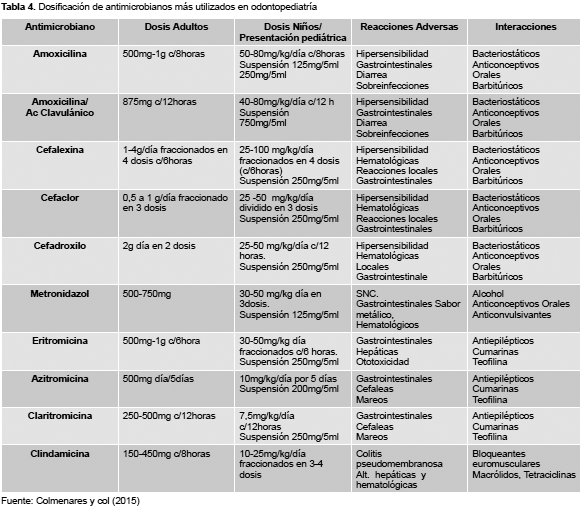
Resistencia Bacteriana. Las bacterias como todos los seres vivos exhiben mecanismos biológicos que las facultan para adecuarse a diversas presiones ambientales. Aunque la resistencia a los antibióticos es una expresión natural de la evolución y genética bacteriana, ciertos factores también contribuyen al aumento de la expresión y diseminación de esta característica inherente. El incremento en el uso de antibióticos y la respectiva presión selectiva que ejercen, es el factor más importante que contribuye a la aparición de diversas clases de resistencia bacteriana (15). La Tabla 4 señala los principales antimicrobianos utilizados en odontopediatría, la dosificación en adultos y niños, presentación pediátrica, reacciones adversas e interacciones.
Reflexiones finales
El uso racional de fármacos representa un reto para la terapéutica actual, un tema debatido e interesante, constituyéndose en un aspecto relevante de salud pública. En pacientes pediátricos, el compromiso del profesional es mayor, los niños deben ser tratados con protocolos y dosis especiales, debido a que están en un proceso de crecimiento, desarrollo y maduración de órganos.
Es importante el dominio de la farmacocinética, considerar el margen de seguridad de los fármacos y los factores que puedan alterar los efectos terapéuticos, sean fisiológicos o patológicos e interacciones medicamentosas. Asimismo, los AINEs y los antimicrobianos son los fármacos más prescritos en odontología, los más automedicados y principales representantes del fenómeno de escasez de medicamentos. En estos aspectos es primordial que el profesional al prescribir, además de tener el dominio en relación a la historia clínica del paciente y los fármacos, lo haga de manera clara, con letra legible, explicando las indicaciones al paciente o al representante en caso de los niños, presentando varias alternativas terapéuticas y valorando la relación costo beneficio.
El odontopediatra como profesional integral de salud debe estar capacitado y actualizarse en relación a los procesos fisiopatológicos del dolor y las infecciones odontogénicas, realizar un diagnóstico basado en la evidencia clínica, apoyado de exámenes complementarios e instaurar el plan de tratamiento con base científica indicado para cada paciente estudiado como un individuo y monitorear su evolución de manera de controlar cualquier reacción adversa.
La tendencia en relación a la temática está enfocada cada vez más en el uso racional de fármacos en odontopediatría y profesionales responsables, comprometidos con el paciente y su salud, en cuanto a la perspectiva se enfoca en la solución de los problemas odontogénicos en los pacientes pediátricos, de una manera eficiente y eficaz, considerando los principios universales de bioética.
REFERENCIAS BIBLIOGRÁFICAS
1. Oletta J. Sobre la prescripción y uso racional de los medicamentos. Red de Sociedades Científicas Médicas Venezolanas. www.rscmv.org.ve Comisión Epidemiológica. Noticia Epidemiológica 2013; p. 48. [ Links ]
2. Saldaña M. Las peculiaridades del niño y lo fármacos: farmacocinética, farmacodinámica y desarrollo. Investigación pediátrica clínica y trasnacional en el área genómica. Instituto Roche. Madrid 2012; p.19-26. [ Links ]
3. Saavedra I, Quiñones L, Saavedra M, Saso J, León J, Rocco A. Farmacocinética de los medicamentos de uso pediátrico, visión actual. Rev Chil Pediatr 2008; 79 (3): 249-258. [ Links ]
4. Márquez J. Medicamentos y bioética en pediatría. Rev. Perú. pediatr. 2008; 61(4):250-255. [ Links ]
5. Narváez M. Tratamiento del dolor en niños. Revista El Dolor. 2011; 55: 42-48. [ Links ]
6. Morales F. Mejores medicamentos para los niños: la iniciativa pediátrica europea cumple 5 años. An Pediatr (Barc). 2014; 80(3):135-137. [ Links ]
7. Rojas J. Relación de las prescripciones odontológicas según el diagnóstico e indicaciones. Revista IN CRESCENDO - Ciencias de la Salud, 2014; 01(01):125-132. [ Links ]
8. Arimany J, Gómez E, Martín C. La nueva legislación sobre la receta médica. Rev Esp Med Legal. 2013; 39(2):45-47. [ Links ]
9. Gutiérrez S, Mogni A, Berón A, Iramain R. Errores de medicación en niños hospitalizados. Arch Pediatr Urug. 2011; 82(3): 133-140. [ Links ]
10. Cruz A, Goncalves M, Sorgini M. Erros de medicação em Pediatria. Rev Bras Enferm, Brasilia 2011. Mai-jun; 64(3): 563-569. [ Links ]
11. Alonso A, Morales C. Consideraciones sobre el uso de fármacos en niños con patología renal. Asociación Española de Pediatría. Protocolos actualizados al año 2008.Disponible en: www.aeped.es/protocolos/. [ Links ]
12. Estrada M. Dosificación y márgenes terapéuticos. O F A R M. 2006; 25(5): 76-80. [ Links ]
13. Jasso G, Castellanos S, Santos. Importancia de la Farmacovigilancia en Pediatría. Medigraphic Artemisa en línea. 2009; 66: 213-228. [ Links ]
14. Molina J, Cruz S. Aspectos básicos de las interacciones medicamentosas: una revisión para el clínico. Psiquis (México). 2010; 19(4): 96-102. [ Links ]
15. Cabrera C, Gómez R, Zúñiga A. La resistencia de bacterias a antibióticos, antisépticos y desinfectantes una manifestación de los mecanismos de supervivencia y adaptación. Revista Colombia Médica. 2007; 38: 149-158. [ Links ]
16. Elías GP, Mariano RC. Estudio comparativo de fórmulas disponíveis para o cálculo de doses medicamentosas infantis. Rev Ibero-am Odontopediatric Odontol Bebê 2004; 7(38):347-353. [ Links ]
17. Cebrián E, Lorenzo J. Interacciones de fármacos. Elsevier España. 2012; 1: 23-32. [ Links ]
18. Araujo D. Fármaco-nutrimento: interacción insuficientemente considerada. Rev Esp Méd Quir. 2014; 19: 244-250. [ Links ]
19. Bonafont X, Bosch M, Martín A, Costa J. Interacciones farmacológicas con los antibacterianos. Butlletíd información terapéutica del Departament de Salut de la Generalitat de Catalunya., 2010; 22(8): 48-55. [ Links ]
20. Hernández M, Boj M. Odontología y automedicación: un reto actual. Medicina Oral 2004; 7: 344-347. [ Links ]
21. De Paula K, Silveira L, Fagundes G, Ferreira M, Montagner F. Patient automedication and professional prescription pattern in an urgency service in Brazil. Braz Oral Res., (São Paulo) 2014; 28(1):1-6. [ Links ]
22. Aular Y. Escasez de medicamentos y su repercusión en la salud. Salus. Revista de la Facultad de Ciencias de la Salud. Universidad de Carabobo. Agosto 2014; 18(2): 5-6. [ Links ]
23. Amez J, Díaz M. Manejo del dolor en Odontopediatría. Rev Estomatol Herediana. 2010; 20(3):166-171. [ Links ]
24. Bárcena E. Manejo del dolor pediátrico en el centro de salud. XXXI Jornada de Pediatría de Guipúzcoa. 2014. [ Links ]
25. Ordorica R, Moyao D, León V, Fallad J, Díaz M. Analgesia Postoperatoria en cirugía pediátrica. Revista Mexicana de Pediatría. 2010; 77(1): S21-S26. [ Links ]
26. Rodríguez W, Capote C, Sánchez M, Saquelli A. Consideraciones Bioéticas del manejo del dolor en odontología. Disponible en: www.actaodontologica.com/ediciones/2010/art26. [ Links ]
27. Flores J, Ochoa M, Romero J, Barraza H. Analgésicos en Odontología: Resultados de una encuesta sobre su uso clínico. Revista ADM. www.medigraphic.org.mx. 2014; 71 (4): 171-177. [ Links ]
28. Loza E. AINEs en la práctica clínica: lo que hay que saber. IT del Sistema Nacional de Salud. 2011; 35(3): 88-95. [ Links ]
29. Pozzi A, Gallelli L. Pain management for dentists: the role of ibuprofen. Annali di Stomatologia 2011; 2 (4): 3-24. [ Links ]
30. Pintor E. AINEs prescritos actualmente en las consultas odontológicas. Reduca (Recursos Educativos). Serie Congresos Alumnos. 2012; 4 (12): 8. [ Links ]
31. Bobbio S, Gers H, Hernández J. Manejo farmacológico coadyuvante al tratamiento endodóntico. Rev Estomatol Herediana. 2011; 21(1):110-115. [ Links ]
32. Jayadev M, Karunakar P, Vishwanath B, Soumya S, Siddhartha P, Chaitanya B. Knowledge and Pattern of Antibiotic and Non Narcotic Analgesic Prescription for Pulpal and Periapical Pathologies- A Survey among Dentists. Journal of Clinical and Diagnostic Research. 2014; 8(7): ZC10-ZC14. [ Links ]
33. Graos K, Perea M. Medicación analgésica postquirúrgica en pacientes atendidos en el Servicio de Odontología Pediátrica de la Clínica Estomatológica Central Cayetano Heredia. Rev Estomatol Herediana. 2007; 17(2):53-57. [ Links ]
34. Ballesteros M. ¿Cómo disminuir el riesgo de toxicidad por AINEs? Revista de Gastroenterología de México. 2010; 2 (75):40-42. [ Links ]
35. Rodríguez O. Modificación de la función renal y la presión arterial inducida por antiinflamatorios no esteroideos de uso odontológico en terapia de corto plazo. Odontol. Sanmarquina 2007; 10(1): 14-17. [ Links ]
36. Moreno A, Gómez J. Terapia antibiótica en odontología de práctica general. Revista ADM 2012; 69(4): 168-175. [ Links ]
37. Méndez R, Méndez A, Torres J. Antibioticoterapia en Odontología ¿Uso racional o Indiscriminado? Salud en Tabasco, 2013;19(2):62-65. Disponible en: http://www.redalycorg/articulo.oa?id=48729883005. [ Links ]
38. Elias A, Rodríguez M. Tratamiento antibiótico de la infección odontogénica. Revista Terapéutica. Inf Ter Sist Nac Salud 2009; 33:67-79. [ Links ]
39. Peñaranda I. Uso Racional de Antibióticos. Rev Soc Bol Ped. 2011; 50 (3): 150 – 151. [ Links ]
40. Rodríguez M, De la Teja M, Téllez J, López M, Durán A. Criterios de hospitalización en un centro de tercer nivel de atención pediátrica: enfoque estomatológico. Acta Pediatr Mex 2011; 32(1):46-51. [ Links ]
41. Velasco I, Soto R. Principios para el tratamiento de infecciones odontogénicas con distintos niveles de complejidad. Rev. Chilena de Cirugía. 2012; 64(6):586-598. [ Links ]
42. Pío L. Manejo de enfermedades infecciosas en pediatría. Infectio. Asociación Colombiana de Infectología. 2012; p 57-60. [ Links ]
43. Chen A, Carroll K, Diener M, Ross T, Ordun J, Goldstein M, Kulkarni G, Cantey J, Siberry G. Ensayo clínico controlado y randomizado de cefalexina vs. clindamicina para el tratamiento de infecciones de piel no complicadas en pediatría. Pediatrics 2011; 127:573-580. [ Links ]
44. Pizá M, Neira J, Garcés F, Kagan G. ¿Cuáles son los antibióticos más pautados por los odontólogos? Reduca (Recursos Educativos). Serie Congresos Alumnos. 2012; 4(12): 10. [ Links ]
45. Montaño A.Determinación de la sensibilidad antibiótica de los gérmenes que predominan en piezas deciduas con necrosis pulpar causadas por caries en los niños/niñas que acuden a la clínica odontológica del área de la salud humana de la universidad nacional de Loja en el periodo febrero-julio 2011. Loja- Ecuador. Tesis publicada para optar al título de Odontólogo. Disponible en:http://dspace.unl.edu.ec/jspui/bitstream/123456789/4056/1/MONTA%C3%91O%20G%C3%81LVEZ%20ANDREA%20GABRIELA.pdf. [ Links ]
46. García C, De la Teja E, Ceballos H, Ordaz J. Infecciones faciales odontogénicas. Reporte de un caso. Revista Odontológica Mexicana. 2009; 13(3):177-180. [ Links ]
47. Sánchez A, Delgado I, García A. Recomendaciones para la prevención de endocarditis: a quién, cuándo y cómo. Inf Ter Sist Nac Salud 2009; 33:39-48. [ Links ]
48. Verolo C, Viera J, Pivel L. Prevalencia de la resistencia bacteriana en la flora bucal en niños de 4 a 8 años. Odontoestomatología. 2010; 12(16): 51-59. [ Links ]
49. Bonno A, Brunotto M. Amoxicillin/metronidazole or scaling and root planning in the treatment of chronic periodontitis. Acta Odontol. Latinoam. 2010; 23(3): 196-203. [ Links ]
50. Bali R, Sharma P, Gaba S. Use of metronidazole as part of an empirical antibiotic regimen after incision and drainage of infections of the odontogenic spaces. British Journal of Oral and Maxillofacial Surgery. 2015; 53:18–22. [ Links ]
51. Bandomo A, Castillo E. Comportamiento de la enfermedad periodontal en niños y adolescentes diabéticos de Cienfuegos en el año 2008. Revista Electrónica de las Ciencias Médicas en Cienfuegos. Medisur 2011; 9(1). [ Links ]
52. Boza Y, Mora C, Romero J, Sosa S, Payo M, Díaz A. Celulitis facial odontogénica. Revista Electrónica de las Ciencias Médicas en Cienfuegos. Medisur 2012; 10(5). [ Links ]
53. Gómez N, Díaz D, Guerra O, Guillán M, Martínez N. Comportamiento clínico y manejo terapéutico de pacientes diagnosticados con Celulitis facial odontógena. Hospital Militar Central Dr. Luis Díaz Soto. Revista Habanera de Ciencias Médicas 2014; 13(3):437-444. [ Links ]
54. Bascones A, Aguirre J, Bermejo A, Blanco A, Gay C, González M, Gutiérrez J, Jiménez Y, Liébana J, López J, Maestre J, Perea E, Prieto J, De Vicente J. Documento de consenso sobre el tratamiento antimicrobiano de las infecciones bacterianas odontogénicas. Med Oral Patol Oral Cir Bucal 2004; 9:363-376. [ Links ]
55. Prior M, Elouafkaoui P, Elders A, Young L, Duncan E, Newlands R, Clarkson J, Ramsay C., Prior et al. Evaluating an audit and feedback intervention for reducing antibiotic prescribing behaviouringeneral dental practice (the RAPiD trial): a partial factorial cluster randomised trial protocol. Implementation Science 2014; 9:50. Disponible en: http://www.implementationscience.com/content/9/1/50. [ Links ]
56. Sánchez L. Celulitis facial odontogénica en niños. DERMATOL PERU 2012; 23 (2). [ Links ]
57. Uribarri F, Álvarez G, Martín E. Urgencias bucodentales. Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. 2010; 231-237. [ Links ]
58. Vila D, Fernández M, González R. Celulitis facial en niños con criterio de hospitalización. Revista Cubana de Estomatología 2013; 50(3):240-249. [ Links ]
59. Medina J. Celulitis facial odontogénica en pacientes hospitalizados en un hospital especializado en pediatría. DERMATOL PERU 2012; 23 (2): 73-77. [ Links ]
60. Morales D. Comportamiento clínico de la celulitis facial odontógena. Hospital Universitario. General Calixto García. Revista Cubana de Estomatología. 2009; 46(4): 91-98. [ Links ]