Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.10 supl.1 Mérida oct. 2012
Evaluación, seguimiento y metas de control de la diabetes mellitus tipo 2. automonitoreo de la glucemia capilar.
Dr. José L. Cevallos, Dr. Alex Nasillo, Dr. Nicolás Santaella.
INTRODUCCIÓN
En este capítulo se describe en forma sucinta cómo evaluar inicial y periódicamente al paciente diabético en sus aspectos clínicos, metabólicos, emocionales, culturales y ambientales, mencionando la frecuencia con la que se deben repetir los componentes más importantes de esta evaluación.
Algunas de las variables pueden requerir controles más frecuentes para constatar la efectividad del tratamiento. Esto dependerá del estado clínico y metabólico del paciente, de los problemas intercurrentes y concomitantes y del tratamiento.
A. EVALUACIÓN CLÍNICA
A.1. Historia médica completa
con énfasis en los siguientes aspectos:1. Edad.
2. Tiempo de evolución de la diabetes.
3. Estilo de vida en especial hábitos de alimentación, tabaquismo, consumo de alcohol y actividad física.
4. Condición familiar, socioeconómica y cultural.
5. Factores de riesgo cardiovascular:
a. Hipertensión arterial.
b. Sobrepeso, obesidad y pérdida de peso. c. Dislipidemia.
d. Historia familiar de enfermedad coronaria prematura, vásculo cerebral y vascular periférica, diabetes y otras enfermedades endocrinas.
6. Procesos infecciosos agudos y recurrentes, particularmente en piel, pies, odontológicos y genitourinario.
7. Historia de frecuencia, causa y severidad de las complicaciones agudas de la diabetes.
8. Enfermedades crónicas asociadas: neurológica, vascular, renal y oftalmológica.
9. Historia gestacional:
a. Hiperglucemias.
b. Abortos a repetición.
c. Toxemia gravídica.
d. Polihidramnios.
e. Prematurez.
f. Recién nacido con peso mayor de 4,0 Kg.
g. Hipoglucemia del recién nacido. 10. Medicación que pueda alterar los niveles de glucemia (esteroides, diuréticos tiazídicos, etc).
A.2. Examen funcional:
1.Cefaleas, mareos, vértigos, memoria, síntomas depresivos, astenia.
2. Visión y audición.
3. Halitosis, odontalgia, gingivitis y sangrado gingival, movilidad dentaria.
4. Disfonía, disfagia.
5. Disnea, ronquido, apnea del sueño, tos.
6. Dolor torácico, palpitaciones, angina, claudicación intermitente.
7. Reflujo, pirosis, dispepsia, vómitos, eructos.
8. Diarrea, estreñimiento, meteorismo, flatulencia, rectorragia.
9. Disuria, polaquiuria, poliuria, nicturia, nocturia, hematuria.
10. Secreciones genitales, dispareunia, disfunciones sexuales, trastornos de la líbido.
11. Parestesias, disestesias, alodinias.
12. Paresias, parálisis.
13. Artralgias, artritis.
A.3. Examen Físico:
1. Signos vitales: Frecuencia cardíaca y ritmo, presión arterial sentado y de pie, frecuencia respiratoria, temperatura.
2. Medidas antropométricas:
a. Estatura y peso.
b. Índice de masa corporal (IMC).
c. Circunferencia abdominal, medida con el paciente de pie, en el punto medio de la distancia comprendida entre la última costilla y la cresta iliaca.
3. Examen oftalmológico: agudeza visual, fondo de ojo, halo corneal, cataratas.
4. Examen bucofaríngeo.
5. Examen de dientes y encías.
6. Examen del cuello. Pulso y auscultación de carótidas.
7. Palpación de la tiroides.
8. Examen dermatológico con énfasis en: acantosis nigricans, xantomas, xantelasmas, intertrigo, micosis, ulceraciones.
9. Examen cardiopulmonar (incluir estudio de disautomía), abdominal y genital.
10. Examen de pies y manos:
a. Túnel carpiano.
b. Mano y pie en garra.
c. Mal perforante plantar.
d. Varices.
11. Pulsos periféricos.
12. Evaluación neurológica (pares craneanos, reflejos osteotendinosos y sensibilidad táctil (filamento), térmica, dolorosa, propioceptiva y vibratoria).
B. EVALUACIÓN DE LABORATORIO:
1. Glucemia plasmática en ayunas y 2 horas posprandial.
2.Hemoglobina A1c*.
3.Perfil lipídico: Colesterol, HDL-C,LDL-C,triglicéridos, VLDL.
4. Hematología y velocidad de sedimentación globular.
5. Electrolitos séricos.
6. Urea y creatinina.
7. Ácido úrico sérico.
8. Examen de orina.
9. Urocultivo y antibiograma (en caso de pacientes con sedimento alterado y en mujeres diabéticas embarazadas).
10.Coeficiente albúmina/creatinina y microalbuminuria (véase el capítulo correspondiente).
11. Cálculo del filtrado glomerular (calculado por la fórmula MDRD, véase el capítulo correspondiente).
12. Proteína C reactiva ultrasensible.
13. Electrocardiograma (ECG) en reposo y de esfuerzo (cuando sea necesario).
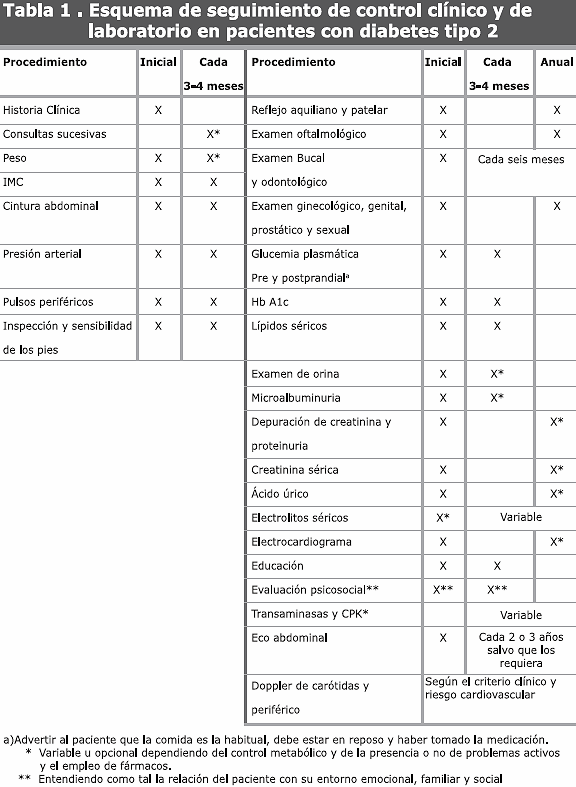
En la tabla 1 se listan los procedimientos de control clínico y de laboratorio en los pacientes con diabetes tipo 2, indicando su frecuencia.
* La prueba debe ser realizada en un laboratorio que utilice el método certificado por el National Glycohemoglobin Standaritation Program (NGSP por sus siglas en inglés) y estandarizado al Diabetes Control and Complications Trial (DDCT por sus siglas en inglés).
C. AUTOMONITOREO DE LA GLUCEMIA CAPILAR (AGC).
El AGC es una conducta basada en el autocuidado, actitud fundamental para el tratamiento exitoso del paciente con diabetes tipo 2. Todos los pacientes con diabetes se benefician de la educación, que los ayuda a conocer la enfermedad y a tomar parte activa en su tratamiento. Dentro de ese contexto, el AGC permite al paciente conocer en todo momento el estado de su control glucémico, así como también qué factores (dietéticos, actividad física, enfermedades recurrentes, fármacos, etc.) influyen en su glucemia1-6. Es tan importante que la American Association of Diabetes Educators (AADE) establece que las 7 conductas o hábitos positivos que llevan al autocontrol, la primera en importancia es el AGC7.
Una de las ventajas del AGC es que permite involucrarlo más activamente en el tratamiento de su enfermedad8
. La enseñanza de los procedimientos necesarios para la correcta realización de la prueba forma parte del proceso educativo que debe iniciarse en todo paciente diabético.El AGC permite al paciente conocer las variaciones de la glucemia que tienen lugar por las modificaciones de su estilo de vida aportando información sobre la repercusión de acontecimientos intercurrentes, tales como enfermedades agudas, modificaciones del estado de ánimo, etc. No hay que olvidar que la DM2 es un proceso dinámico y progresivo que puede evolucionar hacia un estado de déficit de insulina relativo o absoluto y, por ende, en un incremento del desequilibrio metabólico
9.Estos argumentos son suficientes para considerar que a todos los pacientes con DM2, salvo circunstancias especiales tales como la senilidad o defectos visuales, se les debe instruir en las técnicas de determinación de la glucemia capilar
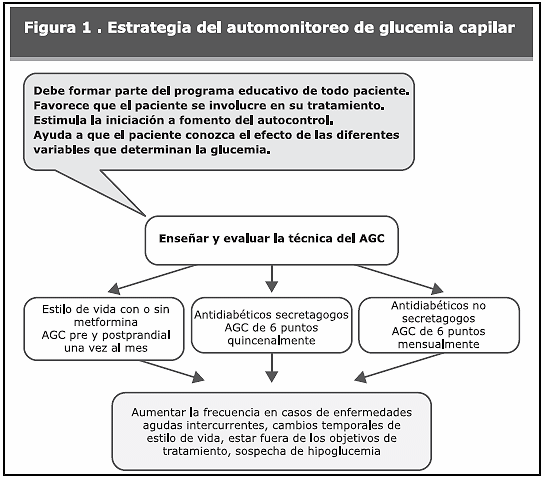
(Figura 1).FRECUENCIA DEL AGC.
Es indispensable enseñar a los pacientes a interpretar los resultados de los análisis, las variables que determinan la glucemia, y a indicarle con qué frecuencia debe practicarse el AGC. Con esto, el paciente ganará autonomía, seguridad en sí mismo, incrementará su relación y retroalimentación con el equipo de profesionales tratantes mejorando su nivel y calidad de vida y, por último, reducirá la necesidad de solicitar mayor número de consultas profesionales. En consecuencia:
a. Los pacientes con DM2, a partir de su consulta inicial, deben realizarse controles de glucemia
capilar pre y postprandial de las comidas principales, mínimo por tres días seguidos con el objeto de conocer el comportamiento diario de su glucemia.b. En el caso de que el paciente pueda ser controlado con estilo de vida, con o sin la adición de metformina, se le indicará practicarse un AGC de dos puntos: prepandial y 2h posprandial, al menos una vez al mes. La frecuencia debería aumentarse en caso de la aparición de los factores intercurrentes ya citados.
c. Los pacientes tratados con secretagogos y control metabólico adecuado y sostenido, deberán practicarse un AGC hasta seis puntos, al menos quincenalmente, y aumentar la frecuencia en caso de acontecimientos
intercurrentes a fin de evitar en lo posible episodios de hipoglucemia.d. En los pacientes tratados con antidiabéticos no secretagogos, el AGC de seis puntos al menos una vez al mes.
e. Los pacientes con DM2 en tratamiento con insulina, deben hacerse, de estimarse conveniente, AGC pre y postprandial de seis puntos, a las 12:00 am y a las 3:00 am, dependiendo del tipo y esquema de aplicación de la insulina. Conviene establecer que, en los pacientes bajo tratamiento intensivo con insulina o con bombas de infusión, la conducta del tratamiento es individualizada y bajo la supervisión de un profesional entrenado10
.En la tabla 2 se establecen las metas de control (ideales) para el paciente con DM2, las cuales deben ser compartidas y discutidas con el pacientes y sus familiares. Es importante señalar la importancia de utilizar métodos de laboratorio para la determinación de A1c debidamente estandarizados y validados. Así mismo, deben considerarse los factores que afectan la medición de A1c tales como hemoglobinopatías, anemias por deficiencia de hierro, anemias hemolíticas y enfermedades hepáticas y renales acentuadas. En la tabla 3 se resumen las recomendaciones y metas para un mejor control del paciente diabético.
REFERENCIAS BIBLIOGRÁFICAS
1. Guerci B, Drouin R, Grange V, Bougeneres P, Fontaine P, Kerlan V, et al. Self- monitoring of blood glucose significantly improves metabolic control in patients with type 2 diabetes mellitus: The Auto Surveillance Intervention Active (ASIA) study. Diabetes Metab 2003; 29:S87–94. [ Links ]
2. Schewedes U, Siebolds M, Mertes G. Meal-related structured self-monitoring blood glucose: Effect on diabetes control in non-insulin-treated type II diabetic patients. Diabetes Care 2002; 25:1928–32. [ Links ]
3. Rutten G, van Eijk J, de Nobel E, Beelo M, vander Velden H. Feasibility and effects of a diabetes type II protocol with blood glucose self-monitoring in general practice. Fam Pract 1990;7:273–78. [ Links ]
4. Kibriya MG, Ali L, Banik NG, Khan AK. Home monitoring of blood glucose (HMBG) in type 2 diabetes mellitus in a developing country. Diabetes Res Clin Pract1999;46:253–57. [ Links ]
5. Jansen JP.Self-monitoring of glucose in type2 diabetes mellitus: A Bayesian meta-analysis of direct and indirect comparisons. Curr Med Res Opin 2006; 22:671–81. [ Links ]
6. Welschen LM, Bloemendal E, Nijpels G, Dekker JM, Heine RJ, Stalman WA, et al. Self-monitoring of blood glucose in patients with type2 diabetes who are not using insulin: A systematic review. Diabetes Care 2005;28:1510–17. [ Links ]
7. Mulcahy K, Maryniuk M, Peeples M, Peyrot M, Tomky D, Weaver T, et al. Diabetes self-management education core outcomes measures. Diabetes Edu 2003;29:768–803. [ Links ]
8. Owens D, Rodgers J, Arunde lF. Self-monitoring of blood glucose: Where does it fit in the management of type 2diabetes?. Diabetes Primary Care 2008; 10:1–6. [ Links ]
9. UKPDS Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes. Lancet 1998;352:837–33. [ Links ]
10. García Mayor R. Monitorización de la glucemia capilar en pacientes con diabetes mellitus tipo 2 no tratados con insulina. Med Clin 2019;134:688-91. [ Links ]
11. Standards of medical care in diabetes-2010. American Diabetes Association. Diabetes Care, 2010; 33: Sup1. [ Links ]
12. Aschner P, Ruiz A, Balkau B, Massien C, Haffner S. on behalf of the Latin America and the Caribbean International Day for Evaluation of Abdominal Adiposity (IDEA) National Coordinators and Investigator. J Clin Hypertension 2009; 11:12 769-74. [ Links ]
13. Alberti KGMM, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, et al. Harmonizing the Metabolic Syndrome: A Joint Interim Statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation 2009;120:1640-1645. [ Links ]