Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.11 no.3 Mérida oct. 2013
El papel de los triglicéridos en la aterosclerosis y su relación con la resistencia a la insulina: una ruta desconocida.
Marcelo Alejandro Storino Farina1, Miguel Ángel Contreras Zambrano2
1 Medistar Servicios Médicos en Caracas, Gerencia Médica Merck Sharp & Dohme, Caracas, Venezuela.
2 Centro Médico El Valle. Nueva Esparta, Venezuela.
Dirigir correspondencia a: Marcelo Storino; Email: marcelo.storino@merck.com; storino1974@gmail.com.
RESUMEN
Fue hace 30 años cuando la relación entre hipertrigliceridemia y la enfermedad de la arteria coronaria se postuló por primera vez y luego se confirmó en muchos artículos, así como en el estudio PROCAM.
La condición de resistencia a la insulina tiene un perfil lipídico y la capacidad intestinal para producir quilomicrones postprandiales distintiva, que cada vez es más relevante. La absorción de colesterol es regulada por un portador (NPC1L1) cuya expresión está aumentada en los pacientes diabéticos y con resistencia a la insulina, que desempeña un papel importante en el origen de la dislipidemia postprandial, que es una respuesta fisiológica durante todo el día siempre que la ingesta oral-grasa supera la necesidad.
Un gran número de estudios han demostrado que la dislipidemia postprandial contribuye al desarrollo de la aterosclerosis y la enfermedad de la arteria coronaria (CAD). Los pacientes obesos y diabéticos, así como aquellos con síndrome metabólico a menudo tienen dislipidemia postprandial. El paciente diabético se caracteriza esencialmente por tener niveles elevados de colesterol no-HDL en lugar de los altos niveles de LDL. Este no- HDL cuenta con acciones para muchas partículas aterogénicas, denominándose "riesgo residual" y que no está cubierto por el uso de las estatinas.
Debido a todas estas pruebas, creemos que la normalización de la medición de los niveles de triglicéridos postprandiales debe ser pertinente con el fin de utilizar este parámetro como un factor de riesgo directamente relacionado con la patogénesis de la aterosclerosis y los eventos cardiovasculares.
Palabras clave: triglicéridos, resistencia a la insulina, colesterol No-HDL.
ABSTRACT
It was 30 years ago when the relationship between hypertriglyceridemia and coronary artery disease was first postulated and then it was confirmed in many articles as well as in the PROCAM study.
The insulin-resistance condition has a distinctive lipid profile and the intestinal ability to produce postprandial chylomicrons it´s becoming more relevant. Cholesterol absorption is regulated by a carrier (NPC1L1) whose expression is increased in diabetic and insulin-resistance patients and it plays an important role originating postprandial dyslipidemia, which is a physiological response throughout the day whenever the fatty oral intake exceeds the need of it.
A large number of studies have shown that postprandial dyslipidemia contributes to developing atherosclerosis and coronary artery disease (CAD). Obese and diabetic patients as well as those with metabolic syndrome often have postprandial dyslipidemia. The diabetic patient is essentially characterized for having elevated levels of Non-HDL cholesterol rather than high levels of LDL. This Non-HDL share accounts for many atherogenic particles, it is called Residual Risk and it is not covered by the use of statins.
Due to all these evidence we believe the standardization of measuring postprandial triglycerides levels to be pertinent in order to use this parameter as a risk factor directly related with the pathogenesis of atherosclerosis and cardiovascular events.
Key words: triglycerides, insulin resitance, Non-HDL cholesterol.
Articulo recibido en: Julio 2013 . Aceptado para publicación en: Agosto 2013
INTRODUCCIÓN
Es bien conocido que la relación entre diabetes mellitus y dislipidemia conduce a un incremento significativo en el riesgo cardiovascular. Al estudiar dicha asociación, surgen numerosas interrogantes que llevan a respuestas interesantes, las cuales se han desarrollado de manera detallada en la presente revisión.
¿Cuál es el perfil lipídico de la insulinoresistencia?
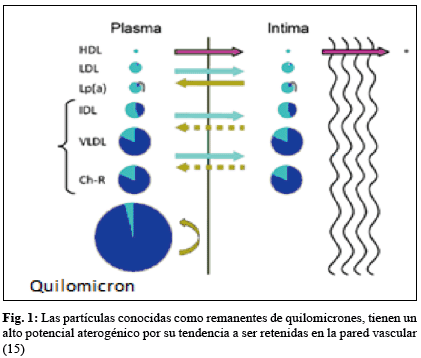
El perfil lipídico característico de la insulinoresistencia consiste en triglicéridos elevados, disminución de HDL, aumento de APO B y niveles normales de LDL, con un predominio de la LDL pequeña y densa 1. Dentro de todo este proceso juega un rol fundamental la alteración del metabolismo postprandial con elevación de los quilomicrones y sus remanentes los cuales son aterogénicos al ser retenidos en la pared vascular1,2 (Figura 1).
En los individuos con resistencia a la insulina ocurre también un incremento en el tiempo de permanencia de los quilomicrones y sus remanentes, lo cual contribuye a la aterogénesis propia de esta condición.
¿Cuál es el papel del intestino en la lipemia postprandial?
Cada vez toma más relevancia la capacidad del intestino para producir las partículas de quilomicrones después de la ingesta alimentaria. El enterocito se encarga de ensamblar estas partículas a través de ApoB48 y una enzima conocida como MTTP (proteína microsomal transferidora de triglicéridos)3.
La absorción del colesterol a través del intestino juega un rol fundamental en el proceso de síntesis de los quilomicrones al estimular la enzima MTTP. Dicho proceso de absorción es regulado por un transportador conocido como NPC1L1 (Niemann Pick C1 like 1), cuya expresión aumenta en los pacientes diabéticos y con Insulino-resistencia y constituye un eslabón fundamental en la cadena que origina la dislipidemia postprandial 4 (Figura 2).
¿Qué es el Colesterol No-HDL y cuál es su importancia?
El colesterol No-HDL sirve para medir indirectamente el total de partículas aterogénicas circulantes que contienen ApoB e incluye además del LDL, al IDL, VLDL, lipoproteína (a), quilomicrones y sus remanentes. Estas fracciones no son tomadas en cuenta cuando utilizamos únicamente al LDL y pueden servir de base para estimar parte del riesgo residual, no cubierto con el uso de estatinas. Este marcador se calcula restando el colesterol total menos el C-HDL5. El perfil del diabético se caracteriza esencialmente por aumento de los niveles de colesterol No- HDL, más que por un aumento del LDL4.
¿Cómo actúa el Ezetimibe?
La diana terapéutica de la molécula Ezetimibe es el transportador NPC1L1. Este transportador se encuentra preferencialmente a nivel del intestino delgado pero también se expresa a nivel de la membrana apical de los hepatocitos6. Las acciones del NPC1L1 son:
a. Permitir la absorción del colesterol a nivel intestinal.
b. Favorecer la reabsorción hepática del colesterol, impidiendo su eliminación biliar6 (Figura 3).
Por tanto, Ezetimibe, al disminuir el acúmulo hepático de colesterol, es capaz de bloquear las vías inflamatorias productoras de Proteína C Reactiva y determinantes para la aparición del hígado graso6 (Figura 4).
¿Tiene Ezetimibe una ventaja especial en Diabetes?
Según lo expresado en los puntos anteriores, la molécula de Ezetimibe tendría una acción especial en diabetes, ya que en estos pacientes aumenta la expresión del NPC1L1 6, por lo cual el uso de este fármaco conlleva a una disminución significativa en las partículas que constituyen el colesterol No-HDL, especialmente quilomicrones y sus remanentes 5.
¿Tenemos evidencia experimental?
Diversos estudios clínicos han demostrado de manera experimental la acción superior de la asociación Ezetimibe-Simvastatina sobre la monoterapia con simvastatina en el metabolismo postprandial de los pacientes diabéticos. El Grupo de la Dra. Rivellese demostró recientemente que la inhibición dual favorece la producción de quilomicrones pobres en colesterol y partículas de VLDL con menor potencial aterogénico7.
Complementariamente, el grupo del Dr. Yunoki confirmó que dicho efecto se refleja en mejoría del proceso de disfunción endotelial8. Finalmente, la combinación Ezetimibe-Simvastatina disminuye la retención de quilomicrones a nivel de la pared arterial y las posibles lesiones a nivel del miocardio relacionadas con estas partículas9.
¿Tenemos evidencia clínica?
Un metanálisis del grupo de L.A. Leiter que abarcó 27 estudios publicados con 21.794 pacientes, comparó el efecto de Ezetimibe- Estatina Vs una Estatina sola en pacientes diabéticos y no diabéticos. La combinación fue más efectiva para disminuir colesterol total, LDL, No HDL, triglicéridos y proteína C reactiva10. Incluso, dicho efecto fue más relevante en los pacientes diabéticos, confirmando los hallazgos fisiopatológicos analizados en los puntos anteriores10 (Figura 5).
Los Grupos de E. Vaverkova11, K. Okada12, y de Conard y Bays13 publicaron una serie de estudios durante los años 2010 y 2012 que confirman las conclusiones expresadas; la inhibición dual tiene beneficios adicionales en el paciente diabético11-13.
El Futuro
Recientemente se ha generado una controversia con el uso de dosis altas de estatinas, las cuales favorecerían la aparición de nuevos casos de diabetes, especialmente las estatinas lipofílicas14. El mecanismo implicado seria la inhibición de la vía del mevalonato, involucrado en el transporte de la molécula del GLUT4, fundamental para la entrada de la glucosa a nivel celular13. Por el contrario, la molécula de Ezetimibe contribuiría a disminuir los niveles de glucemia14.
Un estudio reciente de S. Yang15 demostró que el uso crónico de Ezetimibe en animales de experimentación aumenta los niveles de GLP-1 activo, con aumento de la masa beta pancreática y mejora del control glucémico.
Los estudios más recientes sobre genética de lípidos han reafirmado el papel del colesterol LDL y los triglicéridos sobre la cardiopatía isquémica. No así, el papel del HDL, el cual no ha mostrado una asociación robusta, lo cual explicaría en parte, la falla en la efectividad de la intervención farmacológica sobre este factor. Podríamos concluir que, según la genética, la intervención conjunta sobre LDL-C y lípidos postprandiales contribuiría a disminuir el riesgo residual en coronariopatías16.
Conclusiones
El paciente diabético o con resistencia a la insulina tiene un riesgo cardiovascular elevado, y si a eso le agregamos el trastorno lipídico y su difícil control, se explica la dificultad para lograr las metas, no solo en Venezuela sino en el mundo; pero recientemente se han conocido nuevos sistemas fisiopatologías en estos pacientes, en especial lo que se refiere a los triglicéridos y su papel en la inflamación endotelial.
Es de nuestro interés conocer y fomentar trabajos de investigación en relación al papel de los triglicéridos postprandiales en el paciente diabético, ya que esta podría ser una nueva ventana terapéutica que ayude a llevar cada día más pacientes con trastornos metabólicos a metas en lo referente a su perfil lipídico.
DECLARACIÓN DE CONFLICTO DE INTERÉS DE LOS AUTORES:
MS es Gerente Médico de la línea cardiometabólica de MSD Venezuela.
REFERENCIAS BIBLIOGRÁFICAS
1. Chan DC, Watts GF. Dyslipidemia in the metabolic syndrome and type 2 diabetes: pathogenesis, priorities, pharmacotherapies. Expert Opin Pharmacother. 2011;12:13-30. [ Links ]
2. Nordestgaard BG, Freiberg JJ. Clinical relevance of non-fasting and postprandial hypertriglyceridemia and remnant colesterol. Curr Vasc Pharmacol. 2011; 9:281- 286. [ Links ]
3. Warnakula S, Hsieh J, Adeli K, Hussain MM, Tso P, Proctor SD. New insights into how the intestine can regulate lipid homeostasis and impact vascular disease: frontiers for new pharmaceutical therapies to lower cardiovascular disease risk. Can J Cardiol. 2011; 27:183– 191. [ Links ]
4. Lally S, Tan CY, Owens D, Tomkin GH. Messenger RNA levels of genes involved in dysregulation of postprandial lipoproteins in type 2 diabetes: the role of Niemann- Pick C1-like 1, ATP-binding cassette, transporters G5 and G8, and of microsomal triglyceride transfer protein. Diabetologia 2006;49:1008–1016. [ Links ]
5. Jacobson TA. Trig-onometry: non-high-density lipoprotein cholesterol as a therapeutic target in dyslipidaemia. Int J Clin Pract. 2011;65:82-101. [ Links ]
6. Jia L, Betters JL, Yu L. Niemann-pick C1-like 1 (NPC1L1) protein in intestinal and hepatic cholesterol transport. Annu Rev Physiol 2011;73:239-259. [ Links ]
7. Bozzetto L, Annuzzi G, Corte GD, Patti L, Cipriano P, Mangione A, Riccardi G, Rivellese AA. Ezetimibe beneficially influences fasting and postprandial triglyceride- rich lipoproteins in type 2 diabetes. Atherosclerosis. 2011;217:142-148. [ Links ]
8. Yunoki K, Nakamura K, Miyoshi T, Enko K, Kohno K, Morita H, Kusano KF, Ito H. Ezetimibe improves postprandial hyperlipemia and its induced endothelial dysfunction. Atherosclerosis. 2011;217:486-491. [ Links ]
9. Borthwick F, Warnakula S, Mangat R, Uwiera RR, Russell JC, Kelly SE, Lee CY, Hryshko L, Mamo JC, Rye KA, Lopaschuk GD, Proctor SD. ApoA-1 infusion reduces arterial cholesterol and myocardial lesions in a rat model of cardiac dysfunction and insulin resistance. Atherosclerosis. 2012;222:402-408. [ Links ]
10. Leiter LA, Betteridge DJ, Farnier M, Guyton JR, Lin J, Shah A, Johnson-Levonas AO, Brudi P. Lipid-altering efficacy and safety profile of combination therapy with ezetimibe/statin vs. statin monotherapy in patients with and without diabetes: an analysis of pooled data from 27 clinical trials. Diabetes Obes Metab. 2011;13:615- 628. [ Links ]
11. Vaverkova H, Farnier M, Averna M, Missault L, Viigimaa M, Dong Q, Shah A, Johnson-Levonas AO, Brudi P. Lipid-altering efficacy of ezetimibe/simvastatin 10/20 mg compared to rosuvastatin 10 mg in high-risk patients with and without type 2 diabetes mellitus inadequately controlled despite prior statin monotherapy. Cardiovasc Ther. 2012;30:61-74. [ Links ]
12. Okada K, Yagyu H, Kotani K, Miyamoto M, Osuga J, Nagasaka S, Ishibashi S. Lipid-lowering effects of ezetimibe for hypercholesterolemic patients with and without type 2 diabetes mellitus. Endocr J 2010;57:903- 908. [ Links ]
13. Conard S, Bays H, Leiter LA, Bird S, Lin J, Hanson ME, Shah A, Tershakovec AM. Ezetimibe added to atorvastatin compared with doubling the atorvastatin dose in patients at high risk for coronary heart disease with diabetes mellitus, metabolic syndrome or neither. Diabetes Obes Metab 2010;12:210–218. [ Links ]
14. Athyros VG, Tziomalos K, Karagiannis A, Mikhailidis DP. Lipid-lowering agents and new onset diabetes mellitus. Expert Opin Pharmacother. 2010;11:1965-1970. [ Links ]
15. Yang SJ, Choi JM, Kim L, Kim BJ, Sohn JH, Kim WJ, Park SE, Rhee EJ, Lee WY, Oh KW, Park SW, Kim SW, Park CY. Chronic administration of ezetimibe increases active glucagon-like peptide-1 and improves glycemic control and pancreatic beta cell mass in a rat model of type 2 diabetes. Biochem Biophys Res Commun 2011;407:153-157. [ Links ]
16. Keenan TE, Rader DJ. Genetics of lipid traits and relationship to coronary artery disease. Curr Cardiol Rep 2013;15:396. [ Links ]