Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.14 no.2 Mérida jun. 2016
La importancia de la adherencia terapéutica.
Gloria Inés Martínez-Domínguez1, Lina María Martínez-Sánchez1, Johan Sebastián Lopera-Valle2, Natalia Vargas-Grisales2.
1 Grupo de Salud Pública, Facultad de Medicina, Escuela de Ciencias de la Salud, Universidad Pontificia Bolivariana. 2 Facultad de Medicina, Escuela de Ciencias de la Salud, Universidad Pontificia Bolivariana. Medellín, Colombia.
Dirigir correspondencia a: Lina María Martínez-Sánchez Email: linam.martinez@upb.edu.co.
RESUMEN
La adherencia terapéutica es un componente importante de la atención en salud y para los pacientes con Diabetes Mellitus tipo 2 es un factor determinante en el control metabólico. Debido a que existen múltiples factores implicados, es un tema de difícil manejo que plantea retos para el personal de la salud y se ha convertido en foco de interés para numerosos investigadores, quienes han formulado modelos teóricos de cumplimiento, explorando las causas asociadas y diseñando estrategias que ayuden a mejorar el cumplimiento terapéutico.
Palabras clave: Cumplimiento de la medicación, diabetes mellitus, autocuidado.
The importance of medication adherence.
ABSTRACT
Medication adherence is an important health care component and a determining factor in the metabolic control of type 2 diabetes mellitus patients. Due to the multiple factors involved, this issue has become a challenge for the medical staff and a focus of interest for many researchers, who have developed theoretical models of compliance, exploring the causes and associating strategies designed to help improve compliance.
Key Words: Medication adherence, diabetes mellitus, self care.
Articulo recibido en: Febrero 2016 Aceptado para publicación en: Abril 2016
DEFINICIÓN
En 1975 se introdujo el término compliance en la literatura médica de origen anglosajón para referirse al acatamiento o seguimiento que hacen los pacientes de la prescripción médica. Los franceses por su parte, prefieren utilizar la palabra observance como término más incluyente, pues no solo se refiere a la actitud de cumplimiento del paciente frente a la prescripción o fórmula médica, sino también a las creencias, percepciones, hábitos y comportamiento respecto a las recomendaciones y órdenes médicas 1.
La Organización Mundial de la Salud (OMS) promueve la definición de adherencia o cumplimiento terapéutico como: la medida en que los comportamientos del paciente coinciden con las recomendaciones médicas o del personal de salud, en términos de toma de medicación, dietas y cambios en el estilo de vida. De otro lado, la OMS considera que la falta de adherencia terapéutica es un tema prioritario de salud pública en los pacientes que tienen enfermedades crónicas por las consecuencias tanto clínicas como económicas que se derivan de ella 2.
ADHERENCIA TERAPÉUTICA Y FACTORES ASOCIADOS
Se han descrito múltiples factores que pueden afectar la adherencia terapéutica 3-8, particularmente en pacientes con enfermedades crónicas tales como la Diabetes Mellitus (DM); algunos de ellos están relacionados con el propio paciente, como la edad, sexo, escolaridad, dieta 9-11, actividad física12-14 y el conocimiento acerca de la enfermedad; otros en cambio, se asocian con la interacción profesional de la salud-paciente, en términos del tipo de información proporcionada acerca del tratamiento farmacológico 15,16 y la motivación para el cumplimiento de metas terapéuticas 17,18. Varios estudios han demostrado que los pacientes con mayor adherencia terapéutica logran también un mejor control metabólico, con base en la determinación de sus niveles de hemoglobina glucosilada (HbA1C) 19,20.
MODELOS TEÓRICOS DE CUMPLIMIENTO TERAPÉUTICO
Se han descrito varios modelos teóricos que tratan de explicar desde la perspectiva de la psicología de la salud, el comportamiento del paciente y los factores relacionados con el cumplimiento terapéutico 1. Algunos de estos modelos son:
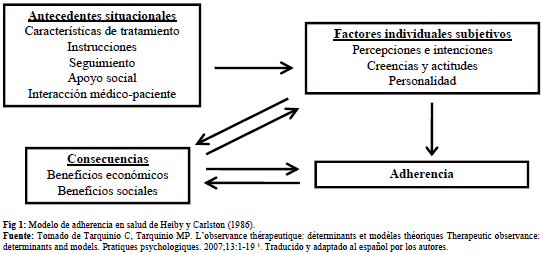
- El modelo de cumplimiento en salud o health compliance model (HCM) desarrollado en 1986 por Heiby y Carlston, considerado como el primer modelo socio-comportamental; incluye tres tipos de variables: relativas a las características del tratamiento o situacionales, al paciente o de carácter subjetivo y a las consecuencias sociales, personales y económicas, evaluadas como beneficios o inconvenientes que afectan al paciente (ver Figura 1) 1.
- El modelo sistémico de cuidados preventivos (MSSP), creado en 1992 por Walsh y McPhee, es un modelo integrador que incluye tanto al médico o cuidador como al paciente y considera tres tipos de factores predisponentes tales como características socio-demográficas, creencias culturales, religiosas y motivaciones entre otros; factores facilitadores o capacitadores como los conocimientos, habilidades del paciente, las capacidades y competencias que posee el médico y por último factores reforzadores como los efectos positivos del tratamiento para el paciente, el apoyo recibido de su entorno social, y la satisfacción por los beneficios percibidos con su tratamiento (ver Figura 2) 1.
- El modelo de predicción de comportamientos de salud (MPCS) propuesto por Pender en 1975, considera cinco categorías de factores: sociodemográficos y relacionados con prácticas y creencias socio-culturales; los relativos a las percepciones individuales sobre la salud, la enfermedad y los beneficios del tratamiento; los de percepción sobre problemas y obstáculos en el cambio de estilo de vida; los desencadenantes o alertadores de malestar del paciente como fatiga y otros signos o síntomas corporales y los de probabilidad de adopción de comportamientos de salud (ver Figura 3) 1.
Los tres modelos antes mencionados incluyen tres partes importantes con respecto a la adherencia del tratamiento en un paciente que son: lo sociodemográfico, la parte personal que tiene que ver con el paciente y su enfermedad, y lo subjetivo que este mismo pueda observar de su enfermedad y el tratamiento con respecto a su vida cotidiana. De acuerdo a esto, la adherencia terapéutica se debe ver no solo desde el aspecto físico de la patología, sino también desde el aspecto social y psicológico de cuanto el tratamiento afecta su vida.
Aunque los tres modelos tienen bases o intereses similares, se ve que cada uno de ellos realiza un enfoque diferente de cómo se puede analizar la adherencia terapéutica de un paciente. El modelo de adherencia en salud de Heiby y Carlston hace un recorrido unilateral desde los factores, que se puede ver en el modelo representado anteriormente, y los cuales tienen que ver con aspectos externos al tratamiento (sociodemográfico), luego dando una mirada a lo que tiene que ver con el sujeto y los factores propios a éste (personales), lo que generará unas consecuencias que pueden ser percibidas tanto personales como comunitarias, y esto es lo que definirá la adherencia. El caso del modelo sistémico de cuidados preventivos (MSSP) de Walsh y McPhee, está realizado bajo la base de 3 factores que en conjunto analizan al paciente externa e internamente, pero lo abordan desde los factores que tiene el paciente y su cuidador para generar capacidades que puedan crear características importantes para la adherencia como organización, comportamientos, promoción y prevención, y situaciones en las que se lleve de mejor forma la adherencia terapéutica, y para esto primero debe haber predisposición (paciente) y luego reforzar percepciones y comportamientos (médico cuidador); en este modelo lo social y psicológico se verán afectados por estos dos factores predominantes para llegar a la adherencia terapéutica, y en un análisis actual, se asemeja mucho a una buena relación médico paciente. El tercer modelo de predicción de comportamiento de salud (MPCS) de Pender, centra más su análisis en las perspectivas que se tengan acerca de los diferentes aspectos tanto de la patología como del tratamiento, de su ámbito social, de las ventajas y desventajas que pueda generar, y de esto dependerá que se adopten cambios y comportamientos que generen adherencia terapéutica.
MÉTODOS DE EVALUACIÓN DE ADHERENCIA TERAPÉUTICA
Los métodos utilizados para evaluar adherencia terapéutica tradicionalmente se han clasificado en dos grandes grupos: métodos directos que son aquellos en los cuales se determina el fármaco o sus metabolitos en el plasma o en otro fluido biológico, y métodos indirectos que son aquellos que miden el cumplimiento del paciente con relación a la terapia formulada a través de entrevistas y aplicación de cuestionarios, del conteo de tabletas consumidas, asistencia a controles médicos y alcance de objetivos y metas terapéuticas. En términos generales se considera que los métodos directos son más fiables y objetivos que los métodos indirectos, pues en éstos últimos la información es proporcionada casi siempre por el paciente o personas cercanas a él 21,22.
Métodos directos.
Los métodos directos se basan en la utilización de técnicas de laboratorio para medir niveles de fármacos o metabolitos en sangre, orina u otros fluidos 23-25. Se consideran en general objetivos y específicos, sin embargo son ampliamente cuestionados pues miden resultados más que el proceso de adherencia 1; es decir, evalúan la presencia del fármaco o de sus metabolitos en estos líquidos corporales y sólo aseguran la ingestión previa del mismo 25.
Estos métodos son costosos y limitados a ciertos fármacos pues no están disponibles para todos los medicamentos, resultando poco útiles para aplicarlos en la práctica clínica diaria, pues requieren una infraestructura adecuada 24, además de obtener índices de incumplimiento más elevados que los métodos indirectos 25.
Métodos indirectos.
Los métodos indirectos son los más utilizados puesto que a diferencia de los métodos directos, muestran la autoevaluación del paciente respecto a su adherencia 23-26; además son sencillos, accesibles, fáciles de aplicar 24, reflejan la conducta del paciente y resultan muy útiles en la atención primaria en salud 27. La desventaja de estos métodos es que pueden sobre estimar el cumplimiento y ser menos objetivos y fiables.
Algunos autores 25 han descrito dos subtipos de métodos indirectos: los objetivos y los subjetivos, los cuales se describirán a continuación.
Métodos Indirectos Objetivos 27.
1. Recuento de comprimidos: consiste en llevar rigurosamente un registro de la medicación del paciente en cada cita de control. Otra forma de llevarlo a cabo es visitar la casa del paciente sin previo aviso para realizar el recuento personal de los comprimidos.
2. Asistencia a citas programadas: este método no es fiable ya que la asistencia a citas programadas no garantiza el cumplimiento terapéutico en los pacientes.
3. Valoración de la eficacia terapéutica alcanzada: evalúa el logro de las metas terapéuticas después de un periodo de tiempo bajo terapia farmacológica.
4. Valoración de los efectos adversos de los medicamentos: este método resulta poco fiable en función de la susceptibilidad individual de los pacientes que ingieren un fármaco, puesto que muchos no presentan los efectos adversos esperados.
Métodos Indirectos Subjetivos.
1. Test de Batalla: consiste en formular al paciente preguntas básicas sobre el conocimiento de su enfermedad y el tratamiento 24,25, 28,29.
2. Test de Morisky-Green: se caracteriza por indagar si el paciente adopta actitudes correctas acerca de su tratamiento 25,28,30.
3. Test de Haynes-Sackett o cuestionario de Comunicación del autocumplimiento: evalúa la adherencia a la medicación por la cantidad de comprimidos que declara el paciente haber consumido en el último mes 24,25,31.
4. Comprobación fingida: es poner en evidencia el cumplimiento terapéutico del paciente que se declara adherente evaluando la presencia del medicamento en una muestra biológica 25.
Se presentan a continuación, a manera de comparación, las ventajas y desventajas de los métodos directos e indirectos previamente mencionados (ver Tabla I) 32-34.
PREVALENCIA DE ADHERENCIA TERAPÉUTICA EN PACIENTES CON DM-2
Se encuentran en la literatura científica numerosos estudios que evalúan la proporción de adherencia en pacientes con DM-2 en términos de cumplimiento terapéutico con la utilización de insulina y medicamentos orales, pero éstos muestran diferencias importantes en cuanto al número de pacientes incluidos, a sus características sociodemográficas y clínicas, y a la metodología utilizada, por lo cual es difícil hacer una estimación precisa sobre la prevalencia a nivel mundial 35,36.
Una revisión sistemática realizada por Cramer 35 reportó un nivel de adherencia a la medicación oral e insulina entre el 36% y el 93% en pacientes diabéticos que permanecieron bajo tratamiento durante 6 a 24 meses. Por su parte Rubin 36, encontró que el cumplimiento terapéutico con medicación oral oscilaba entre 65% y 85% y para Gimenes y col 17, el nivel de adherencia a la terapia con medicamentos orales en pacientes brasileños fue del 76,3%.
Cuando se evalúa el nivel de cumplimiento terapéutico considerando los factores sociodemográficos, se encuentra que la adherencia es mayor en mujeres, en pacientes casados, y en los de raza blanca 37-40. Los factores que han sido asociados a falta de cumplimiento terapéutico son la baja tolerancia a efectos adversos producidos por la medicación 41, y adoptar una actitud pasiva frente a las decisiones médicas relativas al tratamiento y manejo de la diabetes42.
ESTRATEGIAS PARA MEJORAR LA ADHERENCIA
Se han estudiado varias estrategias para mejorar la adherencia en los pacientes con DM-2 43, cuyo objetivo fundamental es asegurar la comprensión acerca de la enfermedad y los beneficios esperados al seguir el tratamiento prescrito36,43,44. Estas estrategias deben ser fácilmente aplicables en el primer nivel de atención en salud45-47, y deben impactar a largo plazo, y de manera positiva, en la calidad de vida de los pacientes48.
Las estrategias de educación15,16 que tienen énfasis en las prácticas de autocuidado son las que mejores resultados han logrado en el control metabólico y demás metas terapéuticas49-52, y por otro lado ayudan a fortalecer la relación profesional entre la salud y el paciente (ver Tabla II).
Dando una mirada a estudios con poblaciones Centroamericanas, como es la población de Jiutepec México, se encontró que la mayoría fueron mayores de 65 años, con un IMC catalogado como obesidad, la mayoría mujeres, donde más de la mitad de esta población fueron diagnosticados con DM2 con mención de alguna complicación, con carencia en aspectos básicos del autocuidado evaluados como la dieta (40%), actividad física (26%) y cuidado de los pies (4%); se encontró que el 80% de la población tenía formas de no adherencia al tratamiento 53.
En Chile se realizó un estudio cualitativo con enfoque fenomenológico, quienes reportan que su población tienen una percepción positiva del tratamiento de su patología en el centro de salud, e identificaron como una fortaleza el conocimiento de su patología para mantener la adherencia terapéutica, y hacen referencia a un porcentaje pequeño de pacientes que identifican como factores que repercuten negativamente en la adherencia, la no disponibilidad de suficientes profesionales en el área médica y consideran que tomar los fármacos de la forma indicada corresponde a adherencia, restándole importancia a la dieta y la actividad física54.
En un estudio realizado en Colombia en la ciudad de Bucaramanga, se encontró una taza de no adherencia en el 68% para mujeres y del 62% para hombres, encontrando que los menores de 65 años eran menos adherentes. Con respecto a lo sociodemográfico, se encontró que el 2,4% de los pacientes que estaban desempleados tuvieron una asociación con la no adherencia al tratamiento, estadísticamente significativa, semejante a otros estudios donde la vejez y el desempleo son percibidos como limitaciones. Analizando factores asociados al tratamiento farmacológico, encontraron que los pacientes con estilo de vida de alto riesgo (falta de ejercicio, dieta y conductas no saludables) tenían una probabilidad 1,5 veces mayor de ser no adherente al tratamiento de la diabetes 55.
Como conclusión, con el fin de mejorar la adherencia terapéutica en los pacientes con DM-2, los profesionales de la salud deben tratar de convertir las percepciones, expectativas y motivaciones de los pacientes en metas y objetivos de control metabólico alcanzables, a través de una comunicación asertiva, y toma de decisiones de mutuo acuerdo para involucrar de manera más activa al paciente en su autocuidado. Hay que seguir trabajando en la investigación de este tema, ya que así se abordarán los pacientes de la mejor manera en pro de mejorar el control de una enfermedad de interés de salud pública como lo es la diabetes mellitus.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Tarquinio C, Tarquinio MP. Lobservance thérapeutique: déterminants et modèles théoriques Therapeutic observance: determinants and models. Pratiques psychologiques 2007;13:1–19. [ Links ]
2. WHO. Adherence to long-term therapies. Evidence for action. Genève: World Health Organization 2004. [ Links ]
3. Al-Maskari F, El-Sadig M, Al-Kaabi JM, Afandi B, Nagelkerke N, Yeatts KB. Knowledge, attitude and practices of diabetic patients in the United Arab Emirates. PLoS One 2013;8: e52857. [ Links ]
4. Henderson J. Diabetes self-management and social influencers. Aust Nurs J 2012;20:44. [ Links ]
5. Fedrick F, Justin-Temu M. Factors contributing to nonadherence to diabetes treatment among diabetic patients attending clinic in Mwanza city. East Afr J Public Health 2012;9:90-95. [ Links ]
6. Grzywacz JG, Arcury TA, Saldana S, Kirk JK, Bell RA, Ip E, Quandt SA. Social control in older adults diabetes self management and well-being. Behav Med 2012;38:115-120. [ Links ]
7. Sencan NM, Wertheimer A, Levine CB. What determines the duration of patient medication compliance in patients with chronic disease: are we looking in the wrong place? South Med Rev 2011;4:97- 101. [ Links ]
8. Leonardis D, Mallamaci F, Enia G, Postorino M, Tripepi G, Zoccali C. MAURO Study Investigators. The MAURO study: baseline characteristics and compliance with guidelines targets. J Nephrol 2012;25:1081-1090. [ Links ]
9. Patel M, Patel IM, Patel YM, Rathi SK. Factors associated with consumption of diabetic diet among type 2 diabetic subjects from Ahmedabad, Western India. J Health Popul Nutr 2012;30:447-455. [ Links ]
10. Morimoto A, Ohno Y, Tatsumi Y, Mizuno S, Watanabe S. Effects of healthy dietary pattern and other lifestyle factors on incidence of diabetes in a rural Japanese population. Asia Pac J Clin Nutr 2012;21:601-608. [ Links ]
11. Billimek J, Sorkin DH. Food insecurity, processes of care, and self-reported medication underuse in patients with type 2 diabetes: results from the California Health Interview Survey. Health Serv Res 2012;47:2159-2168. [ Links ]
12. Sukala WR, Page RA, Rowlands DS, Lys I, Krebs JD, Leikis MJ, Cheema BS. Exercise intervention in New Zealand Polynesian peoples with type 2 diabetes: Cultural considerations and clinical trial recommendations. Australas Med J 2012;5:429-435. [ Links ]
13. Anderson-Hanley C, Arciero PJ, Westen SC, Nimon J, Zimmerman E. Neuropsychological benefits of stationary bike exercise and a cybercycle exergame for older adults with diabetes: an exploratory analysis. J Diabetes Sci Technol 2012;6:849-857. [ Links ]
14. Fritz T, Caidahl K, Krook A, Lundström P, Mashili F, Osler M, Szekeres FL, Ostenson CG, Wandell P, Zierath JR. Effects of Nordic walking on cardiovascular risk factors in overweight individuals with type 2 diabetes, impaired or normal glucose tolerance. Diabetes Metab Res Rev 2013;29:25-32. [ Links ]
15. Kim MY, Suh S, Jin SM, Kim SW, Bae JC, Hur KY, Kim SH, Cho YY, Lee MS, Lee MK, Kim KW, Kim JH. Education as prescription for patients with type 2 diabetes mellitus: compliance and efficacy in clinical practice. Diabetes Metab J 2012;36:452-459. [ Links ]
16. Duprez V, De Pover M, De Spiegelaere M, Beeckman D. The development and psychometrical evaluation of a set of instruments to evaluate the effectiveness of diabetes patient education. J Clin Nurs 2014;23:429- 439. [ Links ]
17. Gimenes HT, Zanetti ML, Haas VJ. Factors related to patient adherence to antidiabetic drug therapy. Rev Latino-am Enfermagem 2009;17:46-51. [ Links ]
18. Hartz A, Kent S, James P, Xu Y, Kelly M, Daly J. Factors that influence improvement for patients with poorly controlled type 2 diabetes. Diabetes Res Clin Pract 2006;74:227-232. [ Links ]
19. Cohen HW, Shmukler C, Ullman R, Rivera CM, Walker EA. Original Article: Education and psychological aspects measurements of medication adherence in diabetic patients with poorly controlled HbA1c. Diabet Med 2010;27:210-216. [ Links ]
20. Schectman JM, Nadkarni MM, Voss JD. The association between diabetes metabolic control and drug adherence in an indigent population. Diabetes Care 2002;25:1015- 1021. [ Links ]
21. Daroquì Agustì MP, Castells Molina S, Hernandez Pérez M. Cumplimiento terapéutico en: Farmacología en enfermería. 2ª ed. Elsevier, España 2007;569-577. [ Links ]
22. Amariles Muñoz P. El medicamento compendio básico para su utilización correcta. Impresos Ltda. Medellín, Colombia 2002; Pág.39-44. [ Links ]
23. Ortiz M, Ortiz E. Psicología de la salud: Una clave para comprender el fenómeno de la adherencia terapéutica. Rev Méd Chile 2007;135:647-652. [ Links ]
24. Bonafont X, Costa J. Adherencia al tratamiento farmacológico Butlletí dinformació terapéutica 2004;16:9-14. [ Links ]
25. Peralta M, Carbajal P. Adherencia al tratamiento. Rev Centro Dermatológico Pascua 2008;17:84-88. [ Links ]
26. Kyngás H. Compliance of adolescents with diabetes. Int Pediatr Nurs 2000;15:260-267. [ Links ]
27. Márquez E, de la Figuera M, Roig L, Naval J. Compliance with hypertension therapy in Spain, according to the views of family doctors. Complex project. Aten Primaria 2007;39:417-423. [ Links ]
28. García Pérez AM, Leiva Fernández F, Martos Crespo F, García Ruiz AJ, Prados Torres D, Sánchez de la Cuesta y Alarcón F. ¿Cómo diagnosticar el cumplimiento terapéutico en atención primaria? Med Fam (And) 2000;1:13-19. [ Links ]
29. Batalla C, Blanquer A, Ciurana R, García M, Cases E, Pérez A. Cumplimiento de la prescripción farmacológica en pacientes hipertensos. Aten Primaria 1984;1:185- 191. [ Links ]
30. Morisky DE, Green LW, Levine DM. Concurrent and predictive validity of a self-reported measure of medication adherence. Med Care 1986;24:67-74. [ Links ]
31. Sackett DL, Haynes RB, Tugwell P, eds. Cumplimiento. En: Epidemiología clínica, una ciencia básica para la medicina clínica. Madrid; Díaz de Santos 1989. Pág.250-290. [ Links ]
32. Daroquì Agustì MP, Castells Molina S, Hernández Pérez M. Cumplimiento terapéutico en: Farmacología en enfermería. 2ª ed. Elsevier, España 2007.Pág. 569-577. [ Links ]
33. Goodman & Gilman. Insulina, hipoglicemiantes orales y farmacología del páncreas endocrino. En: Manual de Farmacologia y Terapéutica. Mc Graw Hill 2009. Pág.1041-1042. [ Links ]
34. Chiu CJ, Wray LA. Factors predicting glycemic control in middle-aged and older adults with type 2 diabetes. Prev Chronic Dis 2010;7:1-11. [ Links ]
35. Cramer JA. A systematic review of adherence with medications for diabetes. Diabetes Care 2004;27:1218- 1224. [ Links ]
36. Rubin RR. Adherence to pharmacologic therapy in patients with type 2 diabetes mellitus. Am J Med 2005;118:27S-34S. [ Links ]
37. Shams M, Barakat E. Measuring the rate of therapeutic adherence among outpatients with T2DM in Egypt. Saudi Pharm J 2010;18:225-232. [ Links ]
38. Trinacty CM, Adams AS, Soumerai SB, Zhang F, Meigs JB, Piette JD, Ross Degnan D. Racial differences in long-term adherence to oral antidiabetic drug therapy: a longitudinal cohort study. BMC Health Serv Res 2009;9:24. [ Links ]
39. Adams AS, Trinacty CM, Zhang F, Kleinman K, Grant RW, Meigs JB, Soumerai SB, Ross-Degnan D. Medication adherence and racial differences in A1C control. Diabetes Care 2008;31:916-921. [ Links ]
40. Babwah F, Baksh S, Blake L, Cupid-Thuesday J, Hosein I, Sookhai A, Ponn-King C, Hutchinson G. The role of gender in compliance and attendance at an outpatient clinic for type 2 diabetes mellitus in Trinidad. Rev Panam Salud Publica 2006;19:79-84. [ Links ]
41. Wens J, Vermeire E, Royen PV, Sabbe B, Denekens J. GPs perspectives of type 2 diabetes patients adherence to treatment: A qualitative analysis of barriers and solutions. BMC Fam Pract 2005;6:20. [ Links ]
42. Parchman ML, Zeber JE, Palmer RF. Participatory decision making, patient activation, medication adherence, and intermediate clinical outcomes in type 2 diabetes: A STARNet study. Ann Fam Med 2010;8:410- 417. [ Links ]
43. Schreier G, Eckmann H, Hayn D, Kreiner K, Kastner P, Lovell N. Web versus app: compliance of patients in a telehealth diabetes management programme using two different technologies. J Telemed Telecare 2012;18:476- 480. [ Links ]
44. Toobert DJ, Hampson SE, Glasgow RE. The summary of diabetes self-care activities measure: Results from 7 studies and a revised scale. Diabetes Care 2000;23:943- 950. [ Links ]
45. Abramczyk A. Results of specialized ambulatory diabetes care among diabetes patients at the level of primary health care--in the light of nationwide research. Adv Clin Exp Med 2012;21:63-68. [ Links ]
46. de Vries FM, Denig P, Pouwels KB, Postma MJ, Hak E. Primary prevention of major cardiovascular and cerebrovascular events with statins in diabetic patients: a meta-analysis. Drugs 2012;72:2365-2373. [ Links ]
47. Katerndahl D, Calmbach WL, Becho J. Effect of comorbid depression on outcomes in diabetes and its relationship to quality of care and patient adherence: a statewide primary care ambulatory research and resources consortium study. Prim Care Companion CNS Disord 2012;14: PCC.11m01269. [ Links ]
48. Tamir O, Wainstein J, Raz I, Shemer J, Heymann A. Quality of life and patient-perceived difficulties in the treatment of type 2 diabetes. Rev Diabet Stud 2012;9:46-54. [ Links ]
49. Hummel M. Self-monitoring of blood glucose: tool for successful diabetes therapy. MMW Fortschr Med 2012;154:65-68. [ Links ]
50. Harashima S, Fukushima T, Sasaki M, Nishi Y, Fujimoto S, Ogura M, Yamane S, Tanaka D, Harada N, Hamasaki A, Nagashima K, Nakahigashi Y, Seino Y, Inagaki N. Self-monitoring of blood glucose (SMBG) improves glycaemic control in oral hypoglycaemic agent (OHA)- treated type 2 diabetes (SMBG-OHA study). Diabetes Metab Res Rev 2013;29:77-84. [ Links ]
51. Egbunike V, Gerard S. The impact of point-of-care A1c testing on provider compliance and A1c levels in a primary setting. Diabetes Educ 2013;39:66-73. [ Links ]
52. Zidek W. Therapy control: is my patients medication up to date?. MMW Fortschr Med 2012;154:51-52. [ Links ]
53. Toledano C, Avila L, Garcia S, Gomez H. Determinantes de adherencia terapéutica y control metabólico en paciente ambulatorios con diabetes mellitus tipo 2. Revista Mexicana de Ciencias Farmacéuticas 2008;39:1-17. [ Links ]
54. Troncoso C, Delgado D, Rubilar C. Adherencia al tratamiento en pacientes con diabetes tipo 2. Rev Costarr Salud 2013;22:9-13. [ Links ]
55. Figueroa C. Factores asociados con la no adherencia al tratamiento de paciente diabéticos en un programa de control de riesgo cardiovascular de una empresa promotora de salud de Bucaramanga, Colombia 2010 Universidad Industrial de Santander 2011:1-128. Accesado en Agosto 2015. Disponible en: http://tangara.uis.edu.co/biblioweb/tesis/2011/142042.pdf. [ Links ]