Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Comunidad y Salud
versión impresa ISSN 1690-3293
Comunidad y Salud vol.13 no.1 Maracay jun. 2015
Papanicolaou y citología líquida en diagnóstico de cáncer de cérvix. Hospital Civil de Maracay. 2012.
Rosa Contreras H.1
1Corporación de Salud del Estado Táchira. Correspondencia: el_vinia1964@hotmail.com
RESUMEN
Con el objetivo de comparar la citología ginecológica de Base Líquida, con la citología convencional de Papanicolaou, en la detección de lesiones precancerosas y cancerosas de cuello uterino, se realizó un estudio de Tamizaje, en 144 pacientes aparentemente sanas que se presentaron a las consultas de ITS e Higiene del Adulto del Ambulatorio Efraín Abad, Maracay, durante el primer semestre de 2012, practicándoseles una encuesta y una muestra vaginal para cada prueba. Por Papanicolaou resultaron negativas 111 muestras y 33 insatisfactorias. De la citología líquida, 135 fueron negativas y detectados 9 casos (6,25%), de lesiones Intraepiteliales de Bajo Grado, cinco de ellas negativas con Papanicolaou y cuatro insatisfactorias. Los resultados refieren, la asociación de la promiscuidad sexual de la paciente y/o su pareja, sin protección como principal causa de cáncer de cérvix. El empleo de esta nueva técnica citológica, es un avance científico, que permitirá detectar todos los casos existentes, por su alta sensibilidad y especificidad en comparación con la de Papanicolaou, por lo tanto implementarla será una estrategia de promoción, prevención y atención en el programa nacional de cáncer de cuello uterino.
PALABRAS CLAVE: Citología Líquida, Papanicolaou, Cáncer de cérvix.
Papanicolaou and liquid in cytology cervical cancer diagnosis of Civil Hospital Maracay. 2012.
ABSTRACT
In order to compare the liquid-based gynecologic cytology with conventional cytology Pap in detecting precancerous lesions and cervical cancer, a study of screening in 144 apparently healthy patients who presented to queries STIs and Health outpatient adult Ephraim Abbot, Leeds, during the first half of 2012, a survey and practiced vaginal sample for each test. For Pap 111 samples were negative and 33 unsatisfactory. Of liquid-based cytology, 135 were negative and detected 9 cases (6.25%) of lowgrade intraepithelial lesions, including five negative and four unsatisfactory Pap. The results relate the association of sexual promiscuity of the patient and / or their partners, unprotected as the main cause of cervical cancer. Using this new technique cytological, is a scientific breakthrough that will identify all existing cases, by its high sensitivity and specificity compared with Pap therefore will implement a strategy of promotion, prevention and care program national cervical Cancer.
KEY WORDS: Liquid cytology, Pap, cervical cancer.
Recibido: Julio, 2014 Aprobado: Enero, 2015
INTRODUCCIÓN
La citología fue implementada como un procedimiento diagnóstico de la patología neoplásica del cuello uterino, llamada Papanicolaou, en honor de Georgios Papanicolaou, médico griego que fue pionero en citología y detección temprana de cáncer. Esta prueba citológica vaginal ha tenido una gran aceptación en la práctica médica debido principalmente a su reproductibilidad y bajo costo; sin embargo, presenta altos valores discordantes, con respecto a estudios correlativos con biopsia y colposcopia, aún en recientes estudios de tamizaje.1
En 1916, Papanicolaou y Stockard, analizaron los aspectos cito morfológicos del ciclo vaginal. En 1923 estudiaron el frotis vaginal en la mujer reconociendo por primera vez las células anormales del cáncer cervical. En 1943 publicaron una monografía sobre el cáncer cervicouterino en citología vaginal.2
La identificación precoz del cáncer de cérvix es de gran importancia, ya que es curable en estadios tempranos. Con la introducción del frotis de Papanicolaou como método de tamizaje en la detección del cáncer de cérvix, la incidencia y mortalidad disminuyeron significativamente a nivel mundial, particularmente para las mujeres de los países desarrollados; sin embargo, para los países en vías de desarrollo el cáncer de cérvix continúa como un importante problema de salud en la mujer. 3
En los últimos años se ha observado una mejor detección de la enfermedad, en varios países desarrollados, por la implantación de una nueva técnica, como lo es, la citología líquida, la cual es un método novedoso de preservación y manejo de las muestras citológicas, que puede sustituir al método tradicional. Al comparar la citología líquida con la citología convencional, diferentes estudios demuestran que la citología líquida permite diagnosticar entre 30% y 200% más casos de Lesiones Intraepiteliales de Bajo Grado y entre 25% a 103% más casos de carcinoma invasivo.4
La citología convencional presenta limitaciones debido a factores relacionados con extendido hemático, células inflamatorias y detritus celulares; situación que se ve reducida en la citología de base líquida, por el uso de un líquido fijador o preservante celular. Los métodos más empleados, con esta nueva técnica, son el ThinPrep y SurePath BD. En un estudio en el que se compararon ambos, se concluyó que especímenes procesados con SurePath BD no mostraron disminución de la celularidad cuando se le adicionaba moco, en contraste con ThinPrep que sí reveló pérdida de la celularidad. 5 En este trabajo de investigación, se combinaron la base de estos dos métodos como son la centrifugación y la filtración, para mejorar la calidad de la muestra.
En la citología en base líquida a diferencia de la convencional no se realiza el extendido en la fase inicial, sino se transfiere el material (muestra) al líquido fijador o preservante, que incrementa la detección citológica de lesiones escamosas intraepiteliales y reducen el número de extendidos insatisfactorios. De acuerdo con los resultados de una revisión sistemática realizada en la base de estudios publicados de 1991 a 2007 a través de Pub Med/EmBasey metanálisis, la prueba de oro para la verificación es la colposcopia y la biopsia; en estos estudios se comparó la sensibilidad en base líquida para Lesiones Intraepiteliales de Alto Grado ( LIEA), Lesiones Intraepiteliales de Bajo Grado ( LIEB) y Células Atípicas de significado no determinado (ASCUS), y se encontró 57,1%; 79,1% y 90,4% respectivamente, con respecto a la convencional, con 55,2%; 75,6% y 88,2%, sin diferencias estadísticas en sensibilidad y especificidad para neoplasias cervicales grado 2, entre la técnica convencional y la base líquida.6
La OMS, estima que más de un millón de mujeres mueren por cáncer de cérvix el mundo, porque no son diagnosticadas o no tienen acceso al tratamiento, y 80% de las muertes por esta causa ocurre en los países subdesarrollados; al analizar esta declaración podría inferir que la principal causa de no hacer un diagnóstico presuntivo certero es la mala calidad de la citología de Papanicolaou.7
En Venezuela estudios realizados entre 2002- 2004, Leslie y colaboradores reportaron que la citología de Papanicolaou presenta una sensibilidad de 33,12% y especificidad 71,42%.8
Más tarde entre los años 2008-2009 Núñez Troconis y colaboradores en Maracaibo, estado Zulia, encontraron que entre las causas más frecuentes de citologías insatisfactorias, por el método convencional, estaba la abundancia de leucocitos (21,5%) y la presencia de abundantes hematíes (18,1%).9
Uzcategui y colaboradores en el año 2012, evaluaron la citología y la colposcopia como métodos diagnósticos de patología vaginal, encontrando que la sensibilidad y especificidad de la citología de Papanicolaou para lesiones neoplásicas intraepiteliales no fue satisfactoria (0%).10
El cáncer cervical-uterino es la tercera causa de muerte por neoplasias, de acuerdo con información publicada en Venezuela, en el Anuario de Mortalidad (2009) del Ministerio del Poder Popular para la Salud. Asimismo, según el Instituto Nacional de Estadística en la década 1995 a 2004, se reportó un descenso de las tasas de mortalidad por cáncer de cuello uterino en todo el país de 16,94 a 14,27 por 100.000 habitantes respectivamente. En el Estado Aragua en este mismo período se observó una reducción de la tasa de mortalidad de 20,17 a 11,01 por 100.000 habitantes. 11
Esta patología, el cáncer cervical uterino, afecta con mayor frecuencia al grupo de edad entre 25 y 64 años, especialmente la población más deprimida en lo sociocultural y económicamente, presentando una alta morbi-mortalidad, aún cuando esta afección puede prevenirse precozmente o tratarse oportunamente lográndose una tasa de curación cercana al ciento por ciento,12 ya que existe un espectro heterogéneo de lesiones epiteliales pre invasivas como antecesoras del carcinoma cervical invasor, por ello, la identificación de factores relevantes de riesgo y la detección y manejo de las lesiones de pre-neoplasias iniciales del cérvix son pilares importantes en la prevención.12
Se han encontrado otros factores asociados a la evolución de las lesiones intraepiteliales al cáncer de cuello uterino, como son: el estilo de vida de la paciente y/o su pareja, la herencia, el estado hormonal y la baja cobertura de servicios de salud.13
En este estudio se comparó la Citología Líquida con la técnica convencional de Papanicolaou, en pacientes aparentemente sanas que se presentaron a las consultas de Infecciones de Transmisión Sexual (ITS), Higiene del Adulto en el Ambulatoria Efrain Abad, del Hospital Civil, Maracay, aplicando esta nueva técnica de pesquisa de cáncer de cuello uterino que teoricamente es más sensible y por lo tanto, podría detectar precozmente esta patología lo que contribuiría a mejorar el pronóstico de las pacientes.
MATERIALES Y MÉTODOS
Se realizo un estudio de Tamizaje con 144 pacientes aparentemente sanas, que se presentaron en las consultas durante el primer semestre del año 2012 y que cumplieron con criterios de inclusión (edad de 25 a 64 años, que tenga o haya tenido vida sexual activa, citología anterior normal o no haberse realizado citologías).
Para el desarrollo del estudio, se diseñó un instrumento tipo encuesta para recolectar información de variables relacionadas con factores individuales (edad, menarquía, gestas, partos, cesáreas, abortos, legrado, ocupación, antecedentes de infecciones de transmisión sexual), factores conductuales (edad de primeras relaciones sexuales, frecuencia de relaciones sexuales, número de parejas, preferencia sexual, uso y métodos anticonceptivos.
Se llenó el formato de citología que consta de cuatro secciones: Identificación, Antecedentes, Lectura e Informe citológico. La aplicación de la encuesta se acompañó de un consentimiento informado en el cual se hacía referencia a la finalidad del estudio, el procedimiento y práctica de la muestra, el bajo riesgo a su exposición y la participación de entrega del resultado y la orientación pertinente. El procedimiento, consistió en solicitar a la paciente a colocarse en posición ginecológica en una camilla y mediante la introducción de un espéculo desechable por vía vaginal, con una espátula de Ayre se tomó la muestra de exocervix, la cual se extendió en una lámina portaobjeto, para el exámen de Papanicolaou. La misma espátula se introdujo en un frasco que contenía líquido preservante (formol al 10%) se giró, en sentido contrario a las agujas del reloj para la muestra de citología líquida y luego se desechó. Con un cepillo (cervi-Brush) se tomó la muestra de endocervix, se realizó un extendido en la misma lámina y se fijó de inmediato con citocell para la citología convencional. A ese cepillo se le dieron 3 vueltas en sentido contrario a las agujas del reloj en el líquido y se desprendió la cabeza del cepillo, la cual se dejó dentro del frasco.
Las láminas para la citología de Papanicolaou, fueron identificadas con un código secreto, desconocido por el observador (anatomopatólogo). Se procedió a desparafinar la muestra introduciendo el cestillo con las láminas en las tres cubetas con xilol durante 1 minuto cada una. Se rehidrato la muestra introduciendo el cestillo en las cubetas con alcohol de 100°. Se introdujo el cestillo en la cubeta con hematoxilina (15 minutos), seguidamente se eliminó el exceso de tinción con agua corriente. Se coloco el cestillo en la cubeta con eosina y se eliminó el exceso con agua corriente. Se introdujo el cestillo en las cubetas de deshidratación, durante 5 minutos en cada una, se aclaró con xilol durante 5 minutos en cada una de las tres cubetas y se le colocó un cubreobjetos encima, quedando listo para su observación al microscopio.
Con la citología líquida, primeramente se extrajeron con pinzas estériles los cabezales de los cepillos de cervi-Brus y se desecharon .Se vació el contenido de cada frasco en un tubo de ensayo para cada muestra y se colocaron en la centrifuga. Una vez colocados todos los tubos se cerró y se les dio un tiempo de cinco minutos a 1.500 RPM.
La centrifuga se abrió cuando se detuvo por completo. Se sacaron los tubos de ensayo, se eliminó el sobrenadante dejando el sedimento. Se procedió de la siguiente forma: Se tomaron los soportes para los portaobjetos se colocó una porta encima (identificada con un código secreto), un filtro que lleva un agujero en el centro, una especie de embudo y un anillo que se gira para sujetar los demás. Con una pipeta automática se depositó una gota del sedimento en el portaobjeto a través del embudo mencionado antes. Este soporte con el portaobjeto, el filtro y la gota de sedimento se colocaron en un envase cerrado que se pone en el cytospin y se le dieron 5 minutos de tiempo a 1.500 revoluciones por minuto. Al terminar la centrifugación se sacaron y desmontaron los soportes de los envases en los que se quitó el filtro y se fijó con citocell. Seguidamente se tiñó cada portaobjeto con la técnica convencional, con hematoxilina-eosina anteriormente descrita para la citología de Papanicolaou y se cubrio igualmente con cubreobjetos; quedando lista para la observación al microscopio.
Las citologías de Papanicolaou y líquidas fueron observadas por el anatomopatólogo en el Hospital del Seguro Social de La Ovallera, de manera anónima, quien dio los resultados según la clasificación Internacional de Bethesda.
Una vez concluido el estudio se elaboró una base de datos con el programa Excel y se sometieron al autofiltro del programa para relacionar las variables como posibles factores de riesgo para desarrollar cáncer de cuello uterino. Los resultados fueron presentados en frecuencias absolutas y relativas; se calculó un indice de Kappa y Cohen y se usó el programa EpiInfo 6-04, en búsqueda de asociaciones.
RESULTADOS
Entre las edades del grupo estudiado, la mayor frecuencia osciló entre 25 y 34 años (Tabla 1); la ocupación más frecuente fue "Oficios del Hogar", con 83 pacientes (57,6%). Entre las demás ocupaciones, se encuentran: economía formal (20,9%), economía informal (9,8%), estudiante (6,9%) y trabajadora sexual (4,86%), y con realación al estado civil 58,3% reportó estar casada. (Tabla 2)
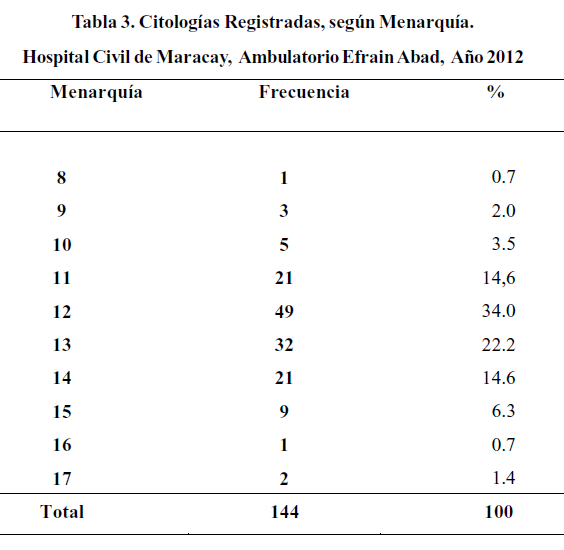
De las 144 pacientes estudiadas, 123 presentaron su menarquía entre los 11 y 14 años de edad (85,4%). (Tabla 3).
La edad inicio de relaciones sexuales, fue muy variada, hubo una paciente que comenzó a los 11 años de edad y otra a los 42 años; sin embargo la mayor proporción fue a los 18 años (20,8%)
En relación a la frecuencia de las relaciones sexuales, se tomó en cuenta el número de días que las pacientes declararon tener coitos, durante una semana; al respecto, se observó que la mayoría de las consultantes tenían relación en un solo día a la semana.
La preferencia sexual preponderante fue la heterosexual (99,3%) y una paciente bisexual (0,7%). La data de partos, registró el antecedente de 106 pacientes (73,6%); presentaron el antecedente quirúrgico de cesárea segmentaria 48 pacientes (33.3%); treinta y ocho pacientes refirieron Abortos (26,4%), de ellas, 20 pacientes con uno solo aborto (55,26%) y 17 (44,72%), con dos y más abortos. Igualmente, tenían el antecedente de legrado uterino 35 pacientes (24,3%), con un solo 20 (57,14%) y con dos o más legrados 15 pacientes (42.83%).
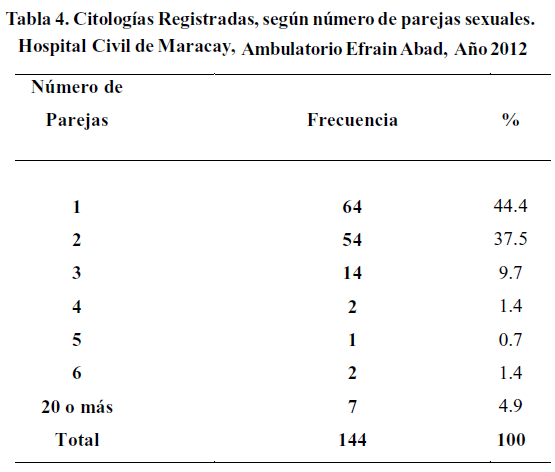
En cuanto al número de parejas que habían tenido en el transcurso de su vida, incluyendo, las parejas eventuales, se observó que 80 (55,5%) de ellas declararon dos y más parejas sexuales. Las pacientes con más de veinte parejas eran trabajadoras sexuales. (Tabla 4)
Con respecto al antecedente de infecciones de transmisión sexual, sólo fueron reportados diez casos (6,9%), los cuales fueron tratados; sin embargo, aquí no se incluyeron las infecciones por virus papiloma humano
De las 144 pacientes estudiadas, siete nunca se habían realizado una citología (4,86%) y 137 tenían un resultado de citología normal (93,13%). De ellas 110 tenían 3 y menos años de haberse realizado la citología (80,18%) y 27 tenían más de 3 años de no realizarse la citología ginecológica (19,62%).
Al comparar los resultados obtenidos entre la citología líquida y la técnica convencional de Papanicolaou, se encontró que nueve (9) pacientes presentaron resultados positivos con lesiones precancerosas (LIE BG) mediante la técnica de citología líquida, mientras que por Papanicolaou, 111 (177,08%), resultaron negativas y 33 (22,91%), fueron insatisfactorias.(Tabla 5)
De la citología líquida, 135 dieron resultados negativos, lo cual significa que por éste método 93,75% de las pacientes no presentaron lesiones en el cuello de útero y 9 pacientes (6,25%), presentaron lesiones precancerosas (LIE BG). Con la citología liquida no hubo ninguna muestra insatisfactoria, se leyeron la totalidad de las muestras.
De las nueve lesiones Intraepiteliales de Bajo Grado detectadas por la citología líquida, 66,6% correspondieron al grupo etario de 25-34 años. En los demás grupos etarios se registró, sólo un caso en cada uno (11,1%).
Cinco pacientes en condición de concubinas, desarrollaron las Lesiones Intraepiteliales de Bajo Grado (55,5%) y en los cuatro casos restantes el estado civil fue casada.
De los casos: 55,5% eran amas de casa, 22,2% de la economía informal y 11,1% de la economía formal, al igual que 11,1% estudiantes.
Se encontro tres (3) casos en los cuales la menarquia había ocurrido a los 12 años (33,3%). Entre los demás casos, dos de las pacientes se desarrollaron a los 11 años (22,2%), dos a los 14 años (22,2%), uno a los 13 años (11,1%) y otro a los 16 años 11,1%).
Las lesiones precancerosas predominaron en las pacientes que iniciaron sus relaciones sexuales a los 18 años de edad (33,3%), seguido de 19 años (22,2%) y los 4 casos restante las edades fueron de 15, 18, 24 y 42 años (11.1% cada uno).
Entre los casos, la frecuencia de relaciones sexuales de las pacientes, presentaba de una a cuatro relaciones por semana. Se reflejó promiscuidad, ya que los casos con más de una pareja sexual representaron (55,5%) y con una sola pareja (44,4%). En la entrevista realizada se concluyó que las pacientes con lesiones (LIEBG) que tenían solo una pareja sexual, sus compañeros sexuales habían tenido más parejas sin protección.
De los casos con lesiones precancerosas, sólo una paciente presentó otra infección de transmisión sexual (11,1%). Todos los casos (100%) tenían lesiones sugestivas de virus papiloma humano en la citología.
En cuanto al uso de métodos anticonceptivos, de los nueve casos, una (11,1%) tomó anticonceptivos orales, otra uso dispositivos intrauterinos (11,1%) y otra le habían realizado una esterilización quirúrgica (11,1%); las otras seis pacientes que presentaron las lesiones precancerosas no usaban ningún método anticonceptivo (66,6%). De los casos, siete pacientes presentaron partos (77,7%), y 2 casos nunca parieron (22,2%).
DISCUSIÓN
Para la detección del cáncer de cérvix y sus lesiones precursoras, la Citología Líquida, es la prueba de tamizaje con más sensibilidad y especificidad en comparación con la Citología de Papanicolaou.14 En este estudio, la identificación de 9 pacientes (6,25%) con lesiones precancerosas (LIEBG) mediante la técnica de citología líquida, es comparable en mayor o menor proporción, con algunos resultados reportados en distintas partes del mundo.
En este estudio, la identificación de 9 pacientes (6,25%) con lesiones precancerosas (LIEBG) mediante la técnica de citología líquida, es comparable en mayor o menor proporción, con algunos resultados reportados en distintas partes del mundo.
Cheung y colaboradores,15 presentaron un estudio comparativo entre PAP convencional y tecnificado de base líquida con datos de 191.581 PAP convencionales realizados entre el 1 de marzo de 1998 y el 28 de febrero de 2000, y 190.667 PAP de base líquida (ThinPrep), realizados entre 1 de marzo de 2000 y el 28 de febrero de 2002. Con PAP de base líquida los resultados insatisfactorios, se redujeron de 0,48% (convencional) a 0,32% (base líquida). Los considerados subóptimos (artefacto, muestra escasa, problemas de fijación, sangre, muestras inadecuadas) se redujeron de 19,1% (convencional) a 12,9% (base líquida). La detección de carcinoma de células escamosas, adenocarcinoma y neoplasias intraepiteliales de alto grado, no cambiaron significativamente en el grupo de base líquida. Sin embargo, aumentó la detección de células escamosas atípicas de significado indeterminado (ASCUS) (3,19% v/s 3,74%), la determinación de células glandulares atípicas de significado indeterminado (ASGUS) (0,07 % v/s 0,09%), los NIE de bajo grado (1,01% v/s 1,67%), y la detección de Actinomices (0,52% v/s 1,07%) (Proporción similar de usuarias de DIU). Es el trabajo de mayor casuística en citología de base líquida; al analizar la conclusión de los autores, hay que tener presente que muchas de las diferencias no fueron significativas y bajo los resultados globales, los costos de implementación versus los beneficios de la técnica.
La prevención exitosa del cáncer del cuello uterino, depende de un detallado conocimiento de su epidemiología, incluyendo factores etiológicos y sociales, como lo son, el virus papiloma humano (VPH) y el estilo de vida de la paciente o de su pareja. El ciento por ciento de este cáncer es causado por VPH de alto riesgo, el cual es transmitido por relaciones sexuales sin protección.16
La Agency for Health Care Policy and Research publicó un meta-análisis de 84 estudios clínicos, que refleja una capacidad diagnóstica de la citología convencional con especificidad de 98% y sensibilidad de 51%.16 Este valor es alto en comparación a los resultados de nuestro estudio, ya que la citología de Papanicolaou mostró una sensibilidad de cero, porque en los 9 casos detectados por la citología líquida, cinco fueron negativos (55,5% de falsos negativos) y cuatro insatisfactorios (44,4%) para la convencional. La especificidad obtenida con la convencional fue de 78,5%, o sea, 20% más bajo que en nuestro estudio. Weintraub y Morabia,17 en un estudio prospectivo donde compararon los resultados de la citología liquida con los obtenidos con el frotis citológico normal en mujeres de una comunidad, que estaban siendo examinadas para cáncer de cuello de útero durante 1995 a 1997 por médicos en práctica privada, observaron que en la citología líquida se produjo un aumento significativo en la proporción de resultados "satisfactorio" (91,9%) versus 72,2% de la convencional, este resultado es similar al obtenido en el Hospital Civil de Maracay, en el que la citología liquida presentó 100% de muestras satisfactorias y 77,1% en la de Papanicolaou.17
Resultados similares descritos en el Acta citológica de 1991 por Kristensen y colaboradores reportan proporciones de falsos negativos para cáncer invasor y para neoplasias intraepiteliales, que varían entre 0% y 70% con la citología de Papanicolaou.18
Davey y colaboradoress (1993)19 y Naryshkin20 publicaron estudios de análisis retrospectivos de cáncer cérvico uterino y en ellos reportan entre 5 y 15% de citologías de Papanicolaou con falsos negativos, que correspondían a ASCUS y LIE de alto y bajo grado. Estos porcentajes son bajo comparándolo con los resultados obtenidos en nuestro estudio.
Esto demuestra que una de las principales limitaciones de la técnica de Papanicolaou, es debido a la presencia de muestras no valorables o poco significativas (insatisfactorias), estimándose que dos tercios se deben a errores en la toma de muestra.
En Costa Rica, Hutchinson y colaboradores21 demostraron que las limitaciones de la citología tradicional, más que a error humano o de los laboratorios, se debían a otros factores propios del procedimiento mismo.
Otro estudio realizado con el fin de detectar cáncer cervical en la provincia de Shanxi, China fue comparar la sensibilidad y especificidad de un nuevo método para detectar virus papiloma humano (VPH), con muestreo directo y citología cervical en base liquida, encontrando 100% de resultados similares de la citología liquida con el nuevo método basado en ADN.22 Según la nomenclatura de las lesiones cervicales en la versión 2001 de Bethesda, ya hay atipias celulares sugestivas del VPH (coilocitos) desde las lesiones intraepiteliales de bajo grado.23
Estudios de metanálisis publicados por Fahey24 y Boyko14 mostraron para la prueba de Papanicolaou una sensibilidad menor a 50% en la detección de cáncer cervical; esto fue corroborado más tarde por la Agency for Health Care Policy and Research.16
La citología líquida es mejor en la detección de precursores del cáncer cervical, como lo demuestran trabajos realizados como el de Corkill,25 cuyo objetivo fue evaluar el rendimiento en la detección de lesiones intraepiteliales tanto en la citología liquida como en la convencional en 1583 pacientes obteniendo 5,6% a favor de la primera en contraposición a 2,7% de la de Papanicolaou. Igualmente Wibur26 realizó el mismo estudio con 286 pacientes encontrando 9,1 % de lesiones con la liquida y sólo 4,2% con la tradicional.
En un estudio prospectivo realizado en Australia por Davey y colaboradores (2007),27 comparando ambas citologías se concluyó, que la citología liquida presentó 1,8% de muestras insatisfactorias versus 3,1% en las de Papanicolaou, y la liquida registró un OR=1,08 con un p valor=0,0018, para las lesiones intraepiteliales en general; demostrando que muchas de las lesiones encontradas , tanto de bajo grado como de alto grado no fueron detectadas con la citología convencional, siendo muy discordantes los resultados.
Se concluye que la falta de hallazgos de lesiones intraepiteliales con la citología convencional, señala la importancia del empleo de la citología de base liquida en forma masiva para el despistaje de cáncer de cérvix en la población, por su gran aceptación en la práctica diagnóstica debido principalmente a su precisión.
El empleo de esta nueva técnica citológica, es un avance científico, que permitirá detectar todos los casos existentes, por lo tanto implementarla será una estrategia de promoción, prevención y atención en el programa nacional de cáncer de cuello uterino.
La citología convencional representa sólo una pequeña submuestra del material celular recogido y no es representativa de la totalidad, (aproximadamente 20% del total de células recogidas) con el consiguiente riesgo de que las células con anomalías representativas de alguna lesión sean desechadas y no transferidas al portaobjetos. Consecuentemente, estos frotis pueden ser considerados adecuados para su valoración y no mostrar las células representativas para el diagnóstico. Con la citología líquida se transfieren el ciento por ciento de las células en el vial y la fijación es inmediata.
La citología Líquida ginecológica mejora la calidad e interpretación de las láminas, reduciendo así el número de falsos negativos y muestras inadecuadas, debidas a defectos de fijación y el enmascaramiento de la celularidad por el exceso de sangre, moco, células inflamatorias u otro artefacto.
Por otra parte, tener el material citológico disponible, en el líquido preservante, permite aplicar al mismo, técnicas complementarias como es la determinación y tipaje del VPH, sin tener que citar de nuevo a la paciente.
A nivel institucional la prueba es de ejecución rápida, segura, sencilla, inocua, confiable, de bajo costo y por lo tanto, se constituiría en punta de lanza, para el programa de pesquisa de cáncer de cuello uterino. También la paciente obtiene considerables beneficios, pues con esta nueva técnica, se garantiza un mínimo nivel invasivo y un máximo bienestar, al disminuir la ansiedad y el estrés emocional, que conlleva la incertidumbre de un diagnóstico ambiguo, la repetición de estudios citológicos, la realización de intervenciones más invasivas o del impacto emocional que supone la pérdida de un familiar por una enfermedad que actualmente gracias a los avances tecnológicos, en materia de diagnóstico, prevención y tratamiento se puede evitar.
La tabla de contingencia muestra los resultados de las pruebas para citología líquida y Papanicolaou en 144 pacientes, la prueba de concordancia k de Cohen mostró que no existe concordancia significativa entre ambas pruebas (p=0,2109), asimismo el valor del coeficiente k=0,0485 y el intervalo al 95% de confianza (-0,0248, 0,1218) indican que las pruebas son altamente discordantes, por lo que los resultados obtenidos en Papanicolaou pueden no coincidir e incluso contradecir a los obtenidos mediante la técnica de la citología líquida. Si adicionalmente eliminamos los resultados insatisfactorios para el Papanicolaou, encontramos que k=0 y que ambas pruebas son completamente discordantes.
Estos resultados indican que posiblemente las pruebas estén midiendo parámetros distintos o apunten hacia objetivos diferentes, por lo cual es necesario contrastar ambas pruebas contra una prueba de oro (biopsia-colposcopia) para verificar cuál de ellas hace mejor estimación de la presencia de cáncer de cérvix.
Se constató que la promiscuidad sin protección es factor de riesgo importante en la génesis de esta patología; ya queen la entrevista realizada se concluyó que las pacientes con lesiones que tenían solo una pareja sexual, sus compañeros sexuales habían tenido más parejas sin protección.
AGRADECIMIENTO
Se Agradece al Dr. Miguel Guevara, anatomopatólogo del Instituto Venezolano del Seguro Social, por su colaboración en la lectura de las citologías y su dirección y asesoría en la técnica de tinción y procesamiento de las muestras citológicas y en especial al Dr. José Luis Cáceres, de la Facultad de Ciencias de la Salud Sede Aragua, Universidad de Carabobo por su orientación metodológica y apoyo en todo el trabajo de investigación.
REFERENCIAS BIBLIOGRÁFICAS
1. Ricci A, Perucca E, Koljamin J, Baeriswyl J. Citologia de base liquida: Revisión de la historia y los estudios al respecto. Rev. Chil. Obstet. Ginecol. 2004; 69(3):256- 262. [ Links ]
2. Campo, P, Puerto, M. (2011). Comparación entre las técnicas de citología compartida: convencional vs. Base líquida. Repertorio de Medicina y Cirugía. Vol. 20 (4): 240-244 [ Links ]
3. Sánchez M, Vargas R, Muñoz. Incidencia y mortalidad del cáncer en Costa Rica 1997. San José: Ministerio de Salud, 2002. pp. 27. [ Links ]
4. Alameda F, Fusté P, Albert S, Romero E, Gimferrer E, Soler I, et al. Citología en medio líquido. Un año de experiencia. Published in Prog. Obstet. Ginecol. 2007; 50(4):197-202 [ Links ]
5. Kenyon S, Sweeney BJ, Happel J, Marchilli GE, Weinstein B, Schneider D. Comparasion of BD Surepath and Thin Pred pap systems in the processing of mucus rich specimens. Cancer Cytopathol. 2010 Oct 25; 118(5): 244-9. [ Links ]
6. Arbyn M, Bergeron C, Klinkhamer P, Martin-Hirsch P, Siebers AG, Bulten J. Liquid compared with conventional cervical cytology. Obstet. Gynecol. 2008; 111(1):167-77. [ Links ]
7. Organización Mundial de la Salud. (OMS), 2007. Natural history of cervical cancer: Event infrequent screening of older women save lives. Cervical cancer prevention fact sheet. Program for appropriate technology in health (PATH); Nov. 2007. Disponble: http://www.path.org [ Links ]
8. Leslie K, Paz Q. Eficacia de los métodos diagnósticos de rutina en la detección de lesiones pre malignas y malignas de cuello uterino. Hospital Angel Larralde Ene. 2002 -Dic. 2004. [ Links ]
9. Nuñez J, Romero R, Raggio L, González M, Aquino C. Citologias cervico-vaginales no satisfactorias en el Hospital Manuel Noriega Trigo de Maracaibo. Año 2013 n.1 vol. 73, pp 33-39 [ Links ]
10. Uzcategui Y, Tovar M, Lorenzo C, Gonzalez M. Patologia vaginal: Utilidad de la citología y la colposcopia como métodos diagnosticos.Rev. Obstet. Ginecol. Venez. vol.72 n.3 Caracas Sep. 2012. pp 161-170 [ Links ]
11. Suárez B, Koifman R, Gallego L, González L, Gafanaho S. Análisis de la mortalidad de cáncer de cuello uterino en Venezuela (1995-2007) I Jornada de Epidemiología del cáncer en Venezuela; Instituto de Altos Estudios Dr. Arnoldo Gabaldon; 2010; Maracay, Venezuela. [ Links ]
12. Shepherd J, Weston R, Peersman G, Napuli IZ. Intervenciones para la prevención del cáncer cervical mediante modificaciones de la conducta y estilos de vida sexual. Bibliotheca Cochrane, 2008. [ Links ]
13. Hunter M, Monk B, Tewari K,.Cervicalneoplasia in pregnancy screening and management of preinvasive disease. Oncology Division of Ginecologic Oncology University of California. February. 2008. [ Links ]
14. Boyko EJ. Meta-analysis of Pap test accuracy. Am J Epidemiol 1996; 143(4): 406-7. [ Links ]
15. Cheung AN, Szeto EF, Leung BS, Khoo US, Ng AW. Liquid based cytology and convencional cervical smears Cancer 2003; 99(6): 331-5. [ Links ]
16. Agency for Health Care Policy and Research: Evidence Report/Technology Assessment Nº 5. Evaluation of Cervical Cytology. 1999. Report Nº 99-E010. [ Links ]
17. Weintraub J, Morabia A. Efficacy of a liquid-based thin layer method for cervical cancer screening in a population with a low incidence of cervical cancer. Diagn Cyto18. [ Links ]
18. Joseph MG, Cragg F, Wright VC, Kontozoglou TE, Downing P, Marks FR. Cytohistologycal correlates in a colposcopic clinic: A 1 year prospective study. DiagnCytopathol 1991; 7(5): 477-81. [ Links ]
19. Kristensen G, Skyggebjerg K, Holund B, Holm K, Hansen MK. Análisis of cervical smears obtained within three years of the diagnosis of invasive cervical cancer. Acta Cytol 1991(1); 35:47. [ Links ]
20. Davey D, Nielsen M, Frable W, Rosen stock W, Lowell D, Kraemer B. Improving accuracy in gynecologic cytology: results of the College of American Pathologists interlaboratory comparison program in cervico vaginal cytology. Arch Pathol Lab Med 1993; 117: 1193-8. [ Links ]
21. Naryshkin S. The false negative fraction for Papanicolaou smears: how often are "abnormal" smears not detected by "Standard screening cytologist" Arch Pathol Lab Med 1997; 121: 270-2. [ Links ]
22. Hutchinson M, Zahniser D, Sherman M, Herrero R, Alfaro M, Bratti M, et al. Utility of liquid-based cytology for cervical carcinoma screening: results of a population-based study conducted in a region of Costa Rica with a high incidence of cervical carcinoma. Cáncer 1999; 87(2): 48. [ Links ]
23. Belinson J, Qiao Y, Pretorius R, Zhang WH, Elson P, Li L. Estudio de detección de Cáncer Cervical provincia Shanxi: Un ensayo comparativo transversal de varias técnicas para detectar neoplasia cervical. Depart. Gynecologic Oncology, 2002; 2:355. [ Links ]
24. Salomon D, Davey D, Kurman R, Moriaty A. The 2001 Bethesda System JAMA, 287:2114, 2002. [ Links ]
25. Fahey M, Irwig L, Macaskill P. Meta-analysis of Pap test accuracy. Am. J. Epidemiol. 1995; 141(7): 680-9. [ Links ]
26. Corkill M, Knapp D, Hutchinson M. Improved accuracy for cervical cytology with the ThinPrep method and the endocervical brush spatula collection procedure. J Lower Fem. Gen. Tract. 1998; 167: 466-69. [ Links ]
27. Wilbur D, Facik M, Rutkowski M, Mulford D, Atkison K. Clinical trials of the CytoRich specimenpreparation device for cervical cytology. Preliminary results. Acta Cytol 1997; 41(1): 24-9. [ Links ]
28. Davey I, Assuncao J, Irwig L, Mascas K, Chan S, Richard et al. Precision de la lectura de la citología liquida en comparación con la citología convencional. Estudio prospectivo. Australia, 2007. [ Links ]