Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.13 no.3 Mérida oct. 2015
Resistencia a la parathormona como causa infrecuente de hipocalcemia de inicio tardío en pacientes pediátricos. Reporte de un caso.
Seilee Hung Huang, Yajaira Briceño, Mary Carmen Barrios, Rebeca Silvestre, Mariela Paoli.
Servicio de Endocrinología. Instituto Autónomo Hospital Universitario de Los Andes (IAHULA), Mérida, Venezuela.
Dirigir correspondencia a: Seilee Hung Huang Email: seileehung@hotmail.com
RESUMEN
Objetivo: Presentar caso de niño con resistencia a la parathormona (PTH) como causa infrecuente de hipocalcemia.
Caso Clínico: Preescolar masculino de 5 años de edad, cuya madre refiere inicio de sintomatología desde los tres años, caracterizada por calambres musculares en miembros superiores e inferiores frecuentes que ceden espontáneamente. Desde hace dos días refiere aumento de intensidad de síntomas, acompañados de flexión bilateral de los cuatro miembros, con dificultad para la marcha, por lo que se ingresa. Tuvo diagnóstico de hipotiroidismo subclínico a los 3 años, recibe Levotiroxina 25 μg diariamente. No antecedentes de fracturas. Examen físico: fenotipo normal, peso: 25 kg (pc>97) talla: 112 cm (pc 50-75) IMC: 20 kg/m2 (pc>97): FC: 90 lpm, FR: 20 rpm. Buenas condiciones generales. Como dato positivo presenta miembros con contracción carpo-pedal y flexión de miembros inferiores, Chvostek y Trosseau +, neurológico consiente, hipertónico. Paraclínicos: calcio: 7 mg/dL, fósforo 7,2 mmol/L, PTH: 1085 pg/mL (VN: 10-67 pg/mL), albumina: 4,5 g/dL, creatinina: 0,37 mg/dL, fosfatasa alcalina: 370 mg/dL, T4L: 1,4 ng/dL, TSH: 1,22 mU/L. Se realiza el diagnóstico de Pseudohipoparatiroidismo. Se inicia tratamiento con gluconato de calcio endovenoso hasta corrección de síntomas, luego calcio y calcitriol oral con mejoría. A los 14 años de edad (nueve años posterior al diagnóstico) es revalorado: fenotipo, peso y talla normales, Chvostek y Trousseau negativos, masa ósea conservada y ultrasonido de tiroides y paratiroides sin alteraciones.
Conclusión: La resistencia a la PTH representa una causa infrecuente de hipocalcemia en la edad pediátrica. El diagnóstico es clínico y paraclínico, manifestado por hipocalcemia e hiperfosfatemia con PTH elevada; el tratamiento consiste en la administración de calcio y vitamina D, para mantener los niveles de calcio y fósforo sérico en la normalidad y disminuir los niveles de PTH sérico.
Palabras claves: Resistencia a la Parathormona, Pseudohipoparatiroidismo, Hipocalcemia.
Parathyroid hormone resistance as a rare cause of late-onset hypocalcemia in pediatric patients. Case report.
ABSTRACT
Objective: To present clinical case of a boy with resistance to parathyroid hormone (PTH) as a rare cause of hypocalcemia.
Case Study: Preschool 5 years old, whose mother refers onset of symptoms from the three years old characterized by frequent muscle cramps in upper and lower limbs that resolve spontaneously. Two days earlier presented accentuation of the symptoms, accompanied by bilateral flexion of the four members, with difficulty walking, so he is admitted. Diagnosis of subclinical hypothyroidism was done at 3 years old, in treatment with levothyroxine 25 μg daily. No history of fractures. Physical examination: normal phenotype, weight: 25 kg (pc> 97) height: 112 cm (pc50-75), BMI 20 kg/m2 (pc> 97): FC: 90 lpm, FR: 20 rpm. Good general conditions. As positive findings shows members with carpal-pedal contraction, and bending of the lower limbs, Trousseau and Chvostek+, neurological conscious, hypertonic. Paraclinical: calcium: 7 mg/dL, phosphorus 7.2 mmol/L, PTH: 1085 pg/mL (NV: 10-67 pg/mL), albumin: 4.5 g/dL, creatinine: 0.37 mg/dL, alkaline phosphatase: 370 mg/dL, FT4: 1.4 ng/dL, TSH: 1.22 mU/L. Pseudohypoparathyroidism diagnosing is performed. Treatment with intravenous calcium gluconate to correct symptoms was initiated followed with oral calcium and calcitriol, improvement is observed. At 14 years of age (nine years after diagnosis) is reassessed: phenotype, weight and height are normal, Chvostek and Trousseau negative, bone mass preserved and thyroid and parathyroid ultrasound unchanged.
Conclusion: The resistance to PTH represents a rare cause of hypocalcemia in children. The diagnosis is clinical and paraclinical demonstrating hypocalcemia and hyperphosphatemia with elevated PTH. Treatment is calcium and vitamin D to maintain normal levels of serum calcium and phosphorus and decrease serum PTH levels.
Key words: Resistance to Parathormone, Pseudohypoparathyroidism, hypocalcemia.
Articulo recibido en: Abril 2015 Aceptado para publicación en: Junio 2015
INTRODUCCIÓN
La hipocalcemia es una patología prevalente en la edad neonatal, con asociación habitual en recién nacidos con muy bajo peso al nacer, prematuridad, hijos de madres diabéticas, entre otras. Sin embargo es poco frecuente la presentación tardía de hipocalcemia en niños mayores1. Los datos sobre las tasas de incidencia y prevalencia son limitadas. En los niños, la hipocalcemia se define como una concentración total de calcio en suero menor de 8,5 mg/dL (2,1 mmol/L)2, asociado generalmente con enfermedad crítica, hipoparatiroidismo adquirido, desnutrición1,2, u otros. Sin embargo, la resistencia a la acción de la PTH, conocida como Pseudohipoparatiroidismo, es una causa infrecuente de hipocalcemia, con una incidencia de 3,4 casos por millón de habitantes3. Por ello, el objetivo de este artículo es presentar un caso de resistencia a la Parathormona como causa infrecuente de hipocalcemia de inicio tardío en un paciente pediátrico y realizar la revisión del tema.
CASO CLÍNICO
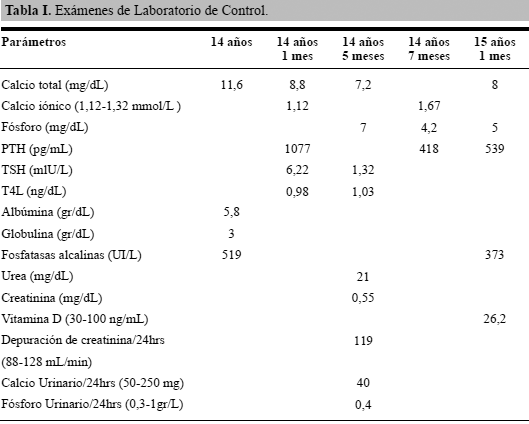
Se trata de preescolar masculino de 5 años de edad, natural y procedente de la localidad, cuya madre refiere inicio de sintomatología desde hace dos años, caracterizado por calambres musculares en miembros superiores e inferiores frecuentes que ceden espontáneamente; sin embargo dos días previos refiere aumento de intensidad de los síntomas, acompañados de flexión bilateral de miembros superiores e inferiores que dificultaba la marcha, por lo que se ingresa al Instituto Autónomo Hospital Universitario de Los Andes. Antecedentes perinatales: Producto de V gestación, madre de 41 años, embarazo controlado sin complicaciones, parto simple natural a término a las 38 semanas, complicado con periodo expulsivo prolongado, ameritando hospitalización durante un mes por depresión respiratoria severa, peso al nacer de 4500 g y talla de 51cm. Antecedentes personales: diagnóstico de hipotiroidismo subclínico desde los 3 años de edad, en tratamiento irregular con Levotiroxina 25 μg diarios, reflujo vesicoureteral grado V más pielocaliectasia derecha, ameritando resolución quirúrgica con reimplante ese mismo año. Sin antecedentes de fracturas. Antecedentes familiares: Padres asmáticos, hermanos sanos, abuela materna cardiopatía isquémica. Desarrollo psicomotor normal. Alimentación: Incorporado en la dieta familiar con 3 comidas principales y dos meriendas. Examen físico de ingreso: Fenotipo normal, Peso: 25 kg (p>97) Talla: 112 cm (p50-75) IMC: 20 kg/ m2 (p>97): FC: 90 lpm, FR: 20 rpm, T: 37ºC. Luce en condiciones clínicas estables, afebril, hidratado, eupneico, cuello móvil, no bocio ni adenopatías, cardiopulmonar sin alteraciones, abdomen blando depresible sin dolor ni visceromegalias, miembros con contracción carpo-pedal y flexión de miembros inferiores, Chvostek y Trousseau +, neurológico consciente, orientando, hipertónico. Paraclínicos de ingreso: Calcio sérico: 7 mg/dL, fósforo 7,2 mmol/L, PTH: 1085 pg/mL (VN: 10-67 pg/mL), albumina: 4,5 g/dL, globulina: 3,1 g/dL, creatinina: 0,37 mg/dL, fosfatasa alcalina: 370 mg/dL, glicemia: 74 mg/dL, T4L: 1,4 ng/dL, TSH: 1,22 UI/L. Se realiza el diagnóstico de Pseudohipoparatiroidismo. Se inicia tratamiento con gluconato de calcio endovenoso hasta corrección de síntomas, luego se mantiene con calcio y calcitriol vía oral. Se observa mejoría de los síntomas hasta la actualidad. Evolución: a los 14 años de edad (nueve años posterior al diagnóstico) se observa fenotipo normal, peso 55,6 Kg (Pc 50-75), Talla: 156 cm (Pc 25-50), IMC: 22,8 Kg/m2 (Pc 75-90), buenas condiciones generales, cardiopulmonar estable, neurológico sin alteraciones. Chvostek y Trousseau negativos. Densitometría ósea reporta masa ósea conservada, ultrasonido de tiroides y paratiroides normal. En la tabla se muestran los exámenes paraclínicos de control desde los 14 años.
DISCUSIÓN
El calcio es el catión más abundante en el organismo; el 98-99% del calcio corporal total se encuentra en el tejido óseo, 1-2% en tejidos blandos y solo 0,1% se encuentra en el líquido extracelular. De éste, el 45% se encuentra unido a proteínas plasmáticas, principalmente albúmina, un 45% se encuentra libre, que es la fracción iónica y biológicamente activa, y un 10% se encuentra en forma no ionizada, formando parte de otras sales; estas dos últimas representan la forma difusible del calcio y es la que puede ser regulada por mecanismos fisicoquímicos y hormonales4. Por otra parte, el fósforo es uno de los aniones que participa también en la formación ósea y en el metabolismo energético, se encuentra distribuido principalmente en el tejido óseo en un 85% y el restante en los tejidos blandos y líquidos corporales5.
El metabolismo fosfocálcico está íntimamente regulado por factores hormonales como la parathormona (PTH), la vitamina D (sobre todo en condiciones de hipocalcemia) y la calcitonina (en hipercalcemia). La PTH es una hormona de naturaleza peptídica cuyo tejido diana se encuentra principalmente en hueso, sistema gastrointestinal y riñón, induciendo en condiciones de hipocalcemia aumento de las concentraciones de calcio e hipofosfatemia6. Su acción genómica es ejercida gracias a receptores de membrana acoplados a proteína G, que al activarse generan segundos mensajeros produciendo la respuesta fisiológica. La proteína G es una proteína trimérica conformada por tres subunidades, α, β, ¡. La subunidad α es la que se encuentra unida a la GDP (guanosín difosfato) en su forma inactiva, o a la GTP (guanosín trifosfato) en su forma activa, de manera que este receptor ejerce un efecto encendedor/apagador dependiendo de la unión a su ligando. Existen dos tipos de proteína G, siendo la proteína Gs la que media las acciones principales de la PTH, ya que al unirse a este receptor ejerce un cambio conformacional que permite la dimerización de la subunidad α con la GTP, activando la adenilciclasa, que estimula la conversión del ATP en AMPc, induciendo la respuesta fisiológica6,7.
La hipocalcemia es una patología frecuente en la edad neonatal, sobre todo asociado a bajo peso al nacer, hijos de madre diabética, prematuridad y asfixia perinatal. Sin embargo la hipocalcemia en niños mayores es poco frecuente y generalmente se asocia a enfermedad crítica, hipoparatiroidismo, desnutrición, hipovitaminosis, ingesta excesiva de fosfatos1,2, etc. Por lo tanto, el Pseudohipoparatiroidismo (PHP) representa la forma más infrecuente entre todas las causas; no hay datos epidemiológicos a nivel mundial acerca de la incidencia, pero un estudio en Japón, describió una prevalencia de 3,4 casos por millón de habitantes, siendo dos veces más frecuente en la población femenina3. Fue descrito por primera vez en 1942 por Fuller Albright, quien introdujo el término PHP para describir pacientes que presentaron hipocalcemia PTH-resistentes e hiperfosfatemia, junto con una constelación inusual de defectos en el desarrollo del esqueleto8 y, colectivamente denominado Osteodistrofia Hereditaria de Albright (AHO). Dentro del fenotipo de Albright se describen: talla baja, cara de luna llena, retardo mental, cuartos metacarpianos acortados y otros huesos de las manos y los pies, obesidad, hipoplasia dental, calcificaciones de tejidos blandos, craneosinostosis9, entre otras. Presenta una herencia de carácter dominante con gran variabilidad en los fenotipos clínicos y biológicos, y las manifestaciones clínicas de estos pacientes se asocian a la hipocalcemia presente, la osteopenia, la talla baja y otros síntomas relacionados a la presencia o no de fenotipo AOH.
Existen dos tipos de PHP, de acuerdo a la respuesta del AMPc urinario tras la inyección intravenosa de la PTH; el PHP tipo I en el cual no se incrementa el AMPc tras la administración de la PTH y el PHP tipo II donde si aumenta el AMPc10, pero en ambas no se produce hiperfosfaturia como respuesta normal. A su vez la tipo I se puede dividir en tres subtipos, Ia, Ib y Ic. La primera generalmente presenta un fenotipo de OAH y se caracteriza por una resistencia plurihormonal (hormona estimulante de tiroides o TSH, gonadotropinas, adrenocorticotropina o ACTH, entre otros.); en ésta existe un déficit específico de la subunidad α de la proteína G activadora (Gsα) por alteración de los genes que codifican el mismo (cromosoma 20)11. Los pacientes con el subtipo Ib tienen expresión normal de la proteína Gsa en los tejidos, y la resistencia hormonal está limitado a los tejidos diana de PTH. Se hereda como un rasgo autosómico dominante, por mutaciones en el gen GNAS1. Se ha atribuido a la haploinsuficiencia del gen GNAS1, lo que significa que la proteína producida por un solo alelo normal Gsa no puede apoyar la función normal, aunque puede ser suficiente para la supervivencia. El alelo normal de la Gsa conserva las respuestas a otras hormonas pero no a la PTH. Se diferencia clínicamente del subtipo Ia por la ausencia del fenotipo AHO, el fenotipo es normal, y en que no presenta resistencia plurihormonal, aunque recientemente se han descrito elevaciones leves de TSH concordantes con resistencia a dicha hormona7,13. El subtipo Ic se asemeja clínica y bioquímicamente al de tipo Ia, pero sin evidencias demostrables de defectos en la actividad de la subunidad alfa de la proteína Gs, sino en el receptor de adenilciclasa13. Con respecto al PHP tipo II, no se han demostrado alteraciones de la proteína G, por lo que el AMPc urinario se eleva tras la administración de la PTH, sin embargo no presenta fosfaturia, clínicamente carece del fenotipo AHO, de resistencia plurihormonal y la transmisión no sería de carácter familiar. Algunos autores creen que sería la expresión de un déficit de vitamina D, más que una entidad diferente, siendo la propia hipocalcemia la responsable de la resistencia renal a PTH14,15 .
Lamentablemente en nuestro medio no se mide AMPc urinario, ni se realizan estudios genéticos específicos, por lo que el diagnóstico se hace netamente por la clínica y los hallazgos de laboratorio reportando hipocalcemia, hiperfosfatemia y elevación de PTH. En nuestro caso, el niño presenta un fenotipo normal, no el de AHO, y se asoció solo a hipotiroidismo subclínico, por lo que se podría sugerir que se trata del subtipo Ib. El tratamiento de estos pacientes consiste en dar calcio y calcitriol via oral, para mantener los niveles de calcio y fósforo dentro del rango de normalidad y disminuir los niveles de PTH, con lo cual se evitan los síntomas de hipocalcemia y la repercusión negativa sobre la densidad mineral ósea y la talla adulta final.
En conclusión, la resistencia a la PTH representa una causa infrecuente de hipocalcemia en las edades pediátricas, el diagnóstico es clínico y por exámenes de laboratorio (hipocalcemia, hiperfosfatemia y PTH elevada), y el tratamiento consiste en mantener los niveles de calcio y fósforo sérico dentro de la normalidad y así disminuir los niveles de PTH sérico.
REFERENCIAS BIBLIOGRÁFICAS
1. Malhotra Y, Cambell D, Kemp S. Pediatric hipocalcemia. Accesado Noviembre 18, 2014. Disponible en: http://emedicine.medscape.com/article/921844-overview. [ Links ]
2. Yeste D, Carrascosa A. Patología del metabolismo del calcio. Protoc Diagn Ter Pediatr 2011;1:177-192. [ Links ]
3. Abraham MR, Khardori R, Griffing GT. Pseudohypoparathyroidism, treatment and management. Accesado Diciembre 10, 2014. Disponible en: http://emedicine.medscape.com/article/124836-overview#a0101. [ Links ]
4. Arias P, Dvorkin M. Metabolismo fosfocálcico. En: Best-Taylor. Bases fisiológicas de la práctica médica. Editorial Panamericana. Buenos Aires, Argentina, 2003. Pág 733. [ Links ]
5. Giménez Llort A, Villanueva Lamas J, Salvía Roigés MD, Rodríguez Hierro F. Pseudohipoparatiroidismo en un paciente pediátrico. An Esp Pediatr 1999;50:635- 636. [ Links ]
6. Wysolmerski JJ, Insogna KL. The parathyroid glands, hypercalcemia, and hypocalcemia. In: Williams Textbook of Endocrinology. 12th ed. St. Louis: Elsevier; 2012 (cap 266). [ Links ]
7. Fernández Ramos C, Pérez De Nanclares G, Rica I, Sobradillo B. Hipoparatiroidismo. En: Pombo, Tratado de endocrinología pediátrica. Mcgraw-Hill Interamericana, 2010. Pág: 428-437. [ Links ]
8. Argoelles Sanginés F, Gabarda Lloréns YR. Osteodistrofia de Albright: Pseudo-pseudo-hipoparatiroidismo (Presentación de 3 casos). Rev Esp Cir Ost 1978;13: 47-55. [ Links ]
9. Todorova-Koteva K, Wood K, Imam S, Jaume JC. Screening for parathyroid hormone resistance in patients with nonphenotypically evident pseudohypoparathyroidism. Endocr Pract 2012;18:864-869. [ Links ]
10. Bosch Muñoz J, Nadal Rey G, Minguell Domingo L, Castaño Gonzalez L, Soria Gili X, Solé Mir E. Pseudohipoparatiroidismo tipo 1A. Presentación de un caso. Rev Esp Endocrinol Pediatr 2013;4:117-121. [ Links ]
11. Domínguez García A, Castaño González LA, Pérez-Nanclares G, Quinteiro González S., Caballero Fernández E. Aspectos clínicos en dos casos de pseudohipoparatiroidismo (Ia y Ib) y estudio molecular del locus GNAS. An Pediatr (Barc) 2013;79:319-324. [ Links ]
12. Wu W, Schwindinger WF, Aparicio LF, Levine MA. Selective resistance to parathyroid hormone caused by a novel uncoupling mutation in the carboxyl terminus of Gαs. A cause of pseudohypoparathyroidism type Ib. J Biol Chem 2001;276:165-171. [ Links ]
13. Assié G. One single signaling pathway for so many different biological functions: lessons from the cyclic adenosine monophosphate/protein kinase A pathwayrelated diseases. J Clin Endocrinol Metab 2012;97:4355-4357. [ Links ]
14. López JM, Carrasco CM. ¿Pseudohipoparatiroidismo o déficit de vitamina D? Rev Med Chile 2004;132:1527- 1531. [ Links ]
15. Masi L, Del Monte F, Gozzini A, De Feo ML, Gionata Gheri R, Neri A, Falchetti A, Amedei A, Imbriaco R, Mavilia C, Tanini A, Brandi ML. A novel polymorphism at the GNAS1 gene associated with low circulating calcium levels. Clin Cases Miner Bone Metab 2007;4:139–145. [ Links ]













