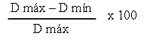INTRODUCCIÓN
Los trastornos hipertensivos del embarazo, en particular la preeclampsia y la eclampsia, son causas significativas de morbilidad y mortalidad materna y perinatal a nivel mundial. Se estima que la preeclampsia afecta entre el 2 % y el 8 % de los embarazos, y representa hasta el 26 % de las muertes maternas en América Latina y el Caribe 1. Esta entidad clínica puede presentarse incluso en gestantes sin antecedentes, y se asocia con complicaciones multisistémicas, incluyendo disfunción neurológica, edema pulmonar, hemorragias intraabdominales y alteraciones hemodinámicas 1,2.
La ecografía en el punto de atención (POCUS) ha emergido como una herramienta útil y no invasiva para la evaluación rápida de estas complicaciones. Se ha descrito que el aumento del diámetro de la vaina del nervio óptico (DVNO) se asocia con presión intracraneal elevada 3,4. Asimismo, el ultrasonido pulmonar permite detectar signos tempranos de edema intersticial, y el estudio ecográfico FAST (focused abdominal sonography for trauma) puede revelar colecciones líquidas anormales intraabdominales. La ecografía de la vena cava inferior (VCI), por su parte, permite valorar el estado hemodinámico a través del índice de colapsabilidad 5
En Venezuela, los trastornos hipertensivos del embarazo representan la principal causa de muerte materna, con una prevalencia de 7,7 % 6. En el Hospital Central de San Cristóbal, esta cifra ascendió a 7,9 % entre 2017 y 2018 7. En este contexto, se propuso la implementación de un protocolo de ecografía multisistémica para la evaluación integral de pacientes en el puerperio inmediato, a fin de identificar complicaciones ocultas y guiar el manejo clínico oportuno.
Este protocolo permite evaluar simultáneamente la presión intracraneal mediante la medición del DVNO, la presencia de síndrome intersticial pulmonar mediante líneas B, alteraciones abdominales mediante el FAST y el estado hemodinámico a través del índice de colapsabilidad de la VCI. Se justifica la investigación por la factibilidad del método, su bajo costo, rapidez, inocuidad y su potencial utilidad diagnóstica y pronóstica en un entorno clínico con alta prevalencia de preeclampsia grave.
Estudios previos han validado el uso del ultrasonido FAST para detectar líquido libre en politraumatizados 8,9, el aumento del DVNO como predictor de hipertensión intracraneal en preeclámpticas (10, 11), y el valor del ultrasonido pulmonar para detectar edema pulmonar incipiente mediante líneas B (12 - 14). La utilidad de la evaluación ecográfica de la VCI como indicador dinámico de respuesta a fluidos ha sido reportada en pacientes críticos, aunque aún no se ha descrito ampliamente en gestantes 5,15.
Los trastornos hipertensivos del embarazo incluyen: hipertensión crónica, hipertensión gestacional, preeclampsia con o sin criterios de gravedad, eclampsia y síndrome HELLP 16. La preeclampsia grave se caracteriza por signos de afectación de órganos diana y alguno de los siguientes signos: tensión arterial ≥ 160/110 mm de Hg, pródromos de eclampsia, oliguria ≤ 500 ml en 24 horas o < 90 ml/3h o insuficiencia renal (creatinina sérica > 1,2 mg/dL o urea > 40 mg/ dL), edema de pulmón, elevación de transaminasas glutámico oxalacética (TGO) y/o glutámico pirúvica (TGP) dos veces el límite superior de la normalidad, trombocitopenia, hemólisis y alteración de las pruebas de coagulación 16.
El DVNO se ha correlacionado con la presión intracraneal al reflejar la distensión del espacio subaracnoideo perióptico 11. En condiciones normales, el DVNO es menor de 5 mm. En preeclámpticas con criterios de gravedad, valores superiores sugieren hipertensión endocraneal y mayor riesgo de eclampsia 10-17. El síndrome intersticial pulmonar puede detectarse tempranamente con ultrasonido mediante la visualización de tres o más líneas B, con alta sensibilidad y especificidad 13. Esta técnica es valiosa en la prevención del edema agudo pulmonar. La evaluación FAST permite identificar líquido en espacios como Morrison y el esplenorrenal, así como hematomas hepáticos subcapsulares, complicaciones descritas en preeclampsia grave y síndrome HELLP 18,19. El índice de colapsabilidad de la VCI, medido como [(Dmáx - Dmín)/Dmáx] x 100, refleja la volemia efectiva y la respuesta a fluidos. Este dato es relevante dado que la preeclampsia puede conllevar hipovolemia relativa y fuga capilar, y una terapia hídrica inadecuada puede inducir edema pulmonar 1,5.
El presente estudio se realizó para determinar las alteraciones sistémicas inducidas por la preeclampsia grave-eclampsia, con el uso de ecografía multisistémica, en pacientes en puerperio inmediato, que ingresaron a sala de partos del Hospital Central de San Cristóbal entre marzo y junio de 2022.
MÉTODOS
La investigación, es un estudio no experimental, prospectivo, descriptivo, de casos y controles. La población estuvo conformada por todas las pacientes en puerperio inmediato ingresadas en el Hospital Central de San Cristóbal, entre marzo y junio de 2022. Entre ellas, se seleccionó una muestra no probabilística, conformada por 80 pacientes distribuidas en dos grupos, 40 casos y 40 controles, quienes debían cumplir con los siguientes criterios: diagnóstico de preeclampsia grave-eclampsia (casos), puérperas sanas (controles), atendidas en la institución. Se excluyeron pacientes en quienes no se logró completar los estudios que forman parte de la investigación y aquellas que cursaban con infección de vías respiratorias.
Todas las pacientes (casos y controles) fueron evaluadas con los siguientes estudios: ecografía de la vaina del nervio óptico, ecografía pulmonar, ecografía de la vena cava inferior, ecografía FAST abdominal.
A continuación, se describen las técnicas de evaluación:
Técnica ecográfica para medición del nervio óptico 11: con la paciente en decúbito supino, cabecera en 30°, con los ojos cerrados, mirada central como guía de orientación, se aplicó gel no alcohólico para ecografía al transductor. Posteriormente, se posicionó el transductor suavemente en la porción temporal del párpado superior, con orientación perpendicular al eje vertical y una angulación en torno a 30°, en el plano horizontal. Se procedió a ubicar y reconocer las estructuras orbitarias y oculares y se identificó el disco óptico como una banda hiperecogénica. A continuación, se visualizó la vaina del nervio óptico proyectada hacia la parte posterior, con relación al disco óptico, como una estructura hiperecogénica rodeada de una delgada banda hiperecogénica conformada por su cobertura meníngea, y resto de tejido hiperecogénico periférico, que corresponde a tejido graso periocular. Entonces, se realizó una primera medición a 3 mm, perpendicular al eje mayor de la vaina del nervio óptico, desde la porción posterior de la retina. A continuación, una segunda medición perpendicular a la primera, entre los limites hiperecogénicos de la vaina del NO, configurando su diámetro. Se repitió la medición en 2 oportunidades, considerando como valor final el promedio de ellas. El procedimiento fue realizado en cada ojo.
Técnica ecográfica para evaluación pulmonar 13: Las pacientes se ubicaron en decúbito supino y dorsal, se exploraron ambos pulmones a través la técnica de 8 regiones, evaluando hemitórax anterior y lateral.
Técnica para el índice de colapsabilidad de la vena cava inferior 5: La paciente en decúbito dorsal. Se aplicó una ventana acústica subxifoidea o subcostal; se colocó el transductor inmediatamente por debajo y ligeramente hacia la derecha del apéndice xifoides, se dirigió el mismo hacia el hombro izquierdo de la paciente, aproximadamente a 15°, con la marca del transductor hacia la izquierda de la paciente en sentido horario a las dos o tres, y con una profundidad de 16-20 cm o mayor, a fin de localizar al corazón. Luego, se realizó un giro continuo del transductor, en sentido antihorario, de las 3 a las 12, con ligero desplazamiento hacia la izquierda. Al realizar los movimientos del transductor descritos, se apreció la vena cava en su trayecto por el hígado, en su sitio de unión al atrio derecho, la glándula hepática y la vena hepática. Una vez localizada la vena cava, se realizó la medición en modo M (monodimensional) a 2 cm distal de su unión con el atrio derecho, su medición se realizó perpendicular al eje lar8go, justo proximal a la unión de la vena hepática, que es aproximadamente de 0,5 a 3 cm de la aurícula derecha. Se realizaron las medidas del diámetro máximo (D máx) y diámetro mínimo (D mín) de un ciclo respiratorio en inspiración y espiración, para calcular el índice de colapsabilidad, según la fórmula:
Técnica para FAST (20): La paciente en decúbito supino, se inició el estudio explorando el abdomen. Si existía líquido, este se debía concentrar en la zona más declive. Se evaluaron tres zonas o ventanas fundamentales, relacionadas con el FAST a implementar para este estudio: la ventana del cuadrante superior derecho para evaluar la bolsa de Morrison, la ventana del cuadrante superior izquierdo para evaluar el espacio esplenorenal y la ventana suprapúbica.
Toda la información obtenida, se recabó en una ficha de resgistro. Una vez realizados los estudios, se hicieron las evaluaciones estadísticas correspondientes, a fin de establecer las diferencias en los hallazgos entre el grupo de pacientes con preeclampsia (casos) y el grupo de pacientes sanas (controles), a fin de establecer la importancia de realizar estos estudios en forma regular en pacientes con trastornos hipertensivos del embarazo.
RESULTADOS
En la gráfica 1 se presentan los resultados para la evaluación del aumento de la presión intracraneana a través de la determinación del DVNO. En el grupo de pacientes sanas ninguna presentó una medida ≥ a 5 mm, mientras que 34 preeclámpticas con signos de gravedad tuvieron el diámetro aumentado (85 %) (p = 0,000).
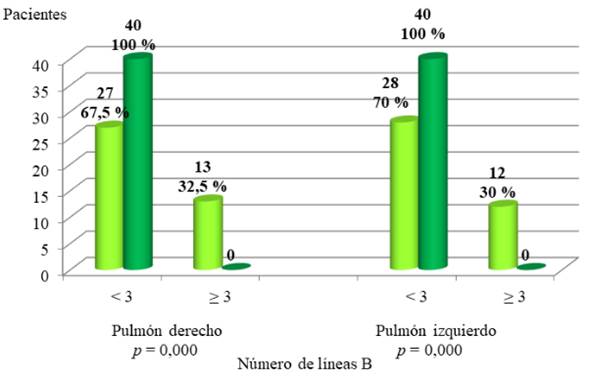
En la gráfica 2 se presentan los resultados para la detección del síndrome intersticial pulmonar usando ecografía en cada pulmón. En el campo pulmonar derecho, en el grupo con preeclampsia grave, se encontró la presencia de 3 o más líneas B en 13 puérperas (32,5 %) mientras que todas las sanas tuvieron menos de 3 líneas B (p = 0,000). En el campo pulmonar izquierdo, hubo 12 (30 %) puérperas en el grupo de preeclámpticas con signos de gravedad que presentaron 3 o más líneas B y entre las sanas, ninguna presentó este número (p = 0,000).
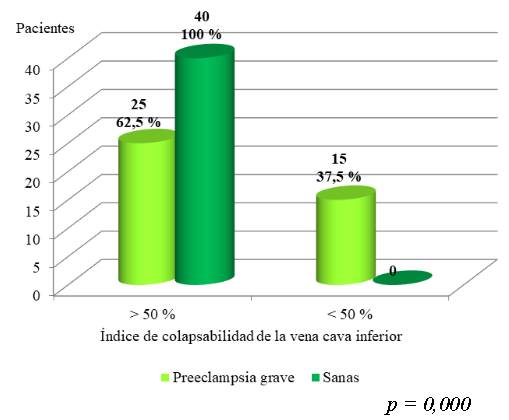
Los cambios del volumen intravascular efectivo a través de la evaluación del índice de colapsabilidad de la vena cava inferior se muestra en la gráfica 3. Se observó la disminución en el índice de colapsabilidad de la vena cava inferior menor al 50 % en 15 preeclámpticas (37,5 %) y en ninguna sana (p = 0,000).
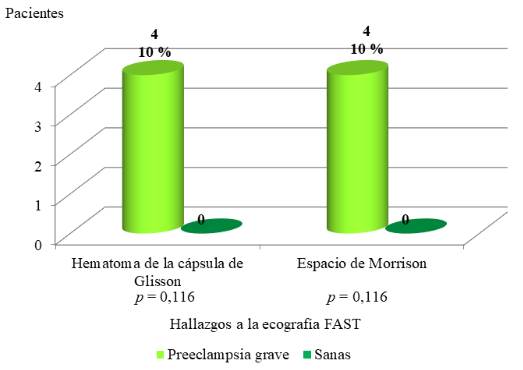
En la gráfica 4 se incluyeron los resultados del estudio de ecografía FAST. No se observaron signos compatibles con cambios en el parénquima hepático ni en el espacio esplenorrenal en ninguna paciente. Hubo 4 pacientes con hematoma de la cápsula de Glisson (10 %) y 4 con presencia de líquido libre en el espacio de Morrison (10 %), ambos signos en pacientes con preeclampsia grave. Todas las pacientes sanas tuvieron resultados normales a la ecografía FAST (p = 0,116).
DISCUSIÓN
Los trastornos hipertensivos del embarazo siguen siendo una de las principales causas de morbimortalidad materna y perinatal a nivel mundial. El presente estudio se centró en identificar alteraciones sistémicas inducidas por preeclampsia grave mediante el uso de ecografía multisistémica en pacientes en el puerperio inmediato, evidenciando hallazgos relevantes a nivel neurológico, pulmonar, abdominal y hemodinámico.
En relación con la evaluación del diámetro de la vaina del nervio óptico (DVNO), se encontró un aumento significativo (≥ 5 mm) en el 85 % de las pacientes con preeclampsia grave, frente al 0 % en el grupo control (p = 0,000). Estos valores se asocian con presión intracraneal (PIC) elevada, superior a 20 mm de Hg, y coinciden con lo reportado por Dubost y cols. 10 quienes describieron un DVNO de 5,4 mm en pacientes preeclámpticas frente a 4,5 mm en controles sanos. Arévalo 11 también reportó valores medios superiores en casos graves, alcanzando 6,0 mm en pacientes con eclampsia. La medición del DVNO puede considerarse un indicador pronóstico útil ante sospecha de complicaciones neurológicas.
Respecto a la evaluación pulmonar, se evidenció la presencia de tres o más líneas B en 32,5 % de las pacientes con preeclampsia grave en el pulmón derecho y en 30 % en el izquierdo, sin hallazgos similares en el grupo control (p = 0,000). Estos hallazgos son compatibles con síndrome intersticial pulmonar y se correlacionan con un mayor riesgo de edema pulmonar, como lo describen Pachtman y cols. 12 y Zieleskiewicz y cols. 14, quienes asociaron el patrón ecográfico con el aumento de la presión diastólica ventricular izquierda. Noguera y cols. 13 confirmaron que la presencia de líneas B se relaciona con complicaciones respiratorias en preeclampsia grave.
En la evaluación abdominal mediante ecografía FAST, se identificaron hematomas subcapsulares hepáticos en 10 % de las pacientes con preeclampsia, así como líquido libre en el espacio de Morrison en igual proporción. Aunque los hallazgos no fueron estadísticamente significativos (p = 0,116), resultan clínicamente relevantes, ya que no se observaron en pacientes sanas. Gutreiman y cols. 8 describieron el valor del FAST para detectar líquido libre en múltiples espacios peritoneales y su aplicación en pacientes con preeclampsia podría anticipar complicaciones graves, incluso en ausencia de trauma 9. La rotura hepática, descrita por Vera y cols. 19 como una complicación del síndrome HELLP, también guarda relación con los hallazgos observados.
La medición del índice de colapsabilidad de la vena cava inferior reveló una disminución < 50 % en el 37,5 % de las pacientes con preeclampsia grave, lo que sugiere hipovolemia relativa o respuesta inadecuada a líquidos. Este resultado coincide con lo planteado por Carrillo y cols. 5, quienes destacaron la utilidad de la ecografía de la VCI para monitorear la precarga en pacientes críticos. Además, la literatura advierte sobre los riesgos de la fluidoterapia excesiva en este grupo, dada la frecuencia de fuga capilar y la baja presión oncótica 1,15,21.
En conjunto, los hallazgos de esta investigación respaldan el uso de la ecografía multisistémica como herramienta útil y no invasiva para el diagnóstico precoz de complicaciones sistémicas en pacientes con preeclampsia grave en el puerperio inmediato. El protocolo evaluado permitió identificar alteraciones clínicas con implicaciones pronósticas en áreas clave, como el sistema nervioso central, respiratorio, abdominal y circulatorio.
Entre las limitaciones del estudio se destacan la experiencia inicial limitada en técnicas ecográficas específicas, el corto período de recolección de datos que condujo al uso de una muestra no probabilística, y las fallas eléctricas intermitentes durante la ejecución del trabajo. No obstante, estas se contrarrestaron con la disponibilidad de equipos ecográficos en sala de partos, el apoyo del personal médico especialista y de residentes de posgrado, así como con la colaboración activa de las pacientes.
Se concluye que la ecografía multisistémica permite detectar las alteraciones sistémicas inducidas por la preeclampsia grave en pacientes en puerperio inmediato; la medición del diámetro de la vaina del nervio óptico permitió evidenciar una elevada frecuencia de casos con diámetro aumentado > 5 mm, sugestivo de aumento de presión intracraneal; la realización de ecografía pulmonar permitió establecer el diagnóstico de síndrome intersticial pulmonar en una tercera parte de las preeclámpticas con signos de gravedad; mediante la medición del índice de colapsabilidad de vena cava inferior se detectaron cambios del volumen intravascular efectivo en casi 40 % de las preeclámpticas; se identificó mediante ecografía FAST la presencia en 4 pacientes de hematoma de la cápsula de Glisson (10 %) y 4 con presencia de líquido libre en el espacio de Morrison (10 %), ambos signos en pacientes con preeclampsia grave.
Se recomienda implementar un protocolo ecográfico multisistémico a todas las pacientes que cursan con trastornos hipertensivos del embarazo, para así poder evidenciar desde etapas tempranas alteraciones que conllevan los mismos y poder manejarlas y tratarlas a tiempo, disminuyendo las complicaciones maternofetales; capacitar a los residentes de posgrado de Obstetricia y Ginecología para la realización de ecografía multisistémica, así como multimodal; aplicar este protocolo ecográfico en gestantes con trastornos hipertensivos, y no solo en puérperas, para así lograr hacer seguimiento precoz, desde la instauración de la patología; abrir líneas de investigación, no solo en puerperio inmediato, pudiendo incluir gestantes, así como puerperio mediato y tardío, realizando seguimiento de las pacientes que cursan con alteración ecográfica hasta su resolución.
Los autores desean agradecer a la Dra. Olga Mora, por incentivar y dar ánimos para elaborar este trabajo y al Dr. Pablo Hernández, por el análisis estadístico.