Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salus
versión impresa ISSN 1316-7138
Salus vol.15 no.1 Valencia abr. 2011
Diagnóstico y tratamiento de la amenorrea primaria en adolescentes. A propósito de tres casos clínicos.
José E. Landaeta E.1, Elsa J. Lara G2
1Cátedra de Ginecología y Obstetricia; Departamento Clínico Integral del Norte, Universidad de Carabobo.
2Departamanto Clínico Integral del Norte, Cátedra de Ginecología y Obstetricia. Bárbula, Naguanagua, Estado Carabobo.
Unidad de Atención Integral a niñas y adolescentes. Instituto Docente de Urología; Estado Carabobo.
Correspondencia: José E. Landaeta. E-mail: ginecokidsval@hotmail.com
RESUMEN
La Amenorrea se define básicamente como la ausencia de menstruaciones por tres meses desde el momento en que se realiza el diagnóstico y representa un síntoma que puede ser consecuencia de un problema estructural o funcional en las adolescentes y es un motivo de consulta en ginecología Infanto juvenil. Ésta, a su vez, puede ser primaria o secundaria según el momento de presentación, siendo la amenorrea primaria la menos frecuente y de más difícil diagnóstico. Debido a esto, el médico debe estar familiarizado con los fenómenos fisiológicos involucrados con la pubertad. Se presentan tres casos que consultaron por presentar amenorrea por patologías distintas, y que fueron sometidas a evaluación clínica para obtener el diagnóstico, resultando ser: un síndrome disgenético tipo síndrome de Turner, una malformación del tracto genital tipo Atresia de Vagina y un síndrome de Morris o Insensibilidad completa a los Andrógenos. Se mencionan los datos clínicos y paraclínicos para obtener el diagnóstico final en cada uno de los casos clínicos planteados, así como también la conducta médica y quirúrgica posterior al diagnóstico. Se concluye que la amenorrea primaria durante la adolescencia es poco frecuente en la práctica diaria, y que su abordaje, diagnóstico y tratamiento deben ser de carácter multidisciplinario.
Palabras Clave: Amenorrea primaria, Atresia Vaginal, Síndrome de Turner, Insensibilidad a los Andrógenos, adolescentes.
ABSTRACT
Diagnosis and treatment of primary amenorrhea in adolescents. A review of three clinical cases.
Primary amenorrhea is the absence of menstruation for tree months from the time of diagnosis; it is a symptom of either a functional or a structural problem, and the cause of consultation at the adolescent gynecology clinic. Amenorrhea can be primary or secondary; the primary type being less frequent than the secondary one, but more difficult to diagnose. For this reason, the physician must be well acquainted with the physiological phenomenon of puberty. Three cases of primary amenorrhea are reported, from different pathologies: Turner Syndrome, Genital Tract Malformation (Vaginal Atresia) and Morris Syndrome (complete insensitivity to androgens). The most important clinical and paraclinical data for the final diagnosis of each of the three cases are discussed, as well as the medical and surgical treatment after the diagnosis. It is concluded that primary amenorrhea during adolescence is not a common disorder in the clinical practice, and that its diagnosis and treatment requires a multidisciplinary approach.
Key Words: Primary Amenorrhea, Vaginal Atresia, Turner Syndrome, Insensitivity to Androgens, Adolescents.
Recibido: Julio 2010 Aprobado: Enero 2011
INTRODUCCION
La amenorrea, es motivo de consulta en Ginecología Infanto Juvenil y se define simplemente como la ausencia de menstruaciones por no menos de tres meses consecutivos; esta a su vez se clasifica en primaria o secundaria en base al momento en que se presenta. En las adolescentes pueden indistintamente presentarse ambos tipos de amenorrea; siendo la secundaria más común y teniendo como principal diagnóstico diferencial: el embarazo, el cual siempre debe ser descartado antes de buscar alguna otra causa de amenorrea en adolescentes. (1,2).
Contrariamente la amenorrea primaria, si bien es menos común es de más difícil diagnóstico cuando esta presente, lo que obliga siempre al clínico a buscar la causa subyacente. El médico que aborda esta problemática durante la adolescencia, debe tener conocimientos básicos sobre la fenomenología puberal que ocurre en estos primeros años posterior a la menarquía(2-4); así como también del espectro de variantes que pueden presentarse entre el límite de lo normal para la edad y lo meramente patológico; ya que existe un amplio espectro de diagnósticos diferenciales que abarcan desde trastornos de tipo endocrino o genéticos, pasando por factores de índole psicológico, factores ambientales y anomalías estructurales del aparato genital (4).
Definición de amenorrea primaria. Se define como amenorrea primaria, a la ausencia de menstruaciones a los 16 años de edad en una adolescente que presenta caracteres sexuales secundarios bien desarrollados y acordes a la edad de la paciente, los cuales se han presentado cronológicamente en el tiempo estimado para completar el desarrollo de los mismos (2,5 a 4 años) (4) o también como la ausencia de hemorragia menstrual a los 14 años de edad en una adolescente que aún no ha experimentado el inicio de los cambios puberales (este último concepto compartido con el de pubertad retardada) (5).
Es importante tener en consideración que para presentarse la menarquía, y en consecuencia las sucesivas hemorragias menstruales; es indispensable contar con un aparato genital femenino bien constituido, que posea ovarios bien conformados con elementos histológicamente maduros y competentes, que produzcan adecuadas concentraciones de hormonas esteroideas (estrógenos y progesterona) y que respondan satisfactoriamente a un comando superior regulador (eje hipotálamo hipófisis - gonadal- eje -H-H-G) que funcione armónicamente y en secuencia lógica; así como también un tracto genital de salida indemne y expedito, que permita la salida del fluido menstrual (5). Por lo tanto; cualquier alteración a nivel de alguno de estos compartimientos fisiológicos (eje-H-H-G, ovarios, útero, vagina), puede conllevar finalmente a la expresión de un trastorno de base que se traducirá clínicamente en amenorrea (3-5).
A continuación se presentan tres casos de amenorrea primaria; que pueden ser conducidos por todo médico encargado de la atención en salud de las adolescentes (Pediatra, Endocrinólogo, Ginecólogo infantil, etc.) y que corresponden a casos pertenecientes a la Unidad de Atención Integral de niñas y adolescentes; ubicada en el Instituto Docente de Urología (IDU), en la urbanización la "Viña", Estado Carabobo, las cuales fueron estudiadas y tratadas en nuestra unidad especializada, previo consentimiento informado a las adolescentes y sus familiares.
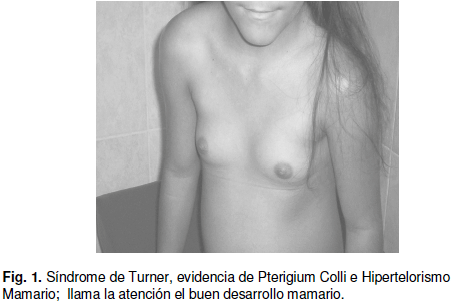
Primer caso: Se trata de adolescente de 15 años de edad natural y procedente del estado Carabobo, quién consultó por presentar talla baja y ausencia de menstruaciones; como antecedentes: inicio de botón mamario bilateral a los 13 años, vello púbico y axilar a los 12 años y medio; siendo portadora de valvulopatía tricuspídea. Al examen físico: presentó: implantación baja de cabello (región frontal y nucal), discreto Pterigium Colli, hipertelorismo mamario (ver figura 1), pabellones auriculares de implantación baja; TANNER III mamario / púbico, genitales externos de configuración externa normal con himen grueso íntegro y anular, desviación lateral de columna dorso lumbar y genus valgus bilateral, talla < percentil 3; peso: entre percentiles 50 - 75.
- Laboratorio: FSH: 5,4 miliUD / ml; LH: > 1 miliUD / ml; Estradiol: 22 pg / ml; Edad Ósea: 11 años (< 4 DE); se realizaron dos cariotipos, el primero a la edad de 5 años y el segundo recientemente a los 14 años, ambos con la técnica de bandas "G", linfocitos en sangre periférica y más de 20 metafases, obteniéndose como resultado en ambos un cariotipo femenino normal: 46 XX.
- Ecografía pélvica: La ecografía pélvica reveló útero de características prepuberales de predominio cilindrico con abombamiento a nivel de fondo uterino, ambos ovarios visibles, con diámetros menores con respecto a la edad, no homogéneos, con escasa actividad folicular.
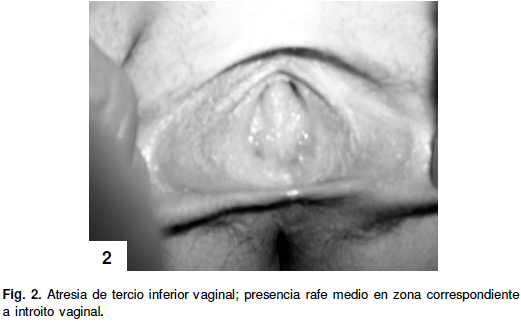
Segundo caso. Se trata de adolescente de 12 años de edad natural y procedente del estado Cojedes, quién consultó en compañía de su representante por presentar dolor tipo cólico de fuerte intensidad en hipogastrio, que se irradiaba a raíz de muslo derecho y que se presentaba típicamente los primeros 5 días de cada mes, sin presentar acalmias al administrar analgésicos convencionales, ameritando hospitalización para manejo del dolor y administración de analgésicos por vía endovenosa en par de ocasiones, como antecedentes: telarquia a los 9 años y pubarquia a los 11 años de edad. Al examen físico: aparentes buenas condiciones generales, peso y talla entre percentiles 25 y 50, TANNER IV mamario / púbico, abdomen blando sin signos de irritación peritoneal, doloroso a la palpación en hipogastrio en donde se evidenció tumoración dolorosa de bordes imprecisos. Genitales: labios mayores, labios menores y clitoris normales, uretra francamente estrogenizada, con mucosa redundante periorificial, previa realización de maniobra de la tienda o de Capraro (2), la cual consiste en tomar ambos labios mayores con dedos pulgar e índice, separándolos de la línea media y tironeando de ellos hacia delante y abajo, permitiendo así visualizar en forma adecuada zona anatómicamente correspondiente a introito vaginal, observándose a este nivel la presencia de un rafe medio fibrótico y ausencia de himen; con una región anal de aspecto y configuración normal (ver figura 2), finalmente al tacto bimanual (abdominal y rectal) se confirma tumoración hipogástrica que ocupa parte del cilindro útero vaginal y cuyo polo inferior se palpa y se proyecta a 4 cm del margen anal.
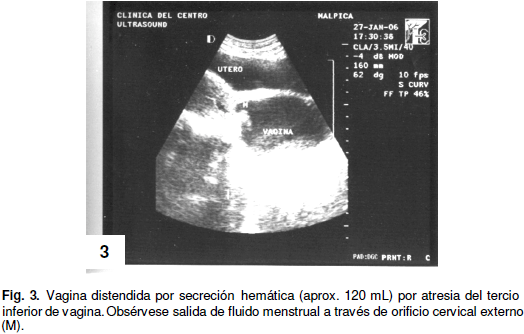
- Ecografía pélvica: La ecografía pélvica reportó: útero discretamente aumentado de volumen con respecto a la edad. Endometrio engrosado y canal vaginal distendido con tumoración ecolúcida por probable colección hemática, de aproximadamente 120 mL, que superaba en la medición de sus diámetros al útero (ver Figura 3).
- Otros estudios. La ecografía abdominal reveló ambos riñones con dimensiones acordes a la edad de la paciente y de ubicación normales. La Urografía de Eliminación no reportó anomalías morfológicas en vías urinarias y la Resonancia Magnética Nuclear (RMN) confirmó presencia de tumoración por colección descrita previamente a la ecograf ía.
Tercer caso: Se trata de adolescente de 18 años de edad, natural y procedente del estado Carabobo, quién consulta por no presentar menstruaciones y dificultad para tener relaciones sexuales con su pareja; como antecedentes de importancia tenemos: telarquia a los 10 años, pubarquia a los 12 años de edad y corrección de hernia inguinal derecha a los 6 años de edad, no precisándose naturaleza del contenido herniario y si hubo o no extracción del mismo. Al examen físico: aparentes buenas condiciones generales, piel morena hidratada, peso: percentil 50, talla > percentil 90, escaso vello corporal, axilar y púbico, mamas: voluminosas, bien conformadas y simétricas, areolas pigmentadas TANNER IV bilateral, abdomen plano no doloroso; genitales: pubarquia IV, labios mayores, menores, clitoris y uretra normales, introito vaginal visible con trayecto corto vaginal (vaginometría 2 cm.), región anal normal. Al tacto rectal: ausencia de cilindro útero vaginal.
- Paraclínicos. Se realizó cariotipo en sangre periférica (bandas "G") a veinte metafases, que reportó: cariotipo masculino normal 46 XY.
- Laboratorio Testosterona libre: 31,8 ng/mL (Valores referenciales: Hombre: 8-48; Mujer: 0,7-3,2 ng/mL).
- Ecografía pélvica. Reveló pelvis vacía y/o ausencia de estructuras mullerianas (útero y ovarios)
DISCUSIÓN
Los tres casos expuestos tienen en común la ausencia de menstruaciones, pero obedecen a causas distintas; en el primer caso se trata de un trastorno disgenético tipo síndrome de Turner, en donde encontramos: talla baja, estigmas turnerianos, hipogonadismo hipergonadotrópico y ausencia de menstruaciones a la edad de 15 años.(6,7), este síndrome puede presentar variantes, pudiendo ser en este caso una variedad tipo mosaico, lo que ha permitido el inicio espontáneo de caracteres sexuales sin requerir terapia hormonal sustitutiva; pudiendo en algunos casos reportados presentar menstruaciones e incluso embarazos (8-10). En esta paciente, se practicó valoración por cardiología infantil, encontrándose como hallazgo a la ecocardiografia: estenosis leve a nivel de válvula tricúspide sin repercusión hemodinámica. Se realizó laparoscopia para toma de biopsia y cariotipo gonadal, el cual reportó: cariotipo 45X / 46 XX; lo cual confirma como diagnóstico definitivo, un Síndrome de Turner variedad mosaico y evidencia la utilidad de este tipo de procedimiento quirúrgico en el estudio de todo síndrome disgenético (11); iniciándose posteriormente la evaluación por traumatología para corrección de problemas ortopédicos y el inicio del tratamiento hormonal sustitutivo con apoyo psicológico y reforzamiento de autoestima importante en estas adolescentes (12).
En el segundo caso: la presencia de caracteres sexuales en estadios avanzados de maduración (TANNER), el dolor tipo cólico episódico con presentación cíclica y la ausencia de menstruaciones con presencia de tumor por colección a nivel útero vaginal (hematocolpometra) debe orientar a una imposibilidad existente a nivel del tracto genital para la salida del fluido menstrual (criptomenorrea); obteniéndose como diagnóstico definitivo: Atresia de tercio inferior de vagina, la cual fue corroborada por ecografía pélvica, a pesar de que en el protocolo de estudio estandarizado a nivel mundial, la RMN representa el "Standard Gold" en el abordaje diagnóstico de las malformaciones mullerianas (13,14); en esta oportunidad con una buena ecografía practicada por un observador experimentado, resultó ser un estudio orientador, no invasivo de bajo costo y fácil uso. De la misma forma, es importante señalar que ante la presencia de una malformación mulleriana, es indispensable descartar alguna alteración del tracto urinario, por la clara asociación con alteraciones genitourinarias en esta patología de hasta un 40% (15); esto debido al origen embriológico que comparten ambas estructuras, sobretodo en casos de atresia y / o agenesia vaginal, tal cual se describe en la literatura y como correspondió en este caso. En esta paciente se siguió una conducta expectante con controles clínicos y ecográficos y tratamiento sintomático del dolor pélvico de tres meses desde el inicio del dolor, con la finalidad de lograr adelgazamiento del segmento atrésico por parte del tumor por colección creciente a nivel vaginal y posteriormente se realizó la corrección quirúrgica que consistió en una zeta plastia: procedimiento quirúrgico reconstructivo que consiste en separación, previa disección en la línea media de zona atrésica de dos colgajos cutáneos de vagina para su posterior afrontamiento a mucosa vaginal normal. (15). Posteriormente se realizó drenaje del hematocolpometra y anastomosis término - terminal de bordes de mucosa vaginal no atrésicos.(16-17)
Finalmente en el tercer caso, ante una adolescente con talla alta, escaso vello corporal y púbico, antecedente de cura de hernia inguinal uní o bilateral, ausencia de estructuras mullerianas a la ecografía pélvica y trayecto vaginal corto, debemos plantearnos el diagnóstico de Insensibilidad periférica a los andrógenos variedad completa, ó Síndrome de Morris; cuyo diagnóstico diferencial obligado es con los síndromes de aplasia Mulleriana tipo Síndrome de Rokitansky, el cual se estableció a través de los hallazgos clínicos y ecográficos descritos además del cariotipo (15). Por tratarse en este caso de una variedad completa no cursó con ambigüedad genital desde el nacimiento, lo que ocasionó el diagnóstico tardío en la adolescencia, cuando cursó con amenorrea primaria.
En esta paciente se practicó previa evaluación psicológica, laparotomía exploradora y extirpación de ambas gónadas intraabdominales por el riesgo elevado de malignización en presencia de cariotipo XY (30 %) que se incrementa con la edad (18-20), reportándose en la biopsia de gónadas extraídas, elementos macro y microscópicamente compatibles con tejido testicular, células tubulares hipoplásicas e hiperplasia adenomatosa de células de Leydig. Debido a las dificultades de la paciente para las relaciones sexuales y por no tener actualmente una pareja estable, se realizó la creación de una neovagina, utilizando un segmento de colon sigmoides (21), previa creación de un espacio entre vejiga y recto, la cual fue realizada sin inconvenientes, obteniéndose así resultados satisfactorios.
Conclusiones y recomendaciones: Es indudable que las causas de amenorrea primaria en una adolescente pueden ser muchas y son poco frecuentes en la práctica médica diaria; sin embargo vemos que con simples datos aportados en su mayoría por el examen físico podemos orientar adecuadamente el diagnóstico; de aquí se desprende que el pediatra y todo médico que evalúa niñas y adolescentes (ginecólogo infanto juvenil, cirujano pediatra, urólogo pediatra, etc.) deben siempre incluir la evaluación minuciosa de genitales al examen físico general y con visión multidisciplinaria orientar hacia otras especialidades el caso clínico cuando este lo amerite. Finalmente recomendamos realizar otros estudios que incluyan un número mayor de casos, con la finalidad de establecer un protocolo que oriente el estudio y abordaje interdisciplinario de estas patologías en nuestra región.
BIBLIOGRAFIA
1. Conselo E. Amenorrea en adolescentes. En: Sánchez de la Cruz B, editora. Ginecología Infanto Juvenil. Volumen II. Caracas: Editorial Ateproca; 2000. p. 231-248. [ Links ]
2. Master-Hunter T, Heiman DL. Amenorrhea: evaluation and treatment. Am. Fam Physician. 2006; 73 (8): 1374-82. [ Links ]
3. Deligeoroglou E, Tsimaris P, Deliveliotou A, Christopoulos P, Creatsas G. Menstrual disorders during adolescence. Pediatr Endocrinol Rev. 2006; 3 (1):150-9. [ Links ]
4. Deligeoroglou E, Athanasopoulos N, Tsimaris P, Dimopoulos KD, Vrachnis N, Creatsas G. Evaluation and management of adolescent amenorrea. Ann N Y Acad Sci. 2010; 1205:23-32. [ Links ]
5. Nathan BM, Palmert MR. Regulation and disorders of pubertal timing. Endocrinol Metab Clin North Am. 2005; 34(3):617-41. [ Links ]
6. Bonafe L, Theintz G. Short Stature. Rev Med Suisse. 2006; 2 (54): 526-31. [ Links ]
7. Kesler SR. Turner Syndrome. Child Adolescent Psychiatry Clin N Am. 2007; 16 (3): 709-22. [ Links ]
8. Morgan T. Turner syndrome: diagnosis and management. Am Fam Physician. 2007; 76(3):405-10. [ Links ]
9. Calcaterra V, Lanzarini L, Guerci B, Mancini L, Giovenale D, Scaglia F, Albanesi M, Larizza D. Pregnancy in a woman with Turner syndrome and celiac disease. J Endocrinol Invest. 2007; 30(7):598-600. [ Links ]
10. Rizk DE, Deb P. A spontaneous and eventful pregnancy in a Turner mosaic with previous recurrent miscarriages J. Pediatr Adolesc Gynecol. 2003; 16 (2): 87- 8. [ Links ]
11. Gravholt CH. Clinical practice in Turner syndrome. Nat Clin Pract Endocrinol Metab. 2005; 1(1):41-52. [ Links ]
12. Ságodi l, Ladányi E, Kiss A, Tar A, Lukács V, Minik K, Vámosi I. Pure 46 XY gonadal dysgenesis. Orv. Hetil. 2010; 28 151 (48): 1991-5. [ Links ]
13. Sánchez de la Cruz B, Carrero Fanny, Pérez María M. Conducta quirúrgica en afecciones ginecológicas de niñas. En: Sánchez de la Cruz B, editora. Ginecología Infanto Juvenil. Volumen II. Caracas: Editorial Ateproca: 2000. p. 201-229. [ Links ]
14. Mueller GC, Hussain HK, Smith YR, Quint EH, Carlos RC, Johnson TD, DeLancey JO. Mullerian Duch anomalies: comparison of MRI diagnosis and clinical diagnosis. AJR Am J Roentgenol. 2007; 189(6):1294-302. [ Links ]
15. Creatsas G, Deligeoroglou E. Vaginal aplasia and reconstruction. Best Pract Res Clin Obstet Gynaecol. 2010; 24(2):185-91. [ Links ]
16. Melo F, Godinho C. Agenesis of the vagina. Acta Med Port. 1998; 11(3): 259-62. [ Links ]
17. Oppelt P, von Have M, Paulsen M, Strissel PL, Strick R, Brucker S, Wallwiener D, Beckmann MW. Female genital malformation and their associated anomalies. Fertil Steril. 2007;87(2):335-42. [ Links ]
18. Strawbridge LC, Crouch NS, Cutner AS, Creighton SM. Obstructive mullerian anomalies and modern management. J Pediatr Adolesc Gynecol. 2007; 20(3):195-200. [ Links ]
19. Fallat ME, Donahoe PK. Intersex genetic anomalies with malignant potential. Curr Opin Pediatric. 2006; 18 (3): 305-11. [ Links ]
20. Chipashvili M, Kristesqshvili J, Kopaliani N. Androgen Insensitivity Syndrome in adolescents. Georgian Med New. 2006; 131: 21-4. [ Links ]
21. Alvarez NR, Lee TM, Solorzano CC. Complete androgen insensitivity syndrome: the role of the endocrine surgeon. Am Surg. 2005; 71(3):241. [ Links ]
22. Davies MC, Creighton SM. Vaginoplasty. C. Opin Urol. 2007; 17: 415. [ Links ]