Introducción
La salud bucodental se configura como un pilar fundamental del bienestar integral y un componente inseparable de la calidad de vida en sus dimensiones física, emocional y social. De acuerdo con instituciones gubernamentales como la Organización Panamericana de la Salud (OPS, 2020), resulta prioritario que los sistemas de salud incorporen políticas públicas orientadas a la prevención y la sostenibilidad, en especial aquellas dirigidas a fortalecer la salud oral desde etapas tempranas de la vida. UNICEF (2020) respalda esta visión al destacar que la salud bucal deficiente en la infancia puede afectar negativamente la nutrición, el desarrollo cognitivo y el rendimiento académico, razón por la cual promueve estrategias escolares de higiene oral y acceso a agua segura. Asimismo, la Comisión Económica para América Latina y el Caribe (CEPAL, 2022) advierte que las carencias odontológicas son una expresión concreta de la desigualdad social, y por ello urge a los Estados a implementar servicios gratuitos y universales de salud bucodental.
Esta visión implica trascender el enfoque clínico curativo, dando paso a intervenciones estructuradas como el acceso universal a servicios odontológicos, la educación en hábitos de higiene y medidas de salud pública como la fluorización del agua potable (García et al., 2023). Por su parte, la Federación Dental Internacional (FDI, 2021) ha declarado que la salud bucal no debe reducirse a un asunto estético, sino asumirse como un eje de las políticas de prevención de enfermedades no transmisibles, tales como la diabetes o las enfermedades cardiovasculares. Complementariamente, la Asociación Internacional para la Investigación Dental (IADR, 2020) ha documentado sólidas evidencias que vinculan patologías orales con enfermedades sistémicas, lo que exige un abordaje interdisciplinario y preventivo por parte de los sistemas de salud. En conjunto, estas instituciones coinciden en que la salud bucodental es un indicador clave de equidad y sostenibilidad en salud pública.
En el contexto latinoamericano, no obstante, la salud bucal ha ocupado históricamente un lugar periférico dentro de las agendas públicas. Esta marginalidad ha limitado su inclusión efectiva en políticas de atención primaria y ha restringido el despliegue de acciones sostenidas. Tal como lo señalan Gispert et al. (2015), las intervenciones en salud bucal suelen caracterizarse por su escasa continuidad, fragmentación operativa y ausencia de un enfoque basado en derechos, lo cual contradice principios fundamentales como la equidad, la accesibilidad universal y la justicia sanitaria.
A esta exclusión estructural se suman desigualdades territoriales y económicas que dificultan el acceso equitativo a servicios odontológicos. La Fundación para la Salud Oral (2022) advierte que estas brechas son particularmente evidentes en zonas rurales y poblaciones de bajos ingresos, donde los servicios especializados son escasos o inexistentes. Esta situación exige una acción decidida por parte del Estado, mediante políticas públicas articuladas con sectores como la educación, el trabajo y el desarrollo social (Contreras, 2016; Martínez y López, 2021).
Por otro lado, la literatura especializada resalta la necesidad de diseñar políticas adaptadas al contexto sociocultural específico de cada región. El fracaso de los modelos universales o replicados sin adaptación demuestra la importancia de estrategias basadas en evidencia contextual, que consideren las particularidades de las poblaciones destinatarias (Quispe y Huamani, 2022). En este sentido, el diseño de intervenciones pertinentes implica no solo la producción de conocimiento local, sino también el fortalecimiento de capacidades técnicas en los gobiernos subnacionales y la participación de las comunidades.
Ante este panorama, la presente revisión sistemática tiene como propósito identificar y analizar las principales contribuciones científicas sobre políticas públicas en salud bucal desarrolladas en América Latina durante el periodo 2020-2025. El estudio busca caracterizar las tendencias, enfoques y vacíos existentes, con el fin de aportar evidencia relevante para la formulación de estrategias más integrales, equitativas y efectivas en el ámbito de la salud oral regional.
Metodología
Este estudio se enmarca en una investigación cualitativa con diseño de revisión sistemática, centrada en el análisis de políticas públicas relacionadas con la salud bucal en el contexto latinoamericano. La revisión se realizó siguiendo las pautas metodológicas propuestas por el modelo PRISMA 2020, garantizando la rigurosidad en la identificación, selección y análisis de las fuentes documentales. El objetivo fue explorar las tendencias, enfoques y vacíos existentes en la producción académica sobre esta temática entre los años 2020 y 2025.
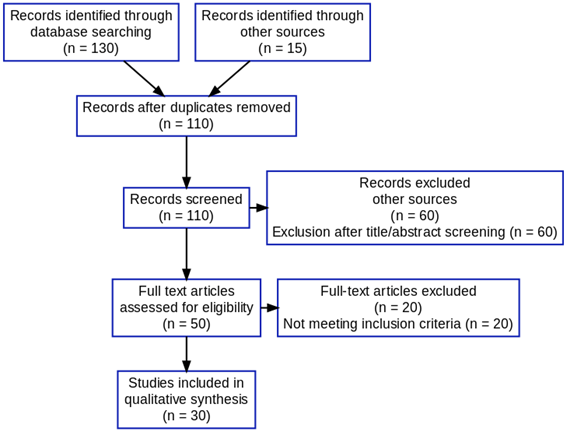
La búsqueda documental se llevó a cabo en dos bases de datos académicas de alto prestigio: Scopus y SciELO, elegidas por su amplia cobertura de investigaciones científicas relevantes para el contexto latinoamericano. El proceso de recuperación de información utilizó términos clave en español y portugués, combinados mediante operadores booleanos como: “salud bucal” AND “políticas públicas” AND “Latinoamérica”, así como expresiones relacionadas, como “acceso a servicios odontológicos” OR “prevención en salud oral”. Esta estrategia permitió identificar un número considerable de publicaciones pertinentes.
Tras una revisión inicial, se seleccionaron 30 artículos que cumplían rigurosamente con los siguientes criterios de inclusión: (a) estudios teóricos o empíricos publicados entre 2020 y 2025 en revistas científicas arbitradas; (b) investigaciones centradas explícitamente en políticas públicas relacionadas con la salud oral en países de América Latina; y (c) disponibilidad de texto completo en alguno de los siguientes idiomas: español, inglés o portugués. Fueron descartadas las fuentes duplicadas, los documentos que no abordaban de forma clara el vínculo entre salud bucal y políticas públicas, los artículos editoriales, las revisiones carentes de sustento metodológico y los estudios realizados en regiones fuera del ámbito latinoamericano.
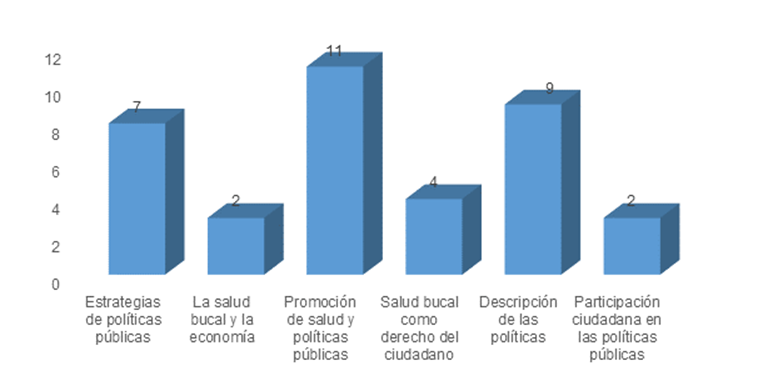
Los datos fueron organizados y clasificados en seis categorías temáticas emergentes, tras una lectura crítica y un análisis de contenido: (1) Promoción de la salud y políticas públicas (11 artículos), (2) Descripción de políticas (9), (3) Estrategias de políticas públicas (7), (4) Salud bucal como derecho del ciudadano (4), (5) Salud bucal y economía (2), y (6) Participación ciudadana en políticas públicas (2). Esta categorización permitió identificar patrones recurrentes, áreas de énfasis y vacíos de investigación, los cuales fueron discutidos en función de su relevancia para la formulación de políticas inclusivas, sostenibles y basadas en evidencia científica en la región.
Nota: fuente: contenido generado desde https://hollyhartman.shinyapps.io/PRISMAFlowDiagram/
En la Figura 2, se puede observar que la promoción de la salud y las políticas públicas presentan una mayor cantidad de artículos. Se formularon protocolos integrales y estandarizaron los puntos de referencia evaluativos en el tratamiento y la profilaxis de diversas patologías bucales. Una ventaja notable de las políticas existentes radica en la facilitación de la promoción y la prevención mediante la enseñanza de metodologías adecuadas de cepillado de dientes, la identificación oportuna de la biopelícula bacteriana y la implementación de discursos educativos motivadores.
Resultados
El análisis sistemático de los 30 artículos revisados permitió identificar seis categorías temáticas principales relacionadas con las políticas públicas en salud bucal en América Latina. Estas categorías reflejan el enfoque multicausal y multidimensional adoptado por las investigaciones en torno a la salud bucodental como componente estratégico de los sistemas sanitarios de la región.
La categoría con mayor representación fue la promoción de la salud bucal en el ámbito de las políticas públicas, evidenciada en 11 estudios (Contreras, 2013; Galante et al., 2022; Contreras, 2016). Esta tendencia señala un cambio de paradigma desde el modelo curativo hacia enfoques preventivos y estructurales, integrando acciones como la educación en higiene oral, la inclusión de contenidos en los currículos escolares y la implementación de políticas de fluoración del agua potable (FDI, 2021; UNICEF, 2019). Los autores coinciden en que la promoción es clave para disminuir la prevalencia de enfermedades como la caries dental o la periodontitis, especialmente en contextos con alta desigualdad en el acceso a servicios de salud (Quispe y Huamani, 2022; Ladera y Medina, 2023).
En segundo lugar, la categoría de “descripción y análisis” de las políticas existentes aparece en 9 artículos, evidenciando el interés por cartografiar marcos normativos, identificar vacíos estructurales y proponer mecanismos de evaluación. Diversos estudios (Garrido y Cornejo, 2021; León et al., 2021; Parise et al., 2020) identifican la fragmentación institucional, la debilidad en la implementación operativa y la escasa evaluación de impacto como obstáculos persistentes. La revisión sugiere fortalecer la gobernanza pública mediante indicadores específicos y mecanismos de control que permitan monitorear la efectividad de las políticas a lo largo del tiempo (CEPAL, 2022; Franco et al., 2004).
La tercera categoría, “estrategias de implementación de políticas públicas”, está representada en 7 estudios. Estas investigaciones proponen enfoques como la atención interprofesional, la territorialización de servicios y la integración de la salud bucal en planes locales de desarrollo (Remuzgo y Remuzgo, 2022; Lara et al., 2020). Se destaca también la necesidad de capacitar al personal de salud en enfoques integrales y establecer presupuestos públicos sostenibles que garanticen la continuidad de los programas (Espinoza Chávez et al., 2025; Ortega et al., 2007).
La categoría "salud bucal como derecho ciudadano", incluida en 4 artículos, plantea la necesidad de reconocer jurídicamente el acceso a la atención bucodental como parte del derecho fundamental a la salud (Lorenzo et al., 2025; Gispert y Bécquer, 2015). Esta perspectiva obliga a los Estados a garantizar servicios universales, con énfasis en poblaciones en situación de vulnerabilidad (niñez, adultos mayores, poblaciones rurales), y promueve la justiciabilidad de este derecho en las cortes constitucionales (Lara-Carrillo et al., 2020).
Por su parte, dos categorías poco desarrolladas pero conceptualmente relevantes fueron: “salud bucal y economía”, y “participación ciudadana en las políticas públicas”, ambas con 2 estudios. En el primer caso, se identificó una escasa evaluación del impacto económico de las enfermedades bucales en los sistemas de salud, lo que limita la construcción de argumentos de costo-beneficio que sustenten su priorización (Herrera-Serna et al., 2020; Cargua Ríos et al., 2025). En el segundo caso, la baja participación de la ciudadanía en el diseño e implementación de políticas de salud bucal afecta su legitimidad y sostenibilidad a largo plazo (Díaz Aldret, 2017; Nogueira et al., 2021).
Principales Contribuciones A Las Políticas Públicas En Salud Bucal
Cada ítem representa un hallazgo o propuesta relevante en torno a la salud bucal y su relación con las políticas públicas. Estos aspectos han sido organizados de acuerdo con su orden de aparición, indicando en cuántos artículos se aborda cada categoría. La Tabla 1 muestra que existen múltiples aportes teóricos y prácticos relacionados con la salud bucal, algunos presentados en pocos artículos y otros abordados hasta en siete estudios. Estas categorías reflejan tanto necesidades como propuestas concretas para el fortalecimiento de la salud bucal desde un enfoque integral e intersectorial.
La categoría con mayor frecuencia (7 artículos) se refiere a la aplicación de diversas estrategias orientadas a reducir la incidencia de la caries dental, lo cual refleja una preocupación constante por mejorar los indicadores de salud desde una perspectiva preventiva.
Asimismo, se identifica la importancia de incorporar la salud bucal en las políticas públicas intersectoriales y de promover sesiones educativas contextualizadas a la realidad de cada comunidad, elementos clave para una atención efectiva. Igualmente, la formulación de propuestas de intervención concreta y el impulso a investigaciones epidemiológicas son considerados esenciales para la planificación basada en evidencia científica.
Por otro lado, varias categorías destacan la necesidad de impulsar políticas públicas específicas en salud bucal como parte de un enfoque de vida saludable en todas las etapas, así como incluir esta temática en la agenda nacional. Se enfatiza también el rol activo de los profesionales odontólogos dentro del proceso de reforma del sistema de salud, con un enfoque que transite de lo curativo hacia la promoción de la salud.
Tabla 1 Frecuencia de las propuestas o aportes realizados en los artículos
| Categorías | Números de artículos |
|---|---|
| Consolidación de políticas públicas mediante planificación gubernamental efectiva | 4 |
| Sesiones educativas alineadas con las realidades sanitarias locales | 3 |
| Iniciativas específicas para garantizar el derecho a la salud oral | 4 |
| Incorporación de la salud bucal en agendas nacionales como parte del bienestar integral | 3 |
| Producción de estudios epidemiológicos para sustentar decisiones y políticas en salud bucal | 3 |
| Inclusión del profesional odontólogo en reformas orientadas a la promoción en salud | 3 |
| Implementación de medidas para reducir la prevalencia de caries dental | 5 |
| Integración de la salud bucal en políticas intersectoriales sostenibles | 3 |
| Ejecución de prioridades nacionales de investigación en salud bucal | 2 |
| Total | 30 |
En conjunto, las categorías de la Tabla 1 evidencian una demanda por estabilidad en las políticas públicas, sostenibilidad en las acciones implementadas, y una visión amplia e inclusiva del derecho a la salud bucal. Estas acciones, de ser articuladas correctamente, permitirían una mejora sustancial en la calidad de vida de las poblaciones más vulnerables.
Discusión
El análisis integral de la literatura revela que la salud bucal continúa siendo una dimensión subordinada en las políticas públicas sanitarias de América Latina, a pesar de su estrecha vinculación con el bienestar general y su potencial para prevenir enfermedades sistémicas (Organización Mundial de la Salud (OMS), 2022; Watt et al., 2020, Cargua et al., 2025; Echevarría et al., 2023). Estudios como los de Franco, Morales y Pérez (2004) y Gispert y Bécquer (2015) insisten en que la incorporación estructural de la salud bucal en la agenda estatal es crucial para alcanzar la equidad en salud. Este rezago se ve reflejado en la escasa sostenibilidad de las políticas existentes y en la ausencia de mecanismos de gobernanza eficaces que articulen los niveles locales, regionales y nacionales (Pimentel et al., 2021; Remuzgo y Remuzgo, 2022).
Una de las principales categorías emergentes en los estudios analizados es la promoción de salud bucal como eje de las políticas públicas, destacando la urgencia de implementar estrategias educativas adaptadas a las realidades socioculturales de cada comunidad (Agudelo et al., 2023; Contreras, 2016; Lara et al., 2020). En esa línea, la educación desde la primera infancia, la formación interprofesional y la concientización ciudadana son componentes esenciales para lograr intervenciones sostenibles (Assadi, 2018; Castañeda y Sotelo, 2023; Garrido y Cornejo, 2021). Además, autores como Martínez y López (2021) y Lorenzo et al. (2025) destacan la necesidad de diseñar políticas que contemplen las condiciones locales para mejorar su efectividad, integrando principios de justicia social y derechos humanos.
En cuanto a la equidad en el acceso, múltiples fuentes confirman que persisten profundas desigualdades derivadas de determinantes sociales como el nivel socioeconómico, la ubicación geográfica o el capital cultural de los usuarios (Fundación para la Salud Oral, 2022; Cunha y Leite, 2022). Esta situación es especialmente grave en contextos de vulnerabilidad, donde los servicios odontológicos son escasos o inexistentes. Tal como señalan Cifuentes y Sánchez (2022), la falta de seguimiento epidemiológico limita la capacidad de planificar acciones basadas en evidencia, perpetuando ciclos de exclusión. Esta carencia se agrava por la ausencia de un enfoque preventivo estructural en muchos programas de salud oral pública (García et al., 2023; Nogueira et al., 2021).
En los estudios analizados se identifica una mayor atención a la conexión entre la salud bucal y diversas condiciones sistémicas, particularmente aquellas de tipo no transmisible, como las enfermedades periodontales, ciertos tipos de cáncer y complicaciones cardiovasculares (Marín-Jaramillo y Duque-Duque, 2021; Herrera-Serna et al., 2020; Morales et al., 2020). A pesar de esta creciente comprensión, todavía persisten limitaciones en la formulación de políticas públicas intersectoriales que aborden dicha relación de forma efectiva. Galante et al. (2022) destacan la necesidad de avanzar hacia un modelo de gobernanza latinoamericana articulado, basado en estándares comunes que fortalezcan tanto los marcos regulatorios como las capacidades técnicas del personal de salud.
Asimismo, los mecanismos de participación ciudadana en la creación y fiscalización de políticas en salud bucal son todavía incipientes (Díaz Aldret, 2017; Díaz Couso et al., 2019). La crisis sanitaria generada por la COVID-19 expuso no solo la debilidad estructural de los sistemas odontológicos, sino también la relevancia de construir estrategias que incluyan a la ciudadanía como agente activo en la prevención y respuesta (Quispe y Huamani, 2022; Cerci et al., 2025). En consecuencia, se vuelve urgente avanzar hacia modelos de gestión inclusivos, que superen el paradigma médico-asistencialista y promuevan la corresponsabilidad entre el Estado y la sociedad civil en la garantía del derecho a la salud oral.
Conclusiones
Los resultados obtenidos evidencian un panorama heterogéneo y con marcadas brechas en la formulación e implementación de políticas públicas orientadas a la salud bucal en América Latina. Aunque se reconocen avances normativos y una creciente producción científica sobre el tema, su incorporación efectiva en los sistemas de salud continúa siendo limitada. La falta de articulación institucional, la discontinuidad de las estrategias gubernamentales y la débil cooperación entre sectores restringen el alcance de estas políticas, especialmente en contextos de alta vulnerabilidad social. A ello se suma la limitada disponibilidad de estudios epidemiológicos actualizados y la escasa inclusión de la ciudadanía en los procesos de decisión, lo cual impacta negativamente en la equidad del acceso a servicios odontológicos.
En respuesta a estos desafíos, se hace necesario adoptar una perspectiva de salud bucal centrada en la justicia social, la prevención y el reconocimiento del derecho a la salud. Para lograrlo, se requiere fortalecer los sistemas de gobernanza, promover la capacitación permanente del personal de salud oral, desarrollar estrategias pedagógicas culturalmente pertinentes, y formular políticas integrales que respondan a las condiciones específicas de cada territorio. Este conjunto de acciones representa un paso fundamental hacia la construcción de sistemas de salud más inclusivos, sostenibles y orientados a garantizar el bienestar bucodental de toda la población de la región.