Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Puericultura y Pediatría
versión impresa ISSN 0004-0649
Arch Venez Puer Ped v.73 n.2 Caracas jun. 2010
Manejo integral de las dislipidemias en niños y adolescentes
Livia Machado de Ponte (1), Coromoto Macías de Tomei (2), Anabel Mejías (3), Coromoto Méndez (4), Gisela Merino (5).
(1) Pediatra Especialista en Nutrición Infantil. Profesora del Postgrado de Pediatría y Puericultura del Hospital Domingo Luciani (UCV). Miembro de la Junta Directiva de la Fundación de Cardiología Preventiva. Caracas, Venezuela
(2) M Sc. en Puericultura y Pediatría. Especialista en Crecimiento, Desarrollo y Nutrición. Profesora Asociada de la Universidad Simón Bolívar en el Postgrado de Nutrición Clínica Opción Pediatría y Maestría en Nutrición. Caracas, Venezuela
(3) Endocrinólogo Pediatra. Adjunto del Servicio de Endocrinología del Hospital Domingo Luciani. Profesora del Postgrado de Pediatría del Hospital Domingo Luciani. Unidad de Endocrinología del Instituto Diagnóstico de Caracas (UNIENDO). Caracas, Venezuela
(4) Cardiólogo Pediatra. Presidenta de la Sociedad Venezolana de Cardiología. Caracas, Venezuela
(5) Endocrinólogo Pediatra. Unidad de Pediatría del Centro Médico Docente La Trinidad. Caracas, Venezuela
Autor corresponsal: Dra. Livia Machado de Ponte Dirección: Torre Alfa, Piso 8, Consultorio 8A. Urbanización Santa Sofía. Caracas, Venezuela Teléfono: +58 212 9854041 Correo electrónico: nutriconsult@hotmail.com
RESUMEN
Las enfermedades cardiovasculares constituyen la primera causa de morbimortalidad a nivel mundial y nacional. La enfermedad arterial coronaria y periférica se encuentra íntimamente ligada a los niveles elevados de lípidos en sangre. La aterosclerosis en una enfermedad que puede iniciarse en los primeros años de vida y manifestarse con severidad en la etapa adulta, si no se realizan medidas correctivas en el paciente de riesgo. Con el objetivo de actualizar las pautas nacionales para el manejo del paciente con dislipidemia, se reunieron un grupo de investigadores venezolanos en el año 2010, a propósito del III Consenso Nacional para el Manejo del Paciente con Dislipidemia. Se presentan las conclusiones y recomendaciones del grupo de trabajo: Manejo Integral de las Dislipidemias en niños y adolescentes. Se incluyen las estrategias para prevención, recomendaciones generales para la población pediátrica, con énfasis en recomendaciones individuales para niños y adolescentes de alto riesgo.
Palabras clave: dislipidemia, hipercolesterolemia, ateroesclerosis, factores de riesgo, niños, adolescentes.
SUMMARY
Cardiovascular diseases are the leading cause of morbidity and mortality at global and national levels. Coronary and peripheral arterial disease is closely linked to high lipid levels in blood. Atherosclerosis is a disease that can begin in the first years of life and be clinical with severity in adult life, if you do not perform corrective action in patient at risk. With the objective of updating national guidelines for the management of Dyslipidemia patients met Venezuelan researchers in 2010 concerning III National Consensus for the Management of Patient with Dyslipidemia, then presented the conclusions and recommendations of the Working Group: Integral Management of Dyslipidemias in children and adolescents. It includes strategies for prevention, general recommendations for the pediatric population, with enphasis on high risk children and adolescents.
Keywords: Dyslipidemia, hypercholesterolemia, atherosclerosis, risk factors, children, adolescents.
Recibido: 21/05/2010 Aceptado: 25/06/2010
INTRODUCCIÓN
La mayoría de los estudios poblacionales longitudinales han establecido una correlación positiva entre los niveles de Colesterol total y LDL-colesterol en sangre, y la morbimortalidad por enfermedades cardiovasculares. La intervención dirigida a la reducción de los niveles de LDL- colesterol, disminuyen el riesgo de enfermedad coronaria. Estudios realizados en adultos, han demostrado que niveles bajos de HDLcolesterol también se han asociado con incremento de la mortalidad (1,2).
ETIOPATOGENIA
Las alteraciones ateroscleróticas tienen su origen en la niñez, por lo tanto es necesario identificar los marcadores de riesgo en etapas tempranas. Estudios longitudinales, han establecido que los niveles de colesterol presentan una canalización a lo largo del tiempo, lo que significa que los niños, niñas y adolescentes que presentan niveles ascendentes de LDL- colesterol, muestran una mayor susceptibilidad de permanecer con cifras altas en la edad adulta (3).
Existe suficiente evidencia anatomoclínica que los altos niveles de colesterol en niños y adolescentes se asocian a la presencia de lesiones ateroscleróticas en coronarias y otras arterias; además, el proceso aterosclerótico precede las manifestaciones clínicas por años y hasta por décadas. Es necesario minimizar los factores de riesgo en la población joven, mediante la instauración de hábitos de vida saludables que disminuyen el riesgo de aparición de otras enfermedades crónicas no transmisibles en el adulto como la obesidad, hipertensión arterial, diabetes tipo 2, osteoporosis y cáncer, entre otras (4,5).
ESTRATEGIAS DE MANEJO
El II Consenso Nacional para el Manejo del Paciente con Dislipidemia (5), la Academia Americana de Pediatría (AAP) (6), la American Heart Association (AHA) (7) y el National Colesterol Education Program (NCEP) (8) establecen dos estrategias a seguir:
a) Recomendaciones generales para la población con el fin de mantener los niveles bajos de colesterol en todos los niños, niñas y adolescentes;
b) Intervención individual en el paciente con alto riesgo para el desarrollo de enfermedad cardiovascular.
Las modificaciones del estilo de vida han sido uno de los recursos más importantes en la prevención y tratamiento de las enfermedades cardio y cerebrovasculares, así como otras no transmisibles. La dieta es el tratamiento de elección inicial en la edad pediátrica, independientemente de la causa de la dislipidemia (9).
RECOMENDACIONES GENERALES
Estas recomendaciones se ajustan a la población infantil en general, a partir de los 2 años de vida. Son medidas de prevención primaria, y se basan en cambios en el estilo de vida y parámetros nutricionales que ayudan a mantener bajos los niveles de lípidos y minimizan el riesgo a desarrollar enfermedades cardiovasculares (5-9).
Dentro de las recomendaciones nutricionales, se debe enfatizar la implementación de un plan de alimentación bajo en grasas saturadas y colesterol, las cuales han demostrado que no afectan el crecimiento y desarrollo en las poblaciones estudiadas (10).
Plan de alimentación normocalórica, con una distribución adecuada de nutrientes, ajustado a su edad, sexo y actividad física. Si es posible, adaptarlo al ritmo individual de crecimiento y maduración ósea, sobre todo durante la pubertad (11-13).
El total de grasas no debe superar el 30%, ni ser menor del 20% de las calorías totales ingeridas. Evitar el consumo de alimentos ricos en grasas, como frituras, untados, rebosados y empanizados.
El total de grasas saturadas debe ser inferior al 10% del total de calorías ingeridas, de las cuales las grasas trans no deben ser mayores del 1al 3%, y garantizar un aporte mayor del 10% de ácidos grasos poliinsaturados.
Ingerir menos de 300 mg de colesterol al día
Consumo de 5 o más intercambios de frutas y vegetales al día.
Consumir entre 6 y 11 raciones de carbohidratos, preferiblemente cereales integrales y otros granos al día, ricos en minerales y fibra.
Verificar un aporte adecuado de fibra (gramos de fibra/día = Edad en años + 5 gr).
Los niños mayores de 2 años pueden ingerir productos lácteos descremados o parcialmente descremados, para garantizar el aporte de calcio y para obtener una mineralización ósea adecuada, sin exceder los requerimientos por grupo etario.
En los menores de 2 años se recomienda: lactancia materna hasta los 2 años, exclusiva hasta los 6 meses e iniciar la alimentación complementaria a partir de esta edad. Evitar el consumo de leche entera de vaca.
ACTIVIDAD FÍSICA
La actividad física regular tiene efectos favorables sobre la mayoría de los factores de riesgo para enfermedad cardiovascular, lipídicos y no lipídicos, independientemente de la intensidad del ejercicio realizado (14,15). Se ha demostrado una mejoría significativa del perfil lipídico; incremento del HDL-C y una importante reducción de los triglicéridos en las personas activas; disminución de LDL-C y apolipoproteína, con poco efecto en el colesterol total. Así mismo, se ha observado una reducción de la proporción de las partículas pequeñas y densas, principales responsables del daño arterial (14,16). En el estudio Muscatine se reportó un incremento en HDL-C en 11% y disminución de LDL-C en 5% con el ejercicio aeróbico (17). Además de los efectos fisiológicos conocidos del ejercicio, como la mejoría de la perfusión y oxigenación tisular, aumento de la masa muscular, entre otros, el ejercicio incrementa la sensibilidad a la insulina y la función endotelial, lo cual mejora el control glicémico de los niños y reduce los valores de la presión arterial (18).
El ejercicio mínimo debe ser de 30 minutos en promedio al día, actividad física moderada. El ejercicio meta debe ser de más de 1 hora al día; la actividad física sedentaria se debe reducir a menos de 2 horas/día. El tiempo del ejercicio varía de acuerdo a la edad del niño y del IMC. Los obesos inician con actividad física moderada de 15 minutos diarios, el ejercicio en el preescolar debe ser de diversión fundamentalmente. El ejercicio físico recomendado debe ser fundamentalmente aeróbico, como caminar, trotar, correr, nadar, montar bicicleta convencional o estática, o usar equipos que ejercitan miembros inferiores y superiores simultáneamente (ejercicio elíptico) (19).
TABAQUISMO
Existen múltiples evidencias del efecto deletéreo del cigarrillo en la salud del ser humano y de sus efectos cardiovasculares, por lo que en los pacientes con dislipidemia se hace primordial la corrección de este pésimo hábito. Por otro lado, en el fumador pasivo, incluso por breves períodos, se disminuye abruptamente la velocidad de reserva del flujo coronario, lo que puede ser causado por disfunción endotelial en la circulación coronaria (20). El humo del cigarrillo demostró disminuir las concentraciones de HDL-C en fumadores activos y pasivos (21). Es de vital importancia hacer del conocimiento del niño con dislipidemia y de sus familiares, la importancia de evitar el uso del cigarrillo en el hogar.
RECOMENDACIONES INDIVIDUALES (PACIENTES DE ALTO RIESGO)
Se recomienda monitorizar los niveles de colesterol en los niños pertenecientes a familias con alto riesgo cardiovascular o que presenten algún factor de riesgo individual.
Existen algunos factores de riesgo familiares a identificar, como (5-9,22):
Enfermedad cardiovascular prematura en familiares menores de 55 años (padres, hermanos, abuelos, tíos y tías).
Historia familiar de hipercolesterolemia, familiares con niveles de colesterol total > 240 mg/dL.
Historia familiar cardiovascular desconocida.
Por otra parte, se debe investigar la presencia de factores de riesgo en el niño, de carácter individual que contribuyen a la aparición temprana de enfermedad cardiovascular
Hipertensión arterial
Hábito de fumar
Inactividad física o sedentarismo
HDL-C menor de 35 mg/dL
Obesidad (A partir de los 2 años, IMC > del percentil 90) (23)
Ingesta excesiva de alcohol, en adolescentes.
Uso de medicamentos asociados con hiperlipidemias, como ácido retinoico, anticonceptivos orales, anticonvulsivantes, antineoplásicos, entre otros
Enfermedades crónicas previamente diagnosticadas como: diabetes, síndrome nefrótico, hipotiroidismo, entre otras
Según las recomendaciones de la American Heart Association (AHA) (6) y de la Academia Americana de Pediatría (AAP) (7), las cifras de colesterol en niños y adolescentes de 2 a 19 años, se clasifican de la siguiente manera:
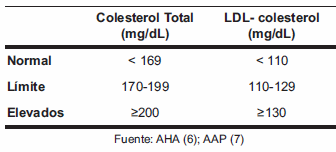
Los valores puntuales de colesterol total 170 mg/dL y 200 mg/dL se aproximan a los percentiles 75 y 90, tanto para la población venezolana, como para la americana. En Venezuela, en la actualidad no se dispone de valores para otras fracciones lipídicas (24).
Todos los niños con niveles de LDL-colesterol ≥ 130 mg /dL deben iniciar un plan de alimentación instaurado por un especialista en nutrición, siguiendo las recomendaciones indicadas para la población general (5-9). La educación dietética es la clave del éxito en este grupo etario y puede colaborar en la difusión del cambio de hábito de vida saludable en el resto del grupo familiar. Este patrón dietario se debe mantener por un período no menor a 3 meses. Si al cabo de este tiempo los valores persisten por encima de 130 mg/dL, se inicia un control más estricto, reduciendo el aporte de grasas saturadas a 7% del total de calorías ingeridas y el colesterol dietario a menos de 200 mg/día; esta dieta requiere una vigilancia del aporte calórico, vitamínico y de minerales (25).

El paciente en alto riesgo para enfermedad cardiovascular se clasifica en tres grupos según manifestaciones clínicas, disfunción cardiovascular o la presencia de alteraciones anatomopatológicas (25):
Grupo 1. Alto Riesgo: evidencia de manifestaciones clínicas y/o alteraciones anatomo-patológicas de enfermedad coronaria antes de los 30 años. Este grupo representa manifestaciones equivalentes a enfermedad coronaria. En él se sitúan los pacientes con hipercolesterolemia familiar homocigota, diabetes tipo 1, enfermedad renal crónica o enfermedad terminal renal; pacientes en período posterior a trasplante cardíaco, enfermedad de Kawasaki complicada con aneurisma coronario. Este grupo debe ser controlado estrictamente por especialistas, evitar la asociación con otros factores para enfermedad cardiovascular, manteniendo unos niveles de LDL-colesterol <100 mg/dL (26).
Grupo 2. Riesgo Moderado: evidencia fisiopatológica de disfunción arterial, identificada como un proceso de aterosclerosis elevada antes de los 30 años. Requieren vigilancia estrecha y control de los niveles lipídicos fijando una meta < 130 mg/dL de LDL- colesterol, estos niños y adolescentes deben ser supervisados por especialistas en el área. En este grupo se sitúan: hipercolesterolemia familiar heterocigoto, enfermedad crónica inflamatoria (paciente postoperatorio de trasplante, lupus eritematoso sistémico, síndrome nefrótico), enfermedad de Kawasaki con aneurisma coronario en regresión, diabetes tipo 2, niños HIV positivos tratados con anti retrovirales tipo inhibidores de las proteasas.
Grupo 3. En Riesgo: presencia de factores de riesgo cardiovascular con evidencia epidemiológica de enfermedad coronaria asociada o no a disfunción cardiovascular después de los 30 años; este grupo requiere las mismas recomendaciones y metas indicadas para la población general. En este grupo se sitúan: enfermedad arterial congénita, enfermedad de Kawasaki sin evidencia de alteración coronaria, y sobrevivientes de enfermedad cancerígena. Vigilar que el valor de LDL-colesterol no supere los 160 mg/dL.
Estudios longitudinales como el de Framingham (27), han demostrado que los niveles de HDL-colesterol representan un alto riesgo para el desarrollo de enfermedad cardiovascular en el adulto. En niños y adolescentes, se considera bajo a un valor HDL < 35 mg/dL. Se debe buscar la asociación a otros factores de riesgo a corregir tales como sedentarismo, obesidad, hábito de fumar o hipertrigliceridemia. No se ha aprobado el tratamiento farmacológico en estos casos (25).

La significación de los niveles elevados de triglicéridos en la niñez y su asociación a enfermedad cardiovascular en la adultez no ha sido claramente establecida. Sin embargo, valores de triglicéridos > 200 mg/dL se relacionan con obesidad y responden bien a la corrección del sobrepeso y del sedentarismo. Se recomiendan modificaciones de la dieta con disminución del consumo de grasa y azúcares simples e incremento del consumo de ácidos grasos omega 3 (aceite de pescado, aceite vegetal). Valores de triglicéridos por encima de 500 mg/dL, pueden sugerir la presencia de una alteración metabólica u hormonal que requiere la evaluación de un especialista. Es importante descartar siempre otras enfermedades secundarias como diabetes, hiperinsulinismo, pancreatitis y otros tipos de dislipidemias como la tipo IV (segunda causa de dislipidemia en niños) (28).
El síndrome metabólico en niños confiere un incremento significativo para enfermedad cardiovascular, proceso de aterosclerosis acelerada y dislipidemia; algunos estudios han confirmado una fuerte asociación entre la obesidad infantil con el desarrollo de resistencia a la insulina y un incremento del riesgo cardiovascular (23,29).
TRATAMIENTO FARMACOLÓGICO
La evidencia como base para la intervención terapéutica en niños con dislipidemia es muy limitada y controversial, las recomendaciones se basan mayormente en consensos de expertos en el tema o en estudios de corto y mediano plazo aleatorios, que se han conducido para el uso de las estatinas (6,30). En general, todos los estudios en niños, niñas y adolescentes, sugieren el uso de medicamentos en los pacientes con hipercolesterolemia familiar homocigota o en los varones púberes mayores de 10 años y en las adolescentes post menárquicas, cuyos niveles de LDL-colesterol persisten elevados tras la falla de las recomendaciones dietéticas previas. Estos pacientes deben presentar un valor de LDL-colesterol > 190 mg /dLo LDL-colesterol > 160 mg /dL asociado a una fuerte historia familiar de enfermedad cardiovascular o a la presencia de 2 o más factores de riesgo individual (HDL bajo, cigarrillo, obesidad, hipertensión o diabetes) y que no tengan evidencia de contraindicación para la terapia médica, como enfermedad hepática o miopatías (31).
Los niños que requieren tratamiento farmacológico deben ser manejados por especialistas experimentados en esta área. Ellos demandan un control a largo plazo y monitorización estrecha, haciendo énfasis en las interacciones entre los factores de riesgo descritos. Existen varias alternativas farmacológicas en el tratamiento; el medicamento debe ser seleccionado de acuerdo al tipo de dislipidemia, edad del paciente y los posibles efectos secundarios (32).
Desde al año1992, la FDA aprobó la utilización de diferentes tipos de medicamentos en estos niños. Las estatinas siguen como primera opción en aquellos niños que las requieran; se prefiere la utilización a la mínima dosis, con vigilancia de los pacientes y del progreso de su maduraciones ósea y sexual (33), de los calambres musculares y monitoreo periódico de creatin-fosfokinasa y transaminasas hepáticas; muy estrechamente en pacientes que realizan actividad física intensa, deportes de contacto o levantamiento de pesas. Estudios con diferentes estatinas demuestran excelente reducción de LDL-colesterol con pocos efectos en un período de hasta 24 meses, el crecimiento y maduración no se ven afectados cuando se compara con el placebo (34 -39).
Se recomienda suspender la medicación si los niveles de transaminasas son tres veces mayores que el límite superior normal o si el paciente presenta dolores musculares persistentes. El uso de las estatinas en adolescentes femeninas sexualmente activas, debe considerarse con cuidado por los riesgos explícitos, y por no estar aprobado su uso en el embarazo.
Las resinas (secuestrantes de ácidos biliares) fueron recomendadas como de primera elección, pero su efectividad es muy baja, por lo cual se debe considerar su uso.
La ezemitiba, un inhibidor de la absorción intestinal de colesterol, aprobado en mayores de 10 años, representa una alternativa en los pacientes de difícil manejo, en virtud de las características de seguridad de este fármaco (escasa absorción y poco riesgo de efectos adversos) (40); sin embargo, no se ha probado su eficacia en niños.
Las resinas biliares se combinan con ácidos biliares del intestino, lo que disminuye la circulación enterohepática, y ayudan a la excreción del pool del colesterol. Estos agentes son usados en niños por su baja absorción (30).
Los derivados del ácido fíbrico: fibratos, disminuyen los triglicéridos e incrementan el HDL-colesterol. Sólo se justifica su uso en niños y adolescentes con niveles tan altos de triglicéridos, que presenten alto riesgo de pancreatitis secundaria (28).
RECOMENDACIONES FINALES
Como se ha mencionado anteriormente, el proceso aterosclerótico comienza en la niñez. La disminución de los factores de riesgo en el paciente o su intensidad está asociada con la reversión de las anormalidades vasculares en niños, por ello es fundamental la identificación y tratamiento del paciente de alto riesgo. En nuestro país existen pocos datos epidemiológicos para determinar la magnitud del problema.
Un punto importante es el estudio de los padres en el niño con dislipidemia. Las estrategias dirigidas a la reducción de los factores de riesgo, deben incluir a todo el grupo familiar, en lo referente a la adquisición de hábitos de vida saludables.
Se debe exaltar a la comunidad en general y a la escolar en especial, a una educación preventiva que abarque las recomendaciones para disminuir la presencia de factores de riesgo en nuestra población joven.
REFERENCIAS
1) Berenson G, Srinivasan S, Bao W, Newman W, Tracy R, Wattigney W Association between multiple cardiovascular risk factors and atherosclerosis in children and young adults. The Bogalusa Heart Study. N Engl J Med 1998;338:1650–1656. [ Links ]
2) Lauer RM, Clarke W. Use of cholesterol measurements in childhood for the prediction of adult hypercholesterolemia: The Muscatine Study. JAMA 1990; 264:3034-3038. [ Links ]
3) Kwiterovich P. Clinical and laboratory assessment of cardiovascular risk in children: Guidelines for screening, evaluation, and treatment. J Clin Lipidol 2008; 2(4): 248–266. [ Links ]
4) Strong J, Malcom G, McMahan CA, Tracy R, Newman W, Herderick E, et al. for The pathobiological Determinants of Atherosclerosis in Youth Research Group (PDAY): Prevalence and extent of atherosclerosis in adolescents and young adults implications for prevention from the Pathobiological Determinants of Atherosclerosis in Youth Study. JAMA 1999; 281:727–735. [ Links ]
5) McGill H, McMahan A. Preventing Heart Disease in the 21st Century: Implications of the Pathobiological Determinants of Atherosclerosis in Youth (PDAY) Study. Circulation 2008;117:1216-1227. [ Links ]
6) Machado L, Mejías A, Figueroa O, Rojas C. Prevención Cardiovascular en Poblaciones Especiales Niños y Adolescentes. Mujeres. En: J.I. Arocha, C. Ponte (eds.). II Consenso Nacional para el Manejo del Paciente con Dislipidemia. ILIB Venezuela. Caracas 2005, pp. 69-75. [ Links ]
7) Daniels S, Frank R. Greer and the Committee on Nutrition Lipid Screening and Cardiovascular Health in Childhood. Pediatrics 2008;122:198-208. [ Links ]
8) National Cholesterol Education Program (NCEP): Highlights of the report of Expert Panel on Blood Cholesterol Levels in Children and Adolescents. Pediatrics 1992;89:495-501. [ Links ]
9) Machado L, Mejías A. Dislipidemia en el Niño, Niña y Adolescente. En: L. Machado, I. Espinoza, R. Santiago (eds.). Nutrición Pediátrica. Sociedad Venezolana de Puericultura y Pediatría. Editorial Panamericana. Caracas 2009, pp. 274-300. [ Links ]
10) The DISC Collaborative Research Group. Efficacy a safety of lowering dietary intake of fat and cholesterol in children with elevated low-density lipoprotein cholesterol. The Dietary Intervention Study in Children (DISC). The Writing Group for the Disc Collaborative Research Group. JAMA 1995; 273:1429-1435. [ Links ]
11) Soto I, Boninni J, Martínez E, Millán A, Suárez E, Vargas F. Nutrición del Lactante. Arch Venez Puer Ped 2001; 64: S13- S17. [ Links ]
12) Correa C, Castillo C, Leisse P, Ciccone F, Narváez R. Alimentación del Escolar. Arch Venez Puer Ped 2001; 64: S23- S27. [ Links ]
13) Macías-Tomei C, Dam de Chacón B, Barbella Z, Suárez O, Pagés M, Villarroel M, et al. Recomendaciones de Energía y Nutrientes en Adolescentes. Arch Venez Puer Ped 2001; 64: S28- S34. [ Links ]
14) Tolfrey K, Jones A, Campbell I. Lipid-Lipoproteins in Children: An Exercise Dose-Response Study. Med Sci Sports Exerc 2004;36:418-427. [ Links ]
15) Kraus W, Houmard J, Duscha B, Knetzger K, Wharton M, McCartney J, et al. Effects of the amount and intensity of exercise on plasma lipoproteins. N Engl J Med 2002; 347: 1483-1492. [ Links ]
16) Daniels S. Exercise and Lipids abnormalities. Pediatr Cardiol 1999;20:71-77. [ Links ]
17) Janz K, Dawson J, Mahoney L. Increases in physical fitness during childhood improves cardiovascular health during adolescent: The Muscatine Study. J Sports Med 2002;42:83-88. [ Links ]
18) Kelly A, Wetzsteon R, Kaiser D, Steiberger J, Bank A, Denguel D. Inflammation, insulin and endotelial function in overweight children and adolescents: The role of exercise. J Pediatr 2004;145: 731-736. [ Links ]
19) Williams C, Hayman L, Daniels S, Robinson T, Steinberger J, Paridon S, et al. Cardiovascular Health in Childhood. A Statement for Health Professionals from the Committee on Atherosclerosis, Hypertension, and Obesity in the Young (AHOY) of the Council on Cardiovascular Disease in the Young, American Heart Association. Circulation 2002; 106:143-160. [ Links ]
20) Slade J. Adolescent Nicotine Use and Dependence. Adolesc Med 1993; 4: 305-320. [ Links ]
21) Neufeld E, Mietus-Snyder M, Beiser A, Baker A, Newburger J, Shenker I, et al. Passive Cigarette Smoking and Reduced HDL Cholesterol Levels in Children with High-Risk Lipid Profiles . Circulation 1997;96:1403-1407. [ Links ]
22) Gidding S, Denninson B, Birch L, Daniels S, Gilman M, Lichtenstein A, et al. Dietary Recommendations for children and Adolescents: A Guide for Practitioners. Pediatrics 2006;117: 544-559. [ Links ]
23) Macías-Tomei C, Maulino N. Obesidad y Sindrome Metabólico. En: L. Machado, I. Espinoza, R. Santiago (eds.). Nutrición Pediátrica. Sociedad Venezolana de Puericultura y Pediatría. Editorial Panamericana; Caracas, 2009. p. 241-272. [ Links ]
24) Méndez Castellano H, Bosch V. Bioquímica: colesterol y triglicéridos. Percentiles según intervalos de edad y sexo. En: H. Méndez Castellano, editor. Estudio Nacional de Crecimiento y Desarrollo Humanos de la República de Venezuela: Proyecto Venezuela. Tomo III. Escuela Técnica Popular Don Bosco. Caracas 1996, pp.1270-1273. [ Links ]
25) Kavey R, Allada C, Daniels S, Hayman L, Mc Crindle B, Newburger J, et al. Cardiovascular Risk Reduction in High Risk Pediatrics Patients.. Circulation 2006; 114: 2710-2738. [ Links ]
26) American Diabetes Association. Consensus Statement. Management of Dyslipidemia in Children and Adolescents with Diabetes. Diabetes Care 2003; 26: 27. [ Links ]
27) Framingham - Kannel W, Castelli W, Gordon T. Cholesterol in the prediction of atherosclerotic disease. New perspectives based on The Framingham study. Ann Intern Med 1979; 90:85-91. [ Links ]
28) Manlhiot C, Larsson P, Gurofsky R, Smith R, Fillingham C, Clarizia N, et al. Spectrum and Management of Hypertriglyceridemia Among Children in Clinical Practice. Pediatrics 2009;123;458-465. [ Links ]
29) McMahan C, Gidding S, Malcom G, Tracy R, Strong P, McGill H. Pathobiological Determinants of Atherosclerosis in Youth (PDAY) Research group. PDAY Risk scores are associated with early and advanced atherosclerosis. Pediatrics 2006;118:1447-1455. [ Links ]
30) Brian W, McCrindle B, Urbina E, Dennison B, Jacobson M, Steinberger J, et al. Drug Therapy of High-Risk Lipid Abnormalities in Children and Adolescents. Circulation 2007; 115: 1948-1967. [ Links ]
31) Kavey R, Daniels S. American Heart Association guidelines for primary prevention of atherosclerotic cardiovascular disease beginning in childhood. Circulation 2003; 107:1: 562-566. [ Links ]
32) Merino de Méndez G. Manejo de las dislipidemias en niños y adolescentes. Arch Venez Puer Ped 2007; 70:130-135. [ Links ]
33) Wiegman A, Hunten B, Groot E, Rodenburg J, Bakker H, Buller H, et al. Efficacy and safety of statin therapy in children with familial hypercholesterolemia: a randomized controlled trial. JAMA 2004;292:331-337. [ Links ]
34) De Jongh S, Ose L, Szamosi T, Gagne C, Lambert M, Scott R, et al. Simvastatin in Children Study Group: Efficacy and safety of statin therapy in children with familial hypercholesterolemia: a randomized, double-blind, placebo controlled trial with simvastatin. Circulation 2002; 106: 2231–2237. [ Links ]
35) Knipscheer H, Boelen C, Kastelein J, Van Diermen D, Groenemeijer B, Van Den Ende A, et al. Short-term efficacy and safety of pravastatin in 72 children with familial hipercolesterolemia. Pediatr Res 1996; 39:867-871. [ Links ]
36) Firth J, Marais A, Byrnes P, Fusco R, Bonnici F. Fluvastatin in heterozygous familial hipercolesterolemia. Cardiol Young 2000; 10 (Supp l2):35. [ Links ]
37) Stein EA, Illingworth DR, Kwiterovich PO, Liacouras CA. Efficacy and safety of lovastatin in adolescent males with heterozygous familial hypercholesterolemia: a randomized controlled trial. JAMA 1999; 281:137–144. [ Links ]
38) Hedman M, Neuvonen PJ, Neuvonen M, Antikainen M. Pharmacokinetics and pharmacodynamics of pravastatin in children with familial hypercholesterolemia. Clin Pharmacol Ther 2003; 74:178-185. [ Links ]
39) Avis H, Hutten B, Gagné C, Langslet G, McCrindle B, Wiegman A, et al. Efficacy and Safety of Rosuvastatin Therapy for Children with Familial Hypercholesterolemia. JACC 2010; 55: 1121-1126. [ Links ]
40) Bruckert E, Giral P, Tellier P. Perspectives in Cholesterol-Lowering Therapy. The role of ezetimibe, a new selective inhibitor of intestinal cholesterol absorption. Circulation 2003;107 (3): 124-128. [ Links ]














