Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Puericultura y Pediatría
versión impresa ISSN 0004-0649
Arch Venez Puer Ped vol.78 no.4 Caracas dic. 2015
Propranolol en el tratamiento del hemangioma periocular. Presentación de un caso clínico
Germán Rojas (1), Adriana Palermo (1), Pedro Zacarías (2), Nacarid Coa (3)
(1) Pediatra adjunto, Hospital Central IVSS Dr. Luis Ortega
(2) Cardiólogo Pediatra, Hospital Central IVSS Dr. Luis Ortega
(3) Oftalmólogo Pediatra, especialista en estrabismo
Correspondencia: Dr. Germán Rojas Loyola, Cel: 0416-6950763 Fax: 0295-2423850 mail: grojasloyola@hotmail.com
RESUMEN
Los hemangiomas infantiles (HI) son los más comunes tumores vasculares benignos de la infancia. Más del 60% de HI ocurren en la cara, cabeza y cuello. Aunque son benignos, la localización en los párpados, punta nasal, labios y oídos pueden poner en peligro la respiración, la alimentación y la visión u ocasionar la desfiguración irreversible. El sangrado, la ulceración y la infección pueden ocurrir en hasta el 20% de los casos. Estudios anteriores han revelado que el propranolol, timolol y nadolol son eficaces en el tratamiento de los hemangiomas cutáneos, orbitales, hepáticos y subglóticos. La ambliopía es la preocupación principal por la deprivación del estímulo, produciendo anisometropía, estrabismo secundario o desplazamiento del globo ocular. Se presenta el caso de una paciente con diagnóstico de HI pericoular a quien se indicó tratamiento con Propranolol a 2mg/kg/día en los 6 primeros meses de vida.
Palabras clave: propranolol; hemangioma infantil; hemangioma pericoular; betabloqueante
Propranolol in the treatment of periocular haemangioma. A clinical case
SUMMARY
Infantile haemangiomas (IH) are the most common benign vascular tumors of childhood. More than 60% of IH occur on the face, head and neck. Although they are benign, the location on the eyelids, tip of the nose, lips and ears can endanger breathing, feeding and vision or lead to irreversible disfigurement. Bleeding, ulceration and subsequent infection can occur in up to 20% of cases. Previous studies revealed that propranolol, nadolol and timolol are effective as treatment of cutaneous, orbital, subglottic and liver hemangiomas. Amblyopia is the primary concern due to the deprivation of the stimulus, producing anisometropia secondary strabismus or displacement of the eyeball. We present the case of a patient with the diagnosis of periocular IH, who was treated with propranolol, 2mg/kg/day during the 6 first months of life.
Key words: propranolol; infantile haemangioma; periocular haemangioma; beta-blocker
Recibido: 30/8/2015
Aceptado: 1/11/2015
INTRODUCCIÓN
Los hemangiomas infantiles (HI) son los tumores vasculares benignos más comunes de la infancia que afectan hasta el 10% de los niños, con una relación entre mujeres y hombres de 3:1 y una mayor prevalencia en la población caucásica. La prematuridad y el bajo peso al nacer (<1500 gr) son considerados como posibles factores predisponentes. Los HI se caracterizan por una evolución clínica e histológica trifásica con un rápido crecimiento (fase proliferativa), seguida de una meseta y un lenta involución espontánea (fase involutiva. (1).
Más del 60% de HI ocurren en la cara, cabeza y cuello. Aunque son benignos, la localización en los párpados, punta nasal, labios y oídos pueden poner en peligro la respiración, la alimentación y la visión o llevar a la desfiguración irreversible. El sangrado, la ulceración y la infección subsecuentes pueden ocurrir en hasta el 20% de casos. El reconocimiento temprano y el tratamiento de lesiones críticas ayudan a la prevención o reducción al mínimo de complicaciones. Antes del 2008, el tratamiento para los HI había incluido corticosteroides sistémicos e intralesionales y α-interferón, los cuales tuvieron efectos adversos significativos. (1)
En 2008, Léauté-Labrèze y cols. describieron su fortuito descubrimiento del efecto antiproliferativo del propranolol en HI graves. Los autores describen la rápida aparición de los efectos del tratamiento con propranolol como un cambio en el color del HI del rojo al violeta dentro de las primeras 24 horas y también observaron un ablandamiento de las lesiones. Posteriormente, una serie de estudios prospectivos demostraron que los bloqueadores beta (β-adrenérgicos antagonistas) diferentes al propranolol (timolol y nadolol) son eficaces para detener el crecimiento de hemangiomas, con pocos efectos adversos. Estos datos revelaron que el propranolol, timolol y nadolol son eficaces en el tratamiento de los hemangiomas cutáneos, orbitales, hepáticos y subglóticos y que pueden ayudar a la resolución de los hemangiomas ulcerados. (2)
El Propranolol, un β-bloqueante no selectivo, ha sido ampliamente utilizado en cardiología pediátrica con efectos en diferentes sistemas y órganos. Es altamente lipofílico y se somete a un amplio metabolismo de primer paso por el hígado, llegando a la circulación sistémica sólo el 25%. Tiene una corta vida media de 3 a 6 horas, lo que demuestra el efecto pico 1 a 4 horas después de la administración. Su respuesta generalmente es más pronunciada después de la primera dosis. La dosificación comienza en 0,5 a 1,0 mg/kg/día y se divide de 2 a 3 veces al día para que se corresponda con la alimentación; aunque la facilidad de administración dos veces al día puede aumentar la adherencia. La dosis se incrementa gradualmente a la meta de 2 mg/kg al día, pero tiene un rango de 0.75 a 4 mg/kg/día. La dosis debe ajustarse siempre a los cambios de peso (3). Las dosis de 2–3 mg/kg/día se asocian con tasas de complicación variable (> 62.1%), incluyendo hipotensión, bradicardia, trastornos gastrointestinales, extremidades frías, broncoespasmo, trastornos del sueño, hiperpotasemia e hipoglicemia. Esto hace necesario en algunos pacientes reducir la dosis o suspender el tratamiento. Un meta análisis de 41 informes con una dosis promedio de 2,12 mg/kg/día reportó complicaciones en el 31% de los casos. El régimen de escalada gradual ayuda a determinar la dosis mínima de propranolol requerida para lograr la involución acelerada del HI. Una dosis de 1,5–2 mg/kg/día es eficaz con efectos secundarios menores del 6,8%. El período de más rápido crecimiento del HI ocurre entre las 5,5-7,5 semanas de edad alcanzando la mayoría el 80% de tamaño máximo de 3 a 5 meses de edad; es posible que los pacientes puedan beneficiarse más si el tratamiento se inicia a una edad más temprana. (4)
En la localización facial se indica una dosis inicial de 1 mg/kg/día, que se incrementa a 2 mg/kg/día 2 semanas más tarde. Se describe una buena respuesta a este tratamiento con desaparición de muchas de las lesiones por completo y disminución en intensidad y volumen. (5) Otro estudio demostró que 91,2% de los individuos con HI tenían regresión del tumor con el tratamiento de propranolol y que la eficacia fue pobre sólo en el 8,8% de los casos (6).
Cuando se producen HI perioculares y no se indica tratamiento, las secuelas visuales son comunes. La ambliopía es la preocupación principal por la deprivación del estímulo, produciendo anisometropía (principalmente astigmatismo oblicuo), estrabismo secundario, o desplazamiento del globo ocular. Se utilizan cálculos para el riesgo ambliogénico, mediante la diferencia entre las dos refracciones de cada uno de los ojos y se expresa en una tercera refracción teórica, utilizando la fórmula de Retzlaff y cálculos comparativos de dioptrías (delta defocus equivalent DFE) de Holladay. La decisión de comenzar el tratamiento con propranolol siempre se basa en criterios clínicos; sin embargo, estos estudios son una guía apropiada, utilizada por los oftalmólogos, en apoyo de la decisión de duración de tratamiento. (7)
Los mecanismos de acción del propranolol en el HI no han sido totalmente aclarados. Estudios recientes han aportado evidencia de una variedad de ellos. Estos incluyen la promoción de vasoconstricción de pericitos mediada por la inhibición de la vasculogénesis y angiogénesis inducida por catecolaminas, la interrupción de la supervivencia celular inducida por las fuerzas hemodinámicas y la inactivación del sistema renina- angiotensina. Nuevos conceptos están surgiendo en esta área de investigación. Por otra parte, también se han propuesto varios mecanismos moleculares por los cuales el propranolol puede modificar neovascularización en HI. El efecto antihemangioma del propranolol no puede ser atribuible a un solo mecanismo, sino más bien a una combinación de los eventos que aún no han sido aclarados o entendidos (2).
CASO CLÍNICO
Paciente femenina que acude a consulta pediátrica al mes de edad (Fig. 1), producto de II G, sin alteraciones durante el embarazo y etapa perinatal, obtenida por cesárea con peso: 2.800 gr y talla: 47 cm. Es referida a cardiólogo pediatra por soplo cardíaco y lesión periocular derecha compatible con hemangioma infantil. Se realiza diagnóstico de Comunicación Interventricular membranosa, regurgitación tricuspídea trivial y hemangioma del ojo derecho (OD), indicando propranolol, furosemida y aldactone (1 mes de edad). En el próximo control es referida a oftalmólogo pediatra por aumento de tamaño de la lesión (3 meses de edad) describiendo hemangioma del OD palpebral superior que se extiende a la ceja con nevus fresas hasta la sien, apertura palpebral disminuida, párpado superior descansa sobre borde pupilar superior, ptosis leve, eje visual libre, pupilas isocóricas normoreactivas, tensión ocular digital normal, orthotropia en PPM (posición primaria de la mirada) y posiciones diagnósticas de la mirada: ducciones y versiones normales y completas, esquiascopia bajo cicloplegia: ODI (ojo derecho e izquierdo) +4.00-2.00x180º, fondo de ojo normal, indicándose oclusión del ojo izquierdo 1 hora/día y control.
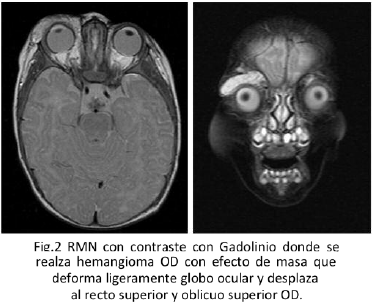
Mantiene control con sus médicos y tratamiento con propranolol a 2mg/kg/día y a los 4 meses de tratamiento se solicita RMN de ambas órbitas y es valorada por oftalmólogo especialista en órbita por hallazgos de: lesión ocupante de espacio a nivel del plano subcutáneo correspondiente a la región orbicular, así como palpebral superior derecho con extensión externa ipsilateral, la cual realza importantemente a la administración de gadolinio en forma endovenosa, ejerce ligero a moderado efecto de masa deformando ligeramente el globo ocular, así como desplazando músculos correspondientes al recto superior y oblicuo superior OD. (Fig. 2)
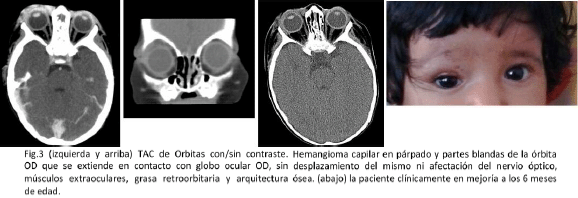
Con estos hallazgos de extensión orbitaria en OD se solicita TAC orbitaria con cortes axiales y coronales la cual se realiza un mes después (5 meses de tratamiento con propranolol) reportando: densidad de tejidos blandos a nivel de párpado y partes blandas de la órbita del lado derecho que se extiende en sentido superior y externo contactando el globo ocular que se tiñe en forma homogénea, nervio óptico y músculos extra oculares lucen de aspecto normal así como la grasa retro orbitaria, arquitectura ósea de las paredes interna y externa y techos orbitarios lucen de aspecto normal, altamente sugestivo de que se trate de un hemangioma capilar, con extensión al globo ocular. Es reevaluada no impresionando compresión del globo ocular. Se evidencia mejoría de la lesión y se indica control ambulatorio. (Fig. 3) Nota: en vista de que, por la localización de la lesión no se cubrieron los ojos de la paciente para tomar las fotografías, los autores obtuvieron el consentimiento informado de los padres para ello.
DISCUSIÓN
Se presenta el caso de una paciente femenina con una tumoración periocular derecha desde el nacimiento que se diagnosticó como un HI. Las variables de sexo y edad, la incluyen en los grupos epidemiológicos de mayor incidencia y localización en cara que ocurre en el 60% de los casos reportados para todos los HI.(1) La velocidad de crecimiento se incrementó hasta a los 5 meses de edad, con tasas similares observadas en el 80% de pacientes y con picos máximos de crecimiento entre los 3 a 5 meses de edad.(4) Esto fue verificado con RNM orbital, que mostró deformidad y desplazamiento del globo y músculos oculares; hallazgos radiológicos y complicaciones observadas en pacientes con HI periocular no tratados (7). Se indicó propranolol desde el mes de edad, a 2 mg/kg/día 2 veces al día como la opción terapéutica, basándose fundamentalmente en criterios clínicos y en el menor porcentaje de complicaciones reportadas en estudios previos (3,4,5,6). Antes del inicio de la terapia, se recomienda el manejo con cardiología pediátrica, realización de electrocardiografía con o sin ecocardiograma si se evidencia bradi o taquiarritmia, signos de enfermedad cardiovascular y/o alto riesgo de falla cardíaca, antecedentes personales o familiares de arritmias, cardiopatías congénitas o historia materna de enfermedad del tejido conectivo, así como la presencia de hemangiomas que abarquen cara y cuello con sospecha de síndrome PHACE (1). No se observaron complicaciones lesionales tales como la ulceración, hemorragias o infección observadas sólo en el 20% de los pacientes (1). Esta paciente no presentó complicaciones descritas debidas al tratamiento, tales como hipotensión, bradicardia, trastornos gastrointestinales, extremidades frías, broncoespasmo, trastornos del sueño, hiperpotasemia e hipoglicemia (4). Despues de 5 meses de tratamiento con propranolol a 2mg/Kg/día y a un mes del estudio que mostró máximo crecimiento, se solicitó nuevo estudio de imagen de órbitas con y sin contraste observando involución de la lesión sin desplazamiento del globo ocular ni afectación del nervio óptico ni músculos extraoculares. Estudios publicados en HI perioculares han mostrado los primeros indicios de respuesta al propranolol despues de 9 semanas de tratamiento (1). Otros autores han determinado la duración promedio de tratamiento con propranolol para los HI, de 10 a 15 meses (6,7). No habiendo recibido otro tratamiento, se evidenció el éxito terapéutico del propranolol, similar al descrito en la literatura científica. Aunque los mecanismos de acción del propranolol para los HI no están totalmente aclarados, sí se han descrito varios mecanismos potenciales (2). Es de esperar que estudios futuros continúen aportando más datos para entender estos eventos.
REFERENCIAS:
1) Solman L, Murabit A, Gnarra M, Harper J, Syed S, Glover M. Propranolol for infantile haemangiomas: single centre experience of 250 cases and proposed therapeutic protocol. Arch Dis Child. 2014; 99:1132–1136. [ Links ]
2) Ji Y, Chen S, Xu C, Li L, Xiang B. The use of propranolol in the treatment of infantile haemangiomas: an update on potential mechanisms of action. Br J Dermatol. 2015; 172:24–32. [ Links ]
3) Cyrulnik A, Glick S. Update on Propranolol for Infantile Hemangioma: Where Are We Now?. NeoReviews. 2015; 16 (1):e16-e25. [ Links ]
4) Tan C, Itinteang T, Leadbitter P, Marsh R, Tan S. Low-dose propranolol regimen for infantile haemangioma. J of Paediatrics and Child Health. 2015; 51:419–424. [ Links ]
5) Porcel R, del Boz J, Navarro J. Delayed-Onset of Multiple Cutaneous Infantile Hemangiomas due to Propranolol: A Case Report. Pediatrics. 2015; 135 (4):e1064-e1066. [ Links ]
6) Luo Y, Zeng Y, Zhou B, Tang J. A Retrospective Study of Propranolol Therapy in 635 Infants with Infantile Hemangioma. Pediatric Dermatology. 2015; 32 (1):151-152. [ Links ]
7) Burne R, Taylor T. Monitoring propranolol treatment in periocular infantile haemangioma. Eye. 2014; 28: 1281–1285. [ Links ]