Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez v.62 n.4 Caracas dic. 2002
Embarazo ectópico abdominal: caso clínico
Drs. Belkis Colmenares, José R. López Gómez, Marianela Rivas, Daicy SilvaDepartamento de Obstetricia y Ginecología. Hospital "Dr. Adolfo Prince Lara" Puerto Cabello. Edo. Carabobo
RESUMEN:
Se presenta caso de paciente de 29 años de edad con amenorrea de 14 semanas + 4 días y sangrado genital tipo mancha, concomitantemente dolor abdominal. Se diagnostica embarazo ectópico abdominal como hallazgo operatorio. Se realiza revisión de la literatura sobre el manejo obstétrico de esta patología.
Palabras clave: Embarazo abdominal. Embarazo ectópico.
SUMMARY:
A case report of a 29 year-old patient presenting 14 week + 4 day amenorrhea and stain-type genital bleeding, with concomitant abdominal pain. An abdominal ectopic pregnancy was diagnosed as a surgical finding. A review of the literature regarding obstetric management of this pathology was made.
Key words: Abdominal pregnancy. Ectopic pregnancy.
Recibido: 08-08-02 Aceptado para publicación: 25-09-02
INTRODUCCIÓN
El embarazo abdominal es uno de los tipos menos frecuentes de embarazos extrauterinos. El centro de control de enfermedades estima que su prevalencia es de 1 por cada 10 000 nacidos vivos (1). En Venezuela se calcula entre 1 x 22 711 a 1 x 69 920 embarazos (2,3).
La mayoría de los embarazos ectópicos abdominales son secundarios a ruptura de un embarazo tubárico u ovárico, y los primarios son el resultado de la fertilización de un huevo fuera de la trompa de Falopio. El diagnóstico es difícil y generalmente tardío, siendo en su mayoría, hallazgos intraoperatorios (2,4). Las complicaciones maternas son elevadas, sumando las propias de la evolución del embarazo a las que se pueden precipitar por la cirugía, las cuales van desde hemorragias copiosas hasta la muerte de la paciente.
La evolución del embarazo se encuentra sujeto a las mismas complicaciones que los otros tipos de embarazos ectópicos, como son: la interrupción precoz (2), evolución silenciosa, desarrollo hasta fase avanzada, llegando al término con feto vivo (4-10) o muerto (11). Si el feto muere después de alcanzar un tamaño demasiado grande para ser reabsorbido, puede supurar, momificarse y formar litopedio (12,13).
Presentamos un caso de embarazo ectópico abdominal, con diagnóstico intraoperatorio.
Caso clínico
Paciente de 29 años de edad, IX Gesta, VII Para, I cesárea (mortinato por hipertensión inducida por el embarazo), con amenorrea de 14 semanas + 4 días según fecha de última menstruación, quien consultó por dolor continuo en fosa ilíaca izquierda, acompañado de sangrado genital tipo mancha. Se realiza ecosonograma pélvico, que reporta embarazo ectópico roto. Al examen físico, paciente hemodinámicamente estable, culdocentesis negativa, dolor a la movilización del cuello uterino, no se puede determinar características del útero o de alguna otra masa palpable debido a defensa muscular. Exámenes de laboratorio dentro de límites normales. Se decide laparotomía exploradora con diagnóstico de embarazo ectópico roto organizado. Los hallazgos intraoperatorios fueron líquido amarillento en cavidad abdominal, feto de aproximadamente 14 semanas, cordón umbilical insertado en masa placentaria ubicada en fondo de saco vésico-uterino, útero aumentado de tamaño, aunque menor al tiempo de amenorrea, trompas y ovarios macroscópicamente normales. Se liga cordón umbilical en inserción cercana a la placenta, dejando la misma in situ, se practicó salpingectomía.
Se determinó cuantitativamente la hormona gonadotropina coriónica humana sub unidad ß (hCG-ß) en el posoperatorio inmediato, reportando 8 000 unidades internacionales (UI). Se administró 500 mg vía venosa de metotrexate más 100 mg de ácido fólico, según recomendaciones del servicio de Hematología-Oncología. La involución placentaria se controló por ultrasonido y niveles ß hCG- con valores negativos a los 30 días. La paciente estuvo 9 días hospitalizada, egresando en buenas condiciones generales, sin ningún tipo de complicaciones.
DISCUSIÓN
La prevalencia de embarazo ectópico abdominal en nuestro centro en un período de 10 años, de un total de 53 736 casos obstétricos, fue de 0,0018 %, coincidiendo con Haratz y Kízer (3), Díaz Bolaños y col. (9) y Zavala citado por Miranda y col. (2) en un período de 10 años representó el 0,0044 % de los embarazos. En Venezuela, la tasa de embarazos ectópicos entre 1974 y 1982 osciló entre 2,6 y 3,4 x 1 000 embarazos (14). En nuestro hospital es de 2,92 x 1 000 con una tendencia al aumento (15).
El tipo de embarazo abdominal, lo consideramos primario, ya que reúne los criterios enunciados por Studdiford (16), como son: trompas y ovarios normales, sin evidencia de lesiones recientes o pasadas; ausencia de cualquier evidencia de fístula útero placentaria y la presencia de un embarazo relacionado exclusivamente con la superficie peritoneal, lo suficientemente joven como para eliminar la posibilidad de una implantación secundaria posterior a la nidación primaria en la trompa (16). Autores como Goldman y Thomas citados por Cunnighan y col. (13), reportan casos bien documentados de este tipo. De acuerdo con las revisiones bibliográficas, se describen mayor número de embarazos abdominales secundarios (2,4,9-11).
Si bien es cierto que el diagnóstico del embarazo ectópico no es fácil, más difícil es poder discriminar a qué tipo de ectópico nos enfrentamos, como fue nuestro caso, en el que se pensó en embarazo ectópico roto organizado. Por esto debemos orientarnos tomando en cuenta la tríada clásica de ausencia de menstruación seguida de sangrado anormal, dolor pélvico y masa anexial. Muchos autores (2-4,7,9), reportan el dolor abdominal, como síntoma predominante.
En etapas avanzadas del embarazo, pueden palparse partes fetales fácilmente, posiciones fetales anormales, ruidos cardíacos más fuertes y cuello uterino alto o desplazado, sin signos de madurez (3,5-10).
La ultrasonografía tal como señalan Akha y col. (17) aporta criterios sugestivos de embarazo abdominal como son: visualización del feto separado del útero, imposibilidad de observar la pared uterina entre el feto y la vejiga, aproximación estrecha de partes fetales a la pared abdominal materna, situación excéntrica (relación del feto con el útero) o una actitud fetal anormal (relación de las partes fetales entre sí), visualización de tejido placentario extrauterino. Para Kurtz y col. (10), en casos sospechosos, la visualización de la cabeza fetal en una posición inmediatamente adyacente a la vejiga materna sin interposición del útero, permite el diagnóstico específico. Somos de la opinión de Costa y col. (5) de que aun con excelentes equipos en manos bien entrenadas, el diagnóstico se omite en el 50 % de los casos.
Según Collard citado por Brito (4), la radiografía simple de abdomen, aporta signos que permiten sospechar esta patología. La prueba de estimulación uterina con oxitocina es uno de los métodos diagnósticos en el cual no se detectan contracciones uterinas palpables (5,8,18).
Las determinaciones de ß hCG pueden resultar acordes a un embarazo intrauterino, como fue nuestro caso, coincidiendo con lo señalado por Costa y col. (5).
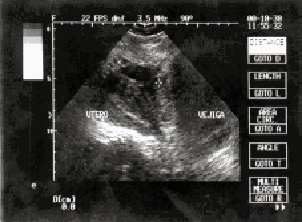
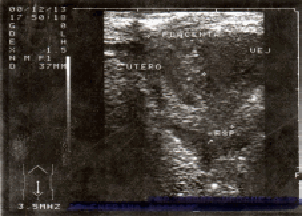
Al establecerse el diagnóstico, debe plantearse la interrupción del embarazo si la edad de la gestación es precoz, o seguir una conducta expectante y resolución al tener viabilidad fetal (3,19). La conducta de extraer la placenta depende de la edad del embarazo y su implantación (9,19). La mayoría de los autores (3,4,7,8,11,20,21) recomiendan mantenerla in situ, debido a las posibles implicaciones como son hemorragias copiosas, lesiones de órganos huecos y macizos. En nuestro caso se decide dejar in situ porque comprometía vejiga y útero. Se controló la evolución placentaria utilizando ultrasonido (Figuras 1 y 2), y determinaciones de ß hCG plasmática, como lo recomiendan Martín y Mc Caul (6) y France y Jackson (22).
Figura 1. Ecofotograma en el posoperatorio inmediato (24 horas) **placenta entre útero y vejiga.
Figura 2. Ecofotograma en el posoperatorio tardío (40 días).
El metotrexate ha sido recomendado para producir degeneración trofoblástica, reducir el tamaño y vascularidad de la placenta (7,9,13), en nuestro caso se utilizó 500 mg en forma endovenosa, asociando 100 mg de ácido folínico, sin complicaciones.
REFERENCIAS
1. Atrast HK, Freide A, Hougue CJR. Abdominal pregnancy in the United States: Frequency and maternal mortality. Obstet Gynecol 1987;69(1):333-337. [ Links ]
2. Miranda M, Fleitas F, Uzcátegui O, Rodríguez J, Meneses P. Embarazo abdominal. Rev Obstet Ginecol Venez 1986;46(1):31-32. [ Links ]
3. Haratz L, Kizer S. Embarazo abdominal. Análisis de 21 casos. Rev Obstet Ginecol Venez 1977;37:179-193. [ Links ]
4. Brito O. Embarazo extrauterino a término con feto vivo. Rev Obstet Ginecol Venez 1976;36:157-164. [ Links ]
5. Costa SD, Presley J, Bastert G. Advanced abdominal pregnancy. Obstet Gynecol Surv 1991;46:515-523. [ Links ]
6. Martin Jn Jr, Mc Caul Jf Iv. Emergent management of abdominal pregnancy. Clin Obstet Gynecol 1990;33:438. [ Links ]
7. Rahman MS, Al-Suleiman SA, Rahman J, Al-Sibai MH. Advanced abdominal pregnancy observations in 10 cases. Obstet Gynecol 1982;56:366-372. [ Links ]
8. Strafford JC, Ragan WN. Abdominal pregnancy. Review of current management. Obstet Gynecol 1977;50:548. [ Links ]
9. Díaz Bolañoz J, DAmbrosio M, Figueroa B. Embarazo abdominal a término con feto vivo. Reporte de un caso. Rev Obstet Ginecol Venez 1985;45(4):220-223. [ Links ]
10. Kurtz A, Dubbins P, Wapner R, Goldberg B. Problem of abnormal fetal position. JAMA 1982;247(23):3251-3252. [ Links ]
11. Teppa P, Rajbe V. Embarazo abdominal. Reporte de un caso. Rev Obstet Ginecol Venez 1980;40(3):151-152. [ Links ]
12. Gosling G, Rivas C, Suárez J. Embarazo abdominal con feto momificado (Litopedio). Reporte de un caso. Rev Obstet Ginecol Venez 1994;54(3):169-172. [ Links ]
13. Cunnigham F, MacDonald P, Gart N, Leveno K, Gilstrap L, Hankins G, Clark S. En: Williams. Obstetricia. 20ª edición. Buenos Aires: Edit Médica Panamericana, S.A; 1998.p.569-593. [ Links ]
14. Rísquez F, Szajnert C. Embarazo ectópico. Rev Obstet Ginecol Venez 1995;55(3):149-159. [ Links ]
15. Faneite P, García L, Repilloza M, Landa M. Embarazo ectópico: frecuencia Hospital Dr. Adolfo Prince Lara 1969-1996. Rev Obstet Ginecol Venez 1997;57(4):243-247. [ Links ]
16. Studdiford W. Primary peritoneal pregnancy. Am J Obstet Gynecol 1942;44:487-491. [ Links ]
17. Akhan O, Cekirge S, Senaati S, Besin A. Sonographic diagnosis of an abdominal ectopic pregnancy. Am J Radiol 1990;155:97. [ Links ]
18. Hertz RH, Timor-Tritsch I, Sokol RJ, Zador I. Diagnosis studies and fetal assessment in advanced extrauterine pregnancy. Obstet Gynecol 1977;50:63. [ Links ]
19. Rumbao F, Da Silva M, Benítez G, De Conno A, Cohen A, Pinzón A, et al. Embarazo ectópico abdominal a término. Presentación de un caso y revisión de la literatura. Rev Obstet Ginecol Venez 2001;61(3):183-186. [ Links ]
20. Aller J. Obstetricia Moderna. 2ª edición. Caracas: Gráficas Franco, SRL; 1982.p.l38-l63. [ Links ]
21. Briceño R, Delgado A, Vielma R. Acerca de un caso de embarazo abdominal a término con feto vivo. Rev Obstet Ginecol Venez 1960;20:671-687. [ Links ]
22. France J, Jackson P. Maternal plasma and urinary hormone levels during and after a successful abdominal pregnancy. Br J Obstet Gynaecol 1980;87:356. [ Links ]