Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez v.66 n.3 Caracas sep. 2006
Lesiones predictivas de malignidad en la membrana basal de mola hidatidiforme
Drs. María G Scucces, Olivar C Castejón
Centro de Investigación y Análisis Docente Asistencial del Núcleo Aragua. Facultad de Ciencias de la Salud. Maracay Estado Aragua. Universidad de Carabobo
RESUMEN
Objetivo: Identificar lesiones de la membrana basal predictivas de malignidad en casos de mola hidatidiforme.
Ambiente: CIADANA, Laboratorio de Microscopia Electrónica. Universidad de Carabobo. Área de estudios de Posgrado. Núcleo Aragua.
Métodos: Se relacionaron 20 casos de mola hidatidiforme con los datos clínicos aplicándose las técnicas histoquímicas de PAS, Bodian, Jones y von Kossa para el control. Un protocolo conformado por las características encontradas de la membrana basal y células en estrecha relación con ella, presencia de invasión trofoblástica y de capilares fue determinado.
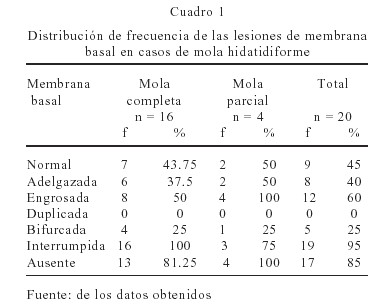
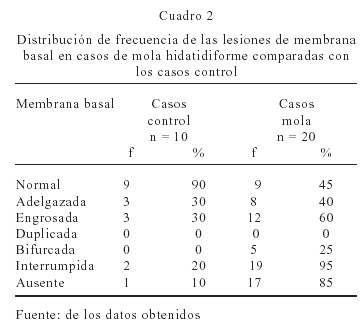
Resultados: 16 casos correspondieron a mola completa y 4 casos a mola parcial. Se encontró un 45 % de regiones de la membrana basal normal, 60 % engrosadas, 95 % de interrumpidas, 85 % de regiones ausentes, 25 % bifurcadas, 40 % de macrófagos y 50 % de miofibroblastos, 10 % de invasión trofoblástica y 15 % de capilares sanguíneos. La mola parcial exhibió mayor número de engrosamientos que la completa y ésta mayor proporción de interrupciones.
Conclusiones: estos resultados comparados con el control, pudieran ser indicativos de rasgos predictivos de malignidad y macrófagos o miofibroblastos predicen sobre procesos de remodelación que afectan la estructura en la fisiopatología de la mola.
Palabras clave: Membrana basal. Trofoblasto molar.
SUMMARY
Objective: To identify defective basement membrane or their lesions in cases of hydatidiform mole.
Setting: CIADANA, Laboratorio de Microscopia Electronica. Universidad de Carabobo. Area de estudios de Posgrado. Facultad de Ciencias de la Salud. Maracay.
Methods: Twenty cases of hydatidiform mole were correlated with clinical data and histochemical stains of PAS, Bodian, Jones and von Kossa as control. A protocol with the characteristics of basement membrane and presence of myofibroblasts, macrophages, capillaries and trophoblast invasion were registered.
Results: 16 cases were complete mole and 4 partial mole. In the 45 % of cases basement membrane was normal, 60 % thick, 95 % interrupted, 85 % was absent and 25 % bifurcated. The 40 % of macrophages, 50 % of myofibroblasts, 10 % of throphoblast invasion and 15 % of capillaries were registered. Parcial mole basement membrane exhibited more thickness than the complete mole and the latter presented more interruptions.
Conclusion: These results compared with the control group, could be indicative of a degree of clinical malignancy and macrophages or myofibroblasts may be predictive of events of remodelation in the basement membrane of hydatidiform mole.
Key words: Basement membrane. Molar trophoblast.
INTRODUCCIÓN
La membrana basal (MB) es una capa bilaminar de matriz extracelular que conforma una región densa entre los epitelios originarios de las tres capas germinales embrionarias y la matriz extracelular del estroma (MEC) (1). Presente en casi todo el organismo, está constituida por la lámina basal y la lámina reticular (2-4). Su composición estructural y participación en procesos de crecimiento normal y fisiopatológicos ha sido brevemente descrita (1). Cambios degenerativos ocurren en la distribución o la cantidad de ésta en la transformación o transición de carcinoma benigno a maligno. En carcinoma ductal invasivo, por ejemplo, la membrana basal es usualmente anormal con discontinuidades o está reduplicada (5). Resultados preliminares (1) indican que estos rasgos también están presentes en un caso de mola hidatidiforme completa por lo que una mayor ampliación de este estudio, con una cuantificación de estos cambios, en un mayor numero de casos, ha sido de interés en este trabajo.
La mola hidatidiforme es una patologia maligna, estimándose que de 1 % a 2% de molas completas son seguidas por coriocarcinomas (6-8). Se ha descrito que la persistencia de una marcada hiperplasia del trofoblasto en la mola, puede conducir al desarrollo de formas tumorales invasivas (1,9). Antes de adquirir este rasgo la célula trofoblástica tiene que separarse de su membrana basal que la mantiene adherida a la matriz extracelular estromal y los cambios a ser observados habrán de contribuir con el entendimiento de cómo estas células adquieren propiedades neoplásicas.
La MB representa una lámina de anclaje para las células epiteliales normales y sin la cual son incapaces de crecer y funcionar. No así las células neoplásicas que se caracterizan por una pérdida progresiva de su dependencia de la MB. Se sabe, además, que éstas son capaces de sintetizar los componentes de la MB y establecer su propia MB que se caracteriza por poseer grados diversos de discontinuidad. Alteraciones de la membrana basal como interrupciones o discontinuidades, fragmentaciones y adelgazamientos, se corresponden con la pérdida de los componentes de la MB: colágeno IV, laminina y fibronectina, en los casos de carcinomas in situ con microinvasión (10).
La migración de células tumorales a través de la barrera tisular de la MB exige su demolición parcial por las metaloproteinasas de matriz y los segmentos proteolíticos generados pueden favorecer la invasión (11). De esta interacción de las células tumorales con la MEC pueden derivarse respuestas proliferativas como ocurre en el caso de melanoma. Componentes de la MB, por sí mismos ejercen una actividad mitótica sobre células inmóviles de melanoma provocando la transformación neoplásica (12). Es posible que pudiera estar ocurriendo lo mismo con las células trofoblásticas. En pacientes con mola completa, concentraciones séricas de laminina P-1 son superiores a los valores reportados de embarazo normal (13) indicando la incrementada pérdida de los componentes de la MB lo que favorecería la separación de la célula trofoblástica de su MB iniciándose así un rasgo de malignidad (5). Todos estos hallazgos nos mueven a buscar en la MB la evidencia estructural de las alteraciones que pudieran ser expresivas de malignidad al igual que lo que ocurre en fibroadenomas, carcinomas de piel o fibrosarcomas. Evaluar la MB con las técnicas histoquímicas de PAS, Bodian y Jones, siguiendo un protocolo para la determinación de las alteraciones encontradas en ella comparando con el control y expresar los resultados en diagrama circular polar (DCP) es el propósito de este trabajo.
MÉTODOS
Se recolectaron en total 27 casos de centros hospitalarios del Estado Aragua, cuya muestra definitiva la constituyeron 20 casos de mola hidatidiforme seleccionadas según los criterios de inclusión de acuerdo a la disponibilidad del taco de parafina en el período comprendido entre 1985 y 2005, diagnosticadas en el Laboratorio de Anatomía Patológica del Hospital Militar "Coronel Elbano Paredes Vivas" y el Hospital Central de Maracay y 10 casos control de embarazo no molar. Los 20 casos se relacionaron con su historia clínica. Material de los tacos de parafina fue procesado con la coloración de hematoxilina-eosina de la microscopia de luz. Láminas de 4 a 5 mm fueron cortadas para la determinación de MB con las técnicas histoquímicas de PAS, Bodian (14) y Jones (15). Los casos controles fueron vistos con la técnica argéntica de v Kossa (16) ya que la coloración de hematoxilina-eosina no da buen contraste lineal y siendo inespecífica para MB tiñe muy bien la estructura normal.
Los criterios morfológicos de inclusión fueron:
1. Atipia citológica trofoblástica; 2. Proliferación trofoblástica; 3. Degeneración hidrópica de la vellosidad; 4. Identificación de partes embrionarias o fetales (7,17).
Los datos se recopilaron en forma personal y directa mediante un protocolo con las características siguientes de la MB:
a. Membrana normal; si al observar una sección transversal considerando dividido el estroma en cuatro cuadrantes, se sobrepasa el 25 % de la línea que representa la MB del arco circunferencial y su grosor está comprendido entre 0,15 y 0,5 mm.
b. Adelgazada: con un grosor inferior a 150 nm c. Engrosada: con un grosor superior a 500 nm d. Duplicada: si se observa como dos líneas paralelas e. Bifurcada: si se abre en dos líneas durante su trayecto.
f. Interrumpida: si se presentan regiones donde después de un determinado trayecto no se observa g. Ausente: si no se observa en más del 25 % del arco circunferencial. Micrómetro incorporado al ocular del fotomicroscopio permite las mediciones de las estructuras a observar. Fue determinada además la presencia de macrófagos en contacto con la MB y de miofibroblastos en estrecha relación con ella, así como la presencia de invasión y de capilares.
El procedimiento de recolección de datos se realizó mediante su anotación en la hoja de protocolos con los caracteres de las variables, considerando positivo (+) si el carácter está presente y negativo (-) si estaba ausente. Así por ejemplo, para la variable "engrosada" si en 10 láminas cinco no presentaron el carácter se contabiliza como 50 % de ausencia. Posteriormente se procedió a la organización de tablas de resultados según la frecuencia y porcentajes obtenidos. Luego se llevaron a un sistema de coordenadas cuyas posiciones en el plano y el espacio están cuantitativamente definidas cuya expresión gráfica se conoce como diagrama circular polar o diagrama de Daetz, de la estadística descriptiva III, el cual se utilizó para comparar las variables en las lesiones de la MB, y simultáneamente con las variables del control. Para su construcción se marcaron los porcentajes de las variables obtenidas en los radios a una distancia del centro (Polar) proporcional a la magnitud de la variable en estudio y para ello se empleó el procedimiento computarizado en el software Microsoft Excel diagrama radial 2003 (18).
RESULTADOS
Cuantificación de las lesiones de MB
De los 27 casos recolectados, 20 resultaron positivos al aplicarles los criterios de inclusión a las láminas histológicas obtenidas de ellos y siete resultaron ser coágulos o nódulos de sincitiotrofoblasto, endometrio glandular o decidua.
La clasificación de los tipos de mola encontrados, su frecuencia y porcentaje se observan en el Cuadro 1. Hay una mayor proporción del tipo de molas completas con respecto a la mola parcial, la de la parcial tiene mayor número de engrosamientos que la completa.
Los casos de mola comparados con el control muestran una mayor proporción de lesiones sobre la MB. Éstas se representan con engrosamiento en el 60 %, interrupciones en el 95 % y regiones donde está ausente del 85 % (Cuadro 2). En general los cambios degenerativos de la MB se observaron incrementados en los casos de mola cuando se compararon con el control. Además no se encontraron bifurcaciones en éste.
La comparación de las 6 variables estudiadas con relación a la integridad de la MB puede verse en la Figura 1 y en el Cuadro 3. Macrófagos y miofibroblastos fueron vistos, con disposición paralela a la membrana basal en algunos casos. Prolongaciones citoplasmáticas de ambos tipos celulares parecen tomar contacto con la MB. Se encontró un 40 % de macrófagos estromales en contacto con la MB y de un 50 % de miofibroblastos. En aquellas zonas donde no hay observación de MB con las tinciones realizadas estas células suelen estar en la línea donde la MB reaparecería de nuevo.
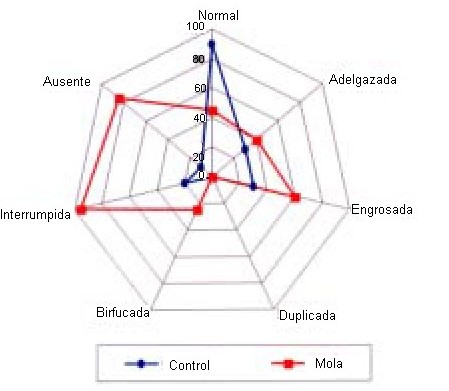
Figura 1. Lesiones de la membrana basal. Los numerales representan el porcentaje de lesión observada
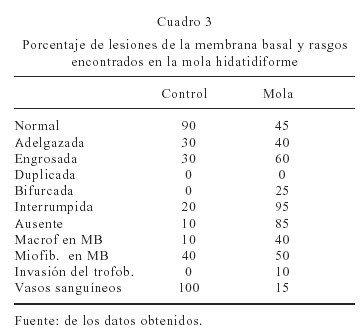
En el estroma suelen verse eritrocitos o bien bandas de fibrina. Citotrofoblastos hipertrofiados asociados a la MB intercalados con sincitiotrofoblastos se observan en las regiones donde hay ausencia o poca hiperplasia. Ocasionalmente se observan células en el estroma de aspecto rectangular que no semejan ser de naturaleza trofoblástica. Las células que contactan a la MB o están cerca de ella aparecen en una mayor proporción en los casos de mola cuando se comparan con el control. Se observó un 10 % de invasión del trofoblasto hacia el estroma de la vellosidad, fenómeno no observado en las muestras control. El 15 % del material molar observado mostró la presencia de vasos sanguíneos estromales (Figura 2, Cuadro 3) y la mola completa abunda en mayor proporción cuando se compara con la mola parcial, durante el período de 1985 al 2005.
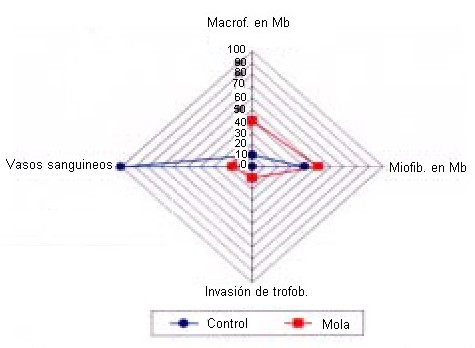
Figura 2. Características encontradas en la mola hidatidiforme.
Histoquímica de las lesiones de MB
a. Técnica de vKOSSA (Figura 3). Tiñe de marrón la parte proteica de MB en los casos controles de vellosidades normales.
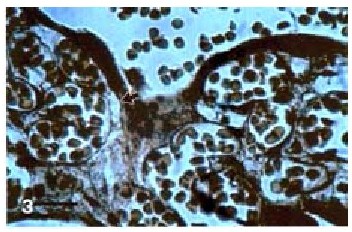
Figura 3. La flecha señala una región donde la MB del trofoblasto es continua con la del capilar. Varios capilares dilatados muestran sus líneas de MB íntegras. vKossa. Barra: 31µm (igual para las siguientes).
La línea que corre por debajo de células trofoblásticas se notó uniformemente teñida con la coloración argéntica. Algunas regiones de la MB del capilar se fusionan con la MB del trofoblasto.
b. Técnica de PAS (Figura 4). Impregna MB de color violeta observándose la porción carbohidratada de la misma. Miofibroblastos con prolongaciones cercanas a la MB se notan con frecuencia.
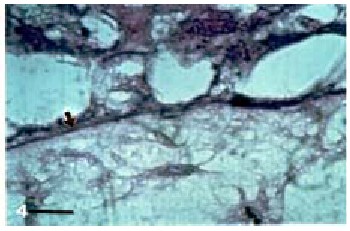
Figura 4. La mitad superior de la micrografía muestra la región del trofoblasto con aspecto de una malla o red y cuyas células están ya separadas de la MB (flecha). PAS.
c. Técnica de Jones (Figura 5). Tiñe la MB de color marrón obscuro correspondiendo a la región carbohidratada de la misma. Regiones de hiperplasia pueden corresponder con zonas sin MB o bien ésta se nota interrumpida en algunas zonas.
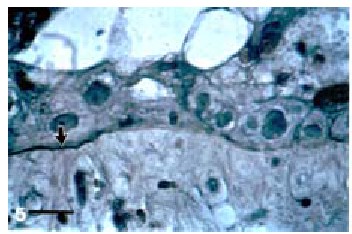
Figura 5. El trofoblasto con atipia nuclear se nota todavía en contacto con la MB que se presenta como línea engrosada obscura a la izquierda. Jones.
d. Técnica de Bodian (Figura 6). Colorea de marrón obscuro la parte proteica. Una banda de MB cortada se observó, en algunos casos, asociada a fibras colágenas perteneciente al estroma de la vesícula molar. El trofoblasto ya no se nota conectado a la MB y debajo de ésta la desorganización de fibras colágenas teñidas de marrón es la imagen predominante.

Figura 6. La región superior izquierda está casi ausente de células. La inferior derecha muestra la tinción del componente colagenoso. La flecha señala a la MB. Bodian.
DISCUSIÓN
La mola hidatidiforme es la más frecuente de las enfermedades del trofoblasto. Se registran variaciones en la incidencia de la mola en estudios hospitalarios. En el Hospital Central de Maracay fue de 1 mola por cada 2 505 embarazos (6). Con respecto a la mola completa que se verifica en el 97 % de toda la patología molar, la mola parcial representa solo el 3 % (19). Nuestros resultados tienen la misma tendencia pero como no todos los productos de la concepción son llevados para el análisis histológico para elaborar una determinada casuística referida a los dos tipos de mola hay dudas sobre la incidencia verdadera la cual es inversa según la literatura (19). La incidencia mundial de la mola parcial es de 0,005 % a 0,01 % (20), en Venezuela se ubica en el orden de 1 por cada 988 embarazos (21).
Desde la década de los años 80 el desarrollo de investigaciones sobre la naturaleza de la membrana basal en relación con la biología tumoral han sido aplicadas pero sin énfasis en la enfermedad trofoblástica. El estudio de la MB en el cáncer humano ha demostrado la presencia de una MB fragmentada o discontinua presente por ejemplo en carcinoma intraductal, ausente en zonas de carcinoma pancreático, con reduplicaciones y defectos localizados en carcinoma celular escamoso (22). Ésta es la primera vez que se intenta buscar alteraciones de la MB, en caso de mola hidatidiforme con varias técnicas de histoquímicas para cuantificar sus alteraciones.
En condiciones normales la MB es sintetizada mayormente por las células que descansan sobre ella. Sus funciones van mas allá de un simple rol estructural y filtrador, sirviendo entre otras cosas de vía específica para la migración celular. Es sabido que las células cancerígenas poseen la capacidad de sintetizar los componentes de la MB y son además capaces de establecer una MB extracelular, que se caracteriza por poseer grados diversos de discontinuidad (5,22).
Estudios de inmunohistoquímica realizados en tumores metastásicos de hígado y colon evidencian la presencia de una MB engrosada (22). En nuestro estudio 12 casos de mola, lo que corresponde a un 60 % del total de casos, también presentaron MB engrosadas. La MB de la mola parcial posee más engrosamientos que la mola completa. Solo 3 casos control, lo que corresponde al 30 % del total de los casos, presentó una MB engrosada.
Estudios de inmunohistoquímica en carcinomas intraductales bien diferenciados o moderadamente diferenciados han evidenciado una MB discontinua o fragmentada (22). En nuestro estudio 19 casos, lo que representa el 95 % del total de molas, tienen una MB interrumpida, de los cuales 16 casos corresponden a mola completa y 3 a mola parcial. Solo 2 casos (20 %) del control mostraron MB ausente. En el caso de tumores mamarios indiferenciados la MB ha estado ausente (22). En nuestro estudio 17 casos de mola, lo que representa el 85 % del total de los casos tiene MB ausente. De ellos 13 casos corresponden a mola completa y 4 a mola parcial. (Cuadro 1). No se reportan duplicaciones en la MB de los casos de mola lo que es diferente a lo reportado en carcinoma celular escamoso (21) y solo 25 % de los mismos, 4 casos de mola completa y 1 caso de mola parcial evidencian bifurcaciones de la misma (Cuadro 1, Figura 1).
Estas alteraciones son indicativas de que la MB se desestabiliza y las células trofoblásticas pudieran iniciar la separación de ella para posteriormente desplazarse hacia el espacio intervelloso; conductas que podrían estar relacionadas con la adquisición de propiedades malignas promoviendo la migración, invasión, sobrevivencia y proliferación (11).
Así como las células normales yacen sobre la MB y su capacidad de crecimiento, reestructuración y conducta funcional está relacionada con ese anclaje, las células tumorales, por su parte, no requieren de este requisito y además pueden sintetizar su propia MB (22).
Uno de los primeros pasos de la invasión y la metástasis es el traspaso de barreras tisulares y la invasión del estroma circundante. Las proteasas del tipo de las metaloproteinasas de matriz se localizan en prolongaciones especializadas de la membrana celular con la finalidad de degradar los componentes de la matriz extracelular y facilitar la migración celular (23). Es bien conocida la actividad de metaloproteinasas en la placenta humana (24). Es posible que el trofoblasto con actividad de metaloproteinasas estimule a los fibroblastos del estroma a hacer lo mismo. En consecuencia la matriz extracelular estromal y la MB se degradan y los productos liberados pudieran ser factores de crecimiento que promueven la proliferación del trofoblasto (11). Esta actividad igualmente estaría facilitada por las células de Hofbauer o macrófagos estromales.
En otras investigaciones, en un esfuerzo por correlacionar el estudio histológico con el pronóstico de evolución hacia enfermedad trofoblástica persistente, la deposición de fibrinoide ha sido considerada como un rasgo patológico correlacionado con los casos de remisión espontánea de la enfermedad trofoblástica (25). El fibrinoide asociado a la quimioterapia pareciera detener la hiperplasia del trofoblasto.
Diferentes estudios, basados en la biología molecular, han hecho énfasis en las uniones laterales del trofoblasto y no en las que tienen su relación con la MB para explicar los rasgos de malignidad. Moléculas que intervienen en las uniones íntimas laterales (tight junctions) como las Z0-1 y ocludina, entre citotrofoblasto o entre estos y el sincitio se han perdido o están disminuidas sugiriendo el inicio de que las células están por separarse e iniciar una conducta de migración o invasión similar a lo que ocurre en coriocarcinoma (26). De la misma forma los proteoglucanos que intervienen en los contactos entre los trofoblastos y entre estos y la matriz extracelular de adhesión tienen un decrecimiento progresivo en mola hidatidiforme e invasiva (27). Moléculas que han tenido una marcada importancia en los procesos de diferenciación celular como el receptor activador-proliferador del peroxisoma (PPARÃ), receptor hormonal nuclear, está disminuido en mola y casi negativo en el cariocarcinoma indicando rasgos en las células de indiferenciación celular; lo típico de los procesos neoplásicos (28). En la maquinaria del ciclo celular, implicada en la transformación maligna del trofoblasto, la proteína ciclina E, que se une y activa a varias quinasas, formando complejos activadores de los genes iniciadores de la replicación del DNA, ha sido encontrada con una mayor expresión en el cariocarcinoma y menor expresión en la mola hidatidiforme (29) con las técnicas de inmunohistoquímicas.
Las cuatro técnicas de histoquímica empleadas dan los mismos resultados, de manera que han sido expuestas para que los histopatólogos puedan obtener una visión de la amplia disponibilidad existente de ellas, relativamente de fácil uso para los histotecnólogos según las instrucciones de la literatura y relativamente a bajo costos comparadas con las de inmunohistoquímica. Los resultados de ellas obtenidos evidencian la vía hacia una desconexión expresadas en esas interrupciones o perforaciones las cuales también han sido vistas en casos de displasia mesenquimal placentaria, con técnicas de microscopia electrónica de barrido (30). Esto nos indica que los cambios degenerativos encontrados no son específicos de la mola, además pueden encontrarse en procesos inflamatorios y en otros tumores como fue mencionado. Una vez desconectadas de su MB, adquieren la capacidad para invadir el estroma como ha sido encontrado o bien continuar hacia el espacio intervelloso expresando rasgos de malignidad.
Al encontrarse sin MB, factores de crecimiento escondidos en la matriz extracelular, son promotores de repetidas multiplicaciones celulares en los citotrofoblastos flotando en ella como ha sido descrito para otros sistemas (5,11,31). El hecho de que se haya encontrado en los casos de mola una mayor proporción de alteraciones de la MB, según se observa en el Cuadro 2, cuando se compara con los controles es reflejo de que las células trofoblásticas están en presencia de un proceso de desorganización y posterior desaparición de la MB y que este evento las convierte en células más indiferenciadas dispuestas a emigrar e invadir nuevos espacios lo que coincide con lo reportado en tumores indiferenciados por otros (5,21,32). Una vez confirmadas estas alteraciones la única forma de evaluarlas es mediante la comparación con la evolución clínica posterior de las pacientes.
En conclusión, cambios estructurales en la MB de la mola hidatidiforme son indicativos de rasgos que predicen malignidad y la presencia de macrófagos y miofibroblastos sugieren su participación en procesos de remodelación de la misma que pudieran estar afectando la fisiopatología de la mola.
Agradecimientos
Este trabajo ha sido financiado por inversión menor No. CDCH-0938-05, de la Universidad de Carabobo y en parte por el fondo fijo institucional para el Ciadana, de la Dirección Administrativa de la Facultad de Ciencias de la Salud, Núcleo Aragua. Al servicio de Anatomía Patológica del Hospital Central de Maracay y del Hospital "Militar Coronel Elbano Paredes Vivas" por el material de estudio facilitado. Al Dr José A Ramírez Gómez por la asesoría en la selección de casos.
REFERENCIAS
1. Castejón O, Scucces M, Rivas A, Graterol I. La membrana basal en caso de mola hidatidiforme completa. Rev Obstet Ginecol Venez. 2002; 62: 207-313. [ Links ]
2. Bosman FT, Cleutjens J, Beek C, Havenith M. Basement membrane hetero geneity. Histochem J. 1989; 21: 629-633. [ Links ]
3. Stevens A, Lowe JS. Human Histology. 2ª edición. Londres: Mosby; 2000. [ Links ]
4. Ross MH, Reith EJ. Histology. A Text and Atlas. New York: Harper & Row, Publishers, J.B. Lippincott Co.; 1985. [ Links ]
5. Liotta LA, Rao CN, Barsky SH. Tumor invasion and the extracellular matrix. Lab Invest. 1983;49:636- 649. [ Links ]
6. Scucces M, Montesino C, Bello L, Camperos G. Neoplasia trofoblástica de la gestación en el Hospital Central de Maracay. Rev Obstet Ginecol Venez. 2000; 60: 223-227. [ Links ]
7. Nessmann C, Larroche JC. Atlante di patología placentare. Roma: CIC Edizioni Internazionali; 2001. [ Links ]
8. Zapata L, Rebolledo SF, Urbano R, Vidal J, López I. Embarazo molar repetido. Caso clínico. Rev Obstet Ginecol Venez. 2002; 62: 39-41. [ Links ]
9. Makovitzky J, Vogel M, Miessner R, Mylonas I, Vogt- Weber B, Ritchter D.U. Diagnostic aspects of hydatidiforme mole with persitence of polymorfic trophoblastic hyperplasia. Anticancer Res. 2003; 23: 1069-1074. [ Links ]
10. Barsky SH, Siegal GP, Jannotta F, Liotta LA. Loss basement membrane components by invasive tumors but not by their bening counterparts. Lab Invest. 1983; 49: 140-147. [ Links ]
11. Stamenkovic I. Extracellular matrix remodelling: The role of matrix metalloproteinases. J Pathol. 2003; 200: 448-464. [ Links ]
12. Mortarini R, Gismondi A, Marggioni A, Santoni A, Herlyn M, Anichini A. Mitogenic activitity of laminim on human melanoma and melanocytes: Different signal requirements and role of beta 1 integrins. Cancer Res. 1995; 55: 4702-4710. [ Links ]
13. Iwahashi M, Muragaki Y, Ooshima H, Nakano R. Increased laminin-1 expression in hydatidiform mole. Mol Hum Reprod. 1997; 3: 1107-1111. [ Links ]
14. Prophet EB, Mills B, Arrington JB, Sobin LH. Laboratory methods in histotechnology. Washington: American registry of pathology; 1994. [ Links ]
15. Flores T, Velásquez RM. Manual de histotecnología. Managua: Louisiana State University Medical Center y Sociedad Latinoamericana de Histotecnología; 2001. [ Links ]
16. Pearse AGE. Histochemistry. Theoretical and applied. 4ª edición. Edinburgh: Churchill – Livingstone; 1985. [ Links ]
17. Szulman AE, Surti U. The syndromes of hydatidiform mole II. Morphologic evolution of the complete and partial mole. Am J Obstet Gynecol. 1978;132:20-27. [ Links ]
18. Rodriguez VJ. Microsoft Excel 2000 Iniciación y referencia. Madrid: Mc Graw Hill; 1999: 207-229. [ Links ]
19. Paiva S, Zapata L, Santerini R, Pérez C. Mola hidatidiforme. Criterios diagnósticos más resaltantes. Rev Obstet Ginecol Venez. 1989; 49: 13-17. [ Links ]
20. Pescetto G, De Cecco L, Pecorari D, Ragni N. Manuale di Ginecología e Obstetricia. Vol I. Roma: Universo; 1989. [ Links ]
21. Quiñones Romero RJ, Quiñónez Fernández AG. Embarazo molar parcial con feto coexistente. Presentación de un caso y revisión de literatura. Rev Obstet Ginecol Venez. 1997; 57: 61-66. [ Links ]
22. Albrechtsen R, Wewer UM, Liotta LA. Basement membrane in human cancer. Ann Pathol. 1986;2:251- 276. [ Links ]
23. Egeblad M, Werb Z. New functions for the matrix metalloproteinasses in cancer progression. Nature Rev. 2002; 2: 161-174. [ Links ]
24. Bryant-Greenwood GD. The extracellular matrix of the human fetal membranes: Structure and function. Placenta. 1998; 19: 1-11. [ Links ]
25. Rice LW, Genest DR, Berkowitz RS, Goldstein DP, Bernstein MR, Redline RW. Pathologic features of sharp curettings in complete hydatidiforme mole. Predictors of persistent gestational trophoblastic disease. J Reprod Med. 1991; 36: 17-20. [ Links ]
26. Marzioni D, Banita M, Felici A, Paradinas FJ, Newlands E, De Nictoli M, et al. Expresión of ZO –1 and occludin in normal human placenta and in hydatidiform moles. Mol Hum Reprod. 2001; 7: 279-285. [ Links ]
27. Crescimanno C, Marzioni D, Paradinas FJ, Schrurs B, Muhlhauser J, Todros T, et al. Expression pattern alterations of syndecans and glypican-1 in normal and pathological trophoblast. J Pathol. 1999; 189: 600-608. [ Links ]
28. Capparuccia L, Marzioni D, Giordano A, Fazioli F, De Nictolis M, Busso M, et al. PPARg expresión in normal human placenta, hydatidiform mole and choriocarcinoma. Mol Hum Reprod. 2002; 8: 574-579. [ Links ]
29. Kim YT, Cho NH, Ko JH, Yang WI, Kim JW, Choi EK, et al. Expresion of cyclin E in placentas with hydropic change and gestational trophoblastic diseases. Implications for the malignant transformation of trophoblasts. Cancer. 2000; 89: 673-679. [ Links ]
30. Castejon OC. Observaciones en la hiperplasia mesenquimal placentaria con el microscopio electrónico de barrido. Gac Méd Caracas. 2006; 114: 27-33. [ Links ]
31. Hanahan D, Weinberg RA. The hallmarks of cancer. Cell. 2000; 100: 57-70. [ Links ]
32. Kliman HJ, Feinberg RF. Human trophoblast-extra cellular matrix (ECM) interactions in vitro: ECM thickness modulates morphology and proteolytic activity Proc Natl Acad Sci. 1990; 87: 3057-3061. [ Links ]
Correspondencia
Prof. Olivar C Castejón Laboratorio de Microscopia Electrónica. Facultad de Ciencias de la Salud. Universidad de Carabobo. Núcleo Aragua. Centro de Investigación y Análisis Docente Asistencial del Núcleo Aragua (CIADANA), Maracay, Apto. 4944. Olivar_ciadanauc@hotmail.com Tlf.: 0243-2713305 Ext. 102. Fax: 2713312














