Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez v.70 n.1 Caracas mar. 2010
Mortalidad materna: tragedia prevenible ¿Hemos avanzado?
Drs. Pedro Faneite, Marianela Rivas
Departamento de Obstetricia y Ginecología. Departamento Clínico Integral de la Costa. Universidad de Carabobo. Hospital "Dr. Adolfo Prince Lara", Puerto Cabello, Estado Carabobo, Venezuela.
Correspondencia a: Dr. Pedro Faneite Correo electrónico:
faneitep@cantv.netRESUMEN
Objetivo: Conocer la incidencia de la mortalidad materna, factores relacionados, identificar causas y sugerir acciones pertinentes.
Métodos: Estudio descriptivo retrospectivo epidemiológico analítico de las muertes maternas sucedidas durante el período de 2005-2009. Se analizaron 16 historias de las cuales 12 fueron por causas directas y 4 indirectas con 11 878 nacidos vivos.
Ambiente: Departamento de Obstetricia y Ginecología, Hospital "Dr. Adolfo Prince Lara", Puerto Cabello, Estado Carabobo.
Resultados: La razón promedio de mortalidad materna directa fue 100,18 por 100 000. Las principales causas de muerte: hemorragia (atonía uterina 48,34 % y embarazo ectópico roto 28,57 %), toxemia, y sepsis con 58,34 %, 25 %, y 16,66 % respectivamente. Las cuatro muertes no obstétricas: hemorragia digestiva superior, falla multiorgánica, insuficiencia respiratoria aguda, neumonía. Predominaron procedentes del Estado Carabobo (66,66 %) y de Falcón y Yaracuy (33,4 %), residentes en barrios (33,33 %), solteras y concubinas (83,33 %), estudios secundaria 75 %. Antecedente familiar determinante la hipertensión arterial (25 %), antecedente personal hipertensión (16,67 %), edad materna entre 20-34 años (75 %) y sin control prenatal (50 %). Destacaron las I gestas (50 %), edad de embarazo 37-41 semanas (41,67 %) y 21 semanas y menos 25 %, muerte en estado puerperal (66,67 %), el lapso de ingreso al hospital menos de 12 horas (41,67 %) y menos de 6 horas (33 %), la hora de muerte 41,67 % entre 1-6 am. El 66,67.% fueron casos referidos al hospital por complicaciones severas. Se realizó autopsia a 62,5 % (10/16).
Conclusión: La razón promedio muestra cifras altas con incremento destacado, volviendo a niveles superados en década anterior, además ha retornando como causal de primacía el factor hemorrágico, seguida de la toxemia, lo que indica que debemos redoblar estrategias preventivas, eficientes en el sector salud y demás componentes.
Palabras clave: Mortalidad materna. Razón. Etiología.
SUMMARY
Objective: To know the incidence of maternal mortality, related factors, identify causes and suggest appropriate action.
Method: Analytical epidemiological retrospective descriptive study of maternal deaths occurred during the period 2005-2009. A total of 16 records of which 12 were for direct and 4 indirect causes with 11 978 live births. Setting: Department of Obstetrics and Gynecology, Hospital Dr. Adolfo Prince Lara", Puerto Cabello, Estado Carabobo.
Results: The average rate of direct maternal mortality was 100.18 per 100 000. The leading causes of death: hemorrhage (uterine atony 48.34 % and 28.57 % ruptured ectopic pregnancy), toxemia, and sepsis with 58.34 %, 25 %, and 16.66 % respectively. The four non-obstetric deaths: upper gastrointestinal bleeding, organ failure, acute respiratory failure, pneumonia. Predominated from Carabobo Estado (66.66 %) and Falcon and Yaracuy (33.4 %), residents in neighborhoods (33.33 %), unmarried and concubines (83.33 %), secondary studies 75 %. Family antecedent hypertension (25 %), personal antecedent hypertension (16.67 %), maternal age between 20-34 years (75 %) and no prenatal care (50 %). In the obstetrical state I gravid I (50 %), gestational age 37-41 weeks (41.67 %) and 21 weeks and less 25 %, death in puerperal state (66.67 %), the interval between admission to hospital less than 12 hours (41.67 %) and less than 6 hours (33 %), time of death 41.67 % between 1-6 am. The 66.67.% cases were referred to hospital for severe complications. Autopsy was performed to 62.5 % (10/16).
Conclusion: The average rate increase showed high with outstanding, returning to levels exceeded in the previous decade, has also returned as causal primacy hemorrhagic factor, followed by toxemia, which indicates that we must redouble preventive strategies, efficient health sector and other components.
Key words: Maternal mortality. Rates. Etiology
INTRODUCCIÓN
El embarazo es una condición normal, y todas las mujeres aspiran en algún momento alcanzar esta etapa reproductiva, pero lo cierto es que esta gran aspiración conlleva un riesgo de muerte y discapacidad el cual es proporcional al grado de pobreza y subdesarrollos de los pueblos (1). Hemos repetido que todavía cada año en el mundo se suceden más de medio millón de muertes maternas (MM) como resultado de complicaciones del embarazo, parto y puerperio, lo destacado es que son muertes evitables si se toman medidas preventivas adecuadas y que estén disponibles. Por cada mujer que muere, muchas otras sufren de serias condiciones que la afectan por el resto de su vida (2).
Estamos a solo seis años para alcanzar la fecha límite establecida por la Organización de Estados Americanos (OEA), y refrendada por los líderes de mundo para alcanzar las conocidas Metas del Milenio, en relación con la muerte materna el objetivo 5 señala la necesidad de disminución del 75 % o tres cuartas partes en relación con las cifras del año 1990, es decir, estamos es las postrimerías de los quince años desde la promulgación de tales objetivos (3).
Es apremiante que cada país, estado, región u hospital haga un seguimiento a los logros en este período para de esta manera conocer la evolución lograda.
En nuestro país, la mortalidad materna ha motivado diversas publicaciones, se ha estudiado a través del tiempo en varios centros hospitalarios y estados, los resultados siempre señalan lo delicado de la problemática y la conveniencia de profundizar su análisis en búsqueda de soluciones (4-22).
Por lo que respecta a nuestra región, Puerto Cabello, el mayor centro asistencial es el "Hospital Dr. Adolfo Prince Lara", desde sus inicios se ha mantenido esta entidad en observación. Así tenemos, que López Gómez y Bracho estudiaron el lapso 1970-1981 (23), posteriormente Faneite y Valderrama analizaron los años 1982-1991 (24), luego publicamos la tendencia de la mortalidad materna y perinatal en 28 años (25), seguidamente examinamos los años 1992-2000 (26) y finalmente revisamos el período 2001-2004 (27).
Queremos en esta ocasión mostrar lo ocurrido el los últimos cinco años en este centro hospitalario de referencia, pues la evolución de la mortalidad materna en el tiempo es una objetivo permanente para evaluar la calidad asistencial, además de conocer los factores causales que recientemente se han hecho presente, y de esta manera orientar acciones más certeras.
MÉTODOS
Se trata de un estudio epidemiológico descriptivo, donde fundamentalmente analizamos un lustro, correspondiendo a una nueva serie cronológica.
Revisamos las historias clínicas de todas las pacientes atendidas en el Departamento de Obstetricia y Ginecología del hospital, y cuyo diagnóstico final se catalogó como MM.
Se entendió como muerte materna la definición empleada en la décima Clasificación Internacional de Enfermedades, es: "la muerte de una mujer durante el embarazo o dentro de los 42 días posteriores a la terminación del mismo, independientemente de la duración y el lugar del embarazo, debida a cualquier causa relacionada o agravada por el embarazo o su desarrollo, pero no a causas accidentales o incidentales" (28).
Se expresó la MM, con uno de los indicadores más comunes empleados, razón de mortalidad materna RMM, número de MM por cien mil nacidos vivos (NV); el mismo indica el riesgo de muerte entre las mujeres embarazadas y recientemente embarazadas, refleja el estado general de la salud de la mujer, su acceso a la atención de salud y la calidad de servicio que recibe (29,30).
Encontramos un total de 16 muertes, de las cuales 12 eran por causas directas y 4 indirectas; estas últimas fueron por razón no obstétrica: una por hemorragia digestiva superior, otra por falla multi-orgánica, una insuficiencia respiratoria aguda y finalmente una por neumonía.
Las muertes maternas se estudiaron por cada año, determinándose el número de nacidos vivos, luego se calculó la RMM por año y la RMM promedio del lapso. Las variables que se recabaron: etiología, factores (procedencia, residencia, estado civil, grado de instrucción), antecedentes (antecedentes familiares y personales, edad, control prenatal), estado obstétrico (gestaciones, edad del embarazo, situación obstétrica, lapso de ingreso a muerte, hora de muerte).
Como una variable destacada se recabó el centro obstétrico primario u originario de asistencia de la paciente, observándose que de las 12 muertes directas, el 33,33 % (4/12) fue el Hospital "Dr. Adolfo Prince Lara" y 66,67 % son casos referidos por complicación materna severa (9/12). De estos últimos 16,67 % (2/12) proceden del Estado Falcón, 16,67 % (2/12) de Yaracuy, y 33,33 % (4/12) de centros cercanos al hospital (1 Morón, 1 Instituto Venezolano de Seguros Social 1 y 1 por referencia de familiar).
Todas las diversas variables se recolectaron en formularios y resumidas en cuadros de distribución de frecuencia para el análisis correspondiente.
La calidad de la historia pudo influir en los resultados por ser un análisis retrospectivo a los hechos, a pesar de tratar de ser lo más apegado a la fidelidad de los datos descritos en las historias.
RESULTADOS
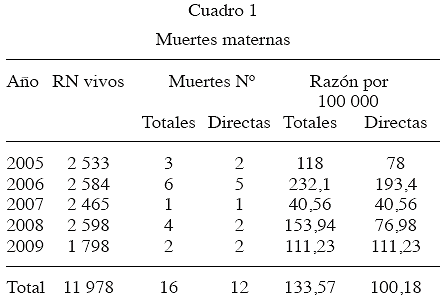
El Cuadro 1 muestra: nacimientos vivos, muertes maternas y la RMM directa por cien mil NV en el período estudiado. Podemos observar que la RMM promedio fue de 100,18 por cien mil NV. La razón promedio muestra cifras altas con incremento destacado, volviendo a niveles de década anterior 1982-1991 (24), como veremos más adelante, además hubo un "pico" importante en 2006.
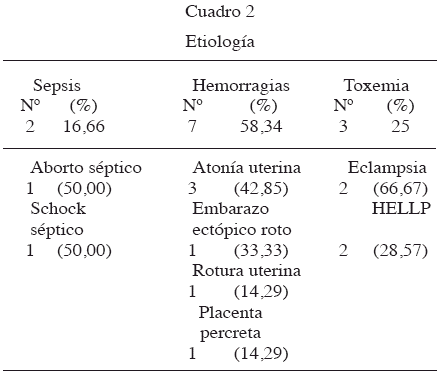
En el Cuadro 2 se resume la etiología de muertes obstétricas directas. Las principales causas de muerte fueron: hemorragia, toxemia y sepsis con 58,34 %, 25 %, y 16,66 % respectivamente. Del total de hemorragias, destaca que la atonía uterina fue 48,34
.% (7/3) y embarazo ectópico roto 28,57 % (7/2).El Cuadro 3 expresa los factores. La procedencia fue del Estado Carabobo (66,66 %) y de Falcón y Yaracuy (33,4 %), predominaron residentes en barrios (33,33 %), solteras y concubinas (83,33 %), con estudios de secundaria 75 %.
El Cuadro 4 muestra los antecedentes. Antecedente familiar determinante fue la hipertensión arterial (25.%), antecedente personal hipertensión (16,67 %), edad materna entre 20-34 años (75 %) y sin control prenatal (50 %).
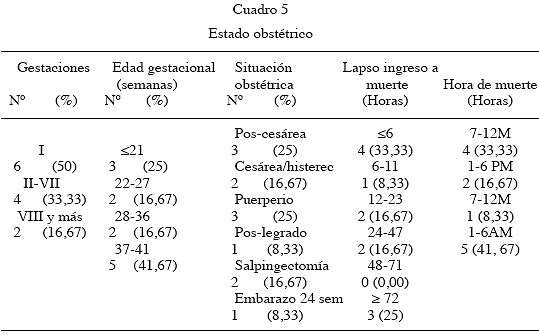
El estado obstétrico se presenta en el Cuadro 5. Destacaron las I gestas (50 %), con edad de embarazo 37-41 semanas (41,67 %) y 21 semanas y menos 25.%, la muerte en estado puerperal (66,67 %), con un lapso de ingreso al hospital menor de 12 horas (41,67 %) y menor de 6 horas (33 %); en cuanto a la hora de muerte 41,67 % sucedió entre 1-6 am.
El 66,67 % de las pacientes (8/12), fueron casos que ingresaron al hospital al ser referido de otros centros asistenciales por complicaciones severas y no poder prestarles asistencia médica acorde a la severidad del caso. Se realizó autopsia en 62,5 % de los casos (10/16).
DISCUSIÓN
La comunidad internacional repetidamente llama a atacar este problema y los gobiernos se ha comprometido formalmente a hacerlo, esto está explícitamente citado el la Conferencia Internacional sobre Desarrollo y Población (Cairo 1994) (31) y la Cuarta Conferencia Mundial sobre la mujer (Beijing 1995) (32), así como los cinco años de seguimiento a las mismas, y últimamente en la declaración del Milenio en el año 2000 (3). La mejoría de la salud materna es una de las razones de ser de los objetivos a ejecutar en el milenio, está considerado como prerrequisito para el desarrollo y reducción de la pobreza.
La mortalidad materna ofrece una muestra de cómo está el estatus de la mujer, su acceso a los cuidados de salud y el adecuado sistema de salud que responda a sus necesidades. Sin embargo, hay lugares donde hay dificultades para medirla, particularmente donde los registros civiles o los hospitalarios son deficientes, y aún más, suelen desconocer las causas de muerte (2).
En nuestra ejecutoria, la información que los países necesitan recoger a cerca de la mortalidad debe ir unida a la determinación del nivel del problema. La política de salud debe preguntarse: ¿Por qué la muerte materna ocurrió? y ¿que podemos hacer para prevenirla? Los programas deben preguntar: ¿Dónde las cosas están sucediendo mal y qué podemos hacer para rectificarlas? La respuestas a estas preguntas son tan importantes como el conocimiento del nivel preciso de la mortalidad materna (2).
En nuestra localidad, cada muerte materna que sucede en el Departamento, implica que el Jefe de Servicio elabore un informe de inmediato, con las entrevistas correspondientes y la obtención de los soportes respectivos, el mismo es presentado en reunión departamental y luego ante la Comisión de prevención de muerte materna y perinatal del hospital; un informe final es enviado a las autoridades de salud
del Estado Carabobo, en Valencia, quienes la reportan al Ministerio de Salud en Caracas.Este nuevo estudio revela que en el período 2005-2009 la RMM promedio fue de 100,18 por cien mil NV, esta cifra es muy alta con incremento importante al compararla a los resultados de estudios de los últimos quince años, además hubo un incremento destacado en 2006 que alcanzó tres dígitos. Estamos muy preocupados porque estas cifras son semejantes a las de la serie nuestra de 1982-1991, con 95 (24), es decir, después de lograr una disminución progresiva en tres lustros y una estabilización (25-27), parecería haber sucedido un retroceso, de hecho, el Estado Carabobo ha sido uno de los estados priorizados por el Ministerio de Salud en el sentido de mayor vigilancia y atención debido a las altas cifras de MM. Debemos estar alertas ante este lamentable hallazgo y darlo a conocer a los niveles administrativos correspondientes, por supuesto que ellos ya lo conocen a través de los telegramas o informes epidemiológicos semanales que son de cumplimiento obligatorio por el personal responsable de esos entes. Estamos conscientes de que la salud es fundamentalmente responsabilidad de Estado, pero estamos dispuestos a prestar nuestro soporte técnico que siempre hemos dado, además son realidades que hemos investigado y conocemos por más de 30 años.
El análisis de las causas de MM directas en el lapso estudiado ha revelado que se ha sucedido un desplazamiento de posición de los factores directamente involucrados. Lamentablemente, los factores hemorrágicos han tomado la posición inicial, están representados principalmente por la atonía uterina y el embarazo ectópico roto; este papel ascendente de las hemorragias se detectó en la serie anterior 2001-2004 (27), al igualar con la toxemia su responsabilidad (33,33 %). Este hecho obliga a tomar medidas educativas y asistenciales, pues son causales prevenibles donde el diagnóstico y tratamiento precoz
tienen un efecto benéfico reconocido (1-3,33); por supuesto, que hay que tener presente a la toxemia (25 %) y la sepsis (16,66 %), quienes contribuyen de manera deletérea. Las cuatro muertes maternas indirectas, tuvieron causales, dos de las cuales fueron atendidas en terapia intensiva, pero lamentablemente ello no fue suficiente para evitar los decesos.Al estudiar algunas características maternas expresadas como factores, encontramos inicialmente que las pacientes son procedentes de los Estados vecinos (Falcón y Yaracuy), aportaron 33,33 %, es decir, una de cada tres, cifra que consideramos elevada, se incrementó en relación con la serie anterior 16,66 (27); otros factores a señalar es la inestabilidad familiar expresada en la soltería o concubinato que engloba 83,33 %, aunque la mayoría tenía residencia urbana y educación secundaria.
La circunstancia extraterritorial de procedencia estadal, la hemos comentado antes, se sucede un evento de transferencia de morbilidad y mortalidad de larga data, esto se ha ido incrementando con el tiempo, y la razón estiba en que la población limítrofe de esos estados tiene como centro asistencial más cercano y mejor dotado al hospital porteño, esas pacientes son oriundas de la costa oriental del Estado Falcón y del Estado Yaracuy.
Sin duda alguna, lo referido anteriormente explica las razones porque en la práctica asistencial diaria, el Hospital "Dr. Adolfo Prince Lara", de Puerto Cabello, se ha convertido en un hospital inter-estadal de referencias y emergencias. El 66,67 % de los pacientes son casos referidos en muy malas condiciones de salud, esto obliga a utilizar los mayores recursos de hospital, como lo señala el hecho que se trasladó a la Unidad de Cuidados Intensivos el 41,67 % de los casos (5/12).
Esta situación ha llevado a que se envíen múltiples correspondencias a las autoridades sanitarias de esas regiones, incluso se han realizado dos visitas
al Hospital de Tucacas con el fin de motivarlos a disminuir las referencias de pacientes, ellos han esgrimido razones relativas a deficiencias de recursos en planta física, falta de dotación de insumos, incluso de personal médico; se han comprometido a agilizar los traslados o referencias y asistir los casos en base a los recursos disponibles, estamos a la espera de resultados.En cuanto a los antecedentes familiares y personales destaca la hipertensión arterial, esto no nos extraña pues es una de las patologías más frecuentes en la población que atendemos y que hemos reportado en los estudios previos (24-27). Con la edad de las pacientes hubo participación de todos los grupos etarios sin un predominio de interés. Lo que es apremiante, solo la mitad había tenido algún control prenatal, esto es un hecho referido en las series anteriores (26,27), incluso de diversos autores que han revisado este tema (7,8,16,18); el carácter preventivo de esta entidad es de sumo provecho para disminuirla; la participación y motivación personal, familiar y comunitaria es un soporte de sumo peso a diligenciar.
El análisis de las condiciones obstétricas de estas pacientes muestra que las primigestas continúan ocupando la mitad de los casos, situación semejante a lo sucedido en el lapso anterior (27), este hallazgo puede envolver aspectos relativos a educación, estabilidad familiar, motivación a control prenatal,
etc., en otros estudios se refieren a las multíparas (23-25). El evento se sucedió frecuentemente en embarazos a término, cuestión que coincide con otros estudios (27). Con respecto a la situación obstétrica al momento de la muerte, el 91,677 %, es decir, 11 de 12 habían recibido tratamiento médico- quirúrgico, sólo una murió con embarazo de 24 semanas y un cuadro de hipertensión inducida severa en terapia intensiva; es de entender que habían recibido atención obstétrica resolutiva, pero esta acción médico-quirúrgica de profundidad al fin de cuentas no evitó la MM, la razón primordial o explicación es que la mayoría son pacientes referidas (66,67 %), en condiciones de salud muy comprometida, esto también se refleja en el hecho de que 41,67 % (5/12) murieron antes de las 12 horas de ingreso al hospital y todas antes de las 48 horas al ingreso. Estas circunstancia obstétricas de muerte son semejantes a la serie 2000-2004 (27).Se realizó autopsia en 62,5 % de los casos (10/16), en las directas (8/2) y las indirectas (2/4), esto lo consideramos un avance muy importante en la
clarificación precisa de las causas de muerte materna, se ha hecho un esfuerzo destacado, y debemos darle crédito al único médico patólogo de hospital, quien se ha visto motivado al análisis de esta terrible entidad y que nos permite explicar fehacientemente eventos que en otras circunstancias pueden llegar a nivel médico-legal. La serie pasada sólo se autopsió una paciente (16,66 %); también es digno destacar la motivación a los familiares, cuestión que ha sido un factor de resistencia o negativa en muchos años.A manera de conclusión de este estudio de MM que analiza los años 2005-2009 podemos mencionar que la RMM casi se ha duplicado comparativamente a los 15 años anteriores (25-27), los factores relacionados a la misma se han invertido, tomado primacía la hemorragia. Las pacientes son jóvenes, en edad
reproductiva, con deficiencia de condiciones sociales-económicos, sólo se controlan la mitad de ellas. La mayoría viene referida en malas condiciones de salud, donde los retrasos de traslado, diagnóstico y tratamiento certero y oportuno están presentes. Pensamos que la asistencia hospitalaria ha mejorado en el Hospital " Dr. Adolfo Prince Lara", cada MM es analizada exhaustivamente, tomándose medidas asistenciales, docentes y administrativas acorde con el caso. Esto lo deducimos luego de evaluar que se recibieron todos lo casos, prestándole asistencia obstétrica resolutiva, incluso atención con cuidados intensivos; por otra parte, se ha incrementado la realización de autopsias. Es de mencionar que el departamento en los últimos años ha estado trabajando con la mitad de sus camas de hospitalización, las habitaciones esperan por reparaciones, además, la asistencia médica ocasionalmente se ha limitado a las estrictas emergencias, esto se refleja en la disminución de nacimientos por año.En nuestro país y particularmente en nuestra región se necesitan actividades distintas al sector hospitalario: lucha contra la pobreza, educación, medicina preventiva, motivación a la consulta
prenatal, incentivar la planificación familiar, es decir un plan integrado al de salud (1-3,35). Las autoridades regionales deben tratar de mejorar las condiciones asistenciales de los estados Falcón y Yaracuy.La prevención de la mortalidad materna implica una interacción de instituciones gubernamentales, universitarias, privadas, científicas, que aúnen
esfuerzos en beneficio de nuestra humanidad (1-3,35).REFERENCIAS
1. World Health Organization.. Maternal mortality in 2005: Estimates developed by WHO, UNICEF, UNFPA, and the World Bank. WHO Library Cataloguing-in-Publication Data. Geneva, Switzerland. 2007. [ Links ]
2. World Health Organization. Beyond the numbers: Reviewing maternal deaths and complications to make pregnancy safer. WHO Library Cataloguing-in-Publication Data. World Health Organization, Geneva, 2004. [ Links ]
3. ONU. La Asamblea del Milenio de la Organización de las Naciones Unidas. 2000. Disponible en:
http://www.un.org/spanish/milenio/index.html. [ Links ]4. Crespo J. Mortalidad materna en el Hospital Central Antonio María Pineda, Barquisimeto. Rev Obstet Ginecol Venez. 1970;30:497-501. [ Links ]
5. Suárez R. Mortalidad materna en Maracaibo. (1962- 1967). Rev Obstet Ginecol Venez. 1971;3:1364-1372. [ Links ]
6. Briceño I. Mortalidad materna en el Hospital Central de Valera. Rev Obstet Ginecol Venez. 1975; 35:305-309. [ Links ]
7. Salazar J. Mortalidad materna en el Hospital Central Luis Razzetti, Barcelona. Rev Obstet Ginecol Venez. 1976;36:121-130. [ Links ]
8. Regardiz R. Mortalidad materna en el Hospital Manuel Núñez Tovar. Rev Obstet Ginecol Venez. 1977;37:37-42. [ Links ]
9. Agüero O, Torres J. Mortalidad materna en la Maternidad "Concepción Palacios". Rev Obstet Ginecol Venez. 1977;37:361-365. [ Links ]
10. Sukerman E, Pages P. Mortalidad materna por sepsis 1970-1979. Rev Obstet Ginecol Venez. 1981;41:95-102. [ Links ]
11. Uzcátegui O, Silva D. Mortalidad materna en el Hospital José Gregorio Hernández. Rev Obstet Ginecol Venez. 1981;41:233-236. [ Links ]
12. Silva M, Petit G. Mortalidad materna. Rev Obstet Ginecol Venez. 1982;42:95-98. [ Links ]
13. Agüero O, Torres J. Mortalidad materna en la Maternidad "Concepción Palacios". Rev Obstet Ginecol Venez. 1985;45:92-97. [ Links ]
14. Lairet O, Paz L, Lairet de Paz M. Mortalidad materna en el Hospital Central Portuguesa de Acarigua-Araure 1970-1984. Rev Obstet Ginecol Venez. 1986;46:33-36. [ Links ]
15. Molina R, Barboza R, Urdaneta B, Salazar G. Mortalidad materna en el Hospital "Manuel Noriega Trigo". Rev Obstet Ginecol Venez. 1995;55:217-221. [ Links ]
16. Uzcátegui O, Centanni L, Armas R. Mortalidad materna: 1981-1994. Rev Obstet Ginecol Venez. 1995;55:89-92. [ Links ]
17. Molina R, Mármol de M L, Morales M, Fernández G, Leal E. Mortalidad materna en el municipio Maracaibo, Edo. Zulia, 1993. Rev Obstet Ginecol Venez. 1995;55:93-99. [ Links ]
18. Suárez D. Mortalidad materna en el Hospital "Dr. Adolfo D Empaire", Edo. Zulia durante los años 1988-1995. Rev Obstet Ginecol Venez. 1997;57:177-180 [ Links ]
19. García J, Molina R, Cepeda M. Tasas de mortalidad materna en los hospitales de Maracaibo: 1993-2000. Rev Obstet Ginecol Venez. 2002;62:103-108. [ Links ]
20. Brito J, Cabrera C, Gutiérrez O, Gutiérrez M, Porra F. Mortalidad materna en la Maternidad "Concepción Palacios": 1982-1991. Rev Obstet Ginecol Venez. 2007;67(1):31-39. [ Links ]
21. Chacón G, Monsalve. Mortalidad materna en el Instituto Autónomo Hospital Universitario de Los Andes (IAHULA) 1974-2005. Rev Obstet Ginecol Venez. 2007;67(2):99-105. [ Links ]
22. Uzcátegui O, Toro Merlo J. Metas del milenio y salud materna. Editorial. Rev Obstet Ginecol. 2009;69:1-3. [ Links ]
23. López Gómez JR, Bracho de L C. Mortalidad materna en el Servicio de Obstetricia del Hospital Adolfo Prince Lara. Rev Obstet Ginecol Venez. 1985;45:37-46. [ Links ]
24. Faneite P, Valderrama I. Mortalidad materna. 1982-1991. Rev Obstet Ginecol Venez. 1992;52:193-196 [ Links ]
25. Faneite P, Starnieri M. Mortalidad Materna directa. Hospital "Dr. Adolfo Prince Lara". 1992-2000. Rev Obstet Ginecol Venez. 2001;61:89-94. [ Links ]
26. Faneite P, García F. Mortalidad materna. Hospital "Dr. Adolfo Prince Lara". 2001-2004. Rev Obstet Ginecol Venez. 2005;64:123-129. [ Links ]
27. Faneite P. Mortalidad materna y perinatal. Tendencias 1969-2004. Rev Obstet Ginecol Venez. 2006;66(2):75-79. [ Links ]
28. WHO. International Classification of Diseases (ICD). Disponible en: http://www.who.int/classifications/icd/en/ [ Links ]
29. World Health Organization: Geneva, 2004. WHO. Maternal mortality ratio (per 100 000 live births). Health statistics and health information systems. Disponible en: http://www.who.int/healthinfo/statistics/indmaternalmortality/en/index.html [ Links ]
30. Centro Centroamericano de población. Indicadores de salud materna y perinatal. Disponible en: http://ccp.ucr.ac.cr/cursoweb/3314mat.htm [ Links ]
31. Naciones Unidas. Conferencia Internacional sobre la población y el desarrollo. El Cairo, 5 al 13 septiembre. Nueva York: Naciones Unidas. 1995. Disponible en: http://www.unfpa.org/icpd/15/docs/summary_spanish.pdf. [ Links ]
32. Naciones Unidas. Informe de la Cuarta Conferencia Mundial sobre la Mujer. Beijing, 4 al 15 de septiembre de 1995. Nueva York: Naciones Unidas. 1996. Disponible en: http://www.un.org/womenwatch/daw/beijing/pdf/Beijing%20full%20report%20S.pdf [ Links ]
33. Khan KS, Wojdyla D, Say L, Gülmezoglu AM, Van Look PF. WHO Analysis of causes of maternal deaths: A systematic review. Lancet. 2006;367(9516):1066-1074. [ Links ]
34. Prahlow J, Barnard J. Pregnancy–related maternal death. Am. J Forensic Med Pathol. 2004;25:220-236. [ Links ]
35. Ransom E, Yinger N. Maternidad sin riesgos: cómo superar los obstáculos en la atención a la salud materna. Population Reference Bureau. Julio 2002. Disponible en: http://www.prb.org/SpanishContent/Topics/SaludReproductiva.aspx?page=6 [ Links ]