Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez vol.72 no.3 Caracas set. 2012
Sobrevida en pacientes con cáncer de mama triple negativo
Drs. Moraima Márquez S*, Julio César Lacruz U **, Francisco López***, Rafael Borges****
* Médico Especialista del Departamento de Obstetricia y Ginecología del IAHULA. Mérida-Venezuela
** Ginecólogo–Mastologo. Jefe de la Unidad de Patología Mamaria del Servicio de Ginecología del IAHULA. Mérida-Venezuela
*** Médico Radioterapeuta Oncólogo. Jefe de la Unidad de Oncología del IAHULA. Mérida-Venezuela
*** Profesor Asociado de la Escuela de Estadística de la Universidad de los Andes. (ULA-Mérida-Venezuela).
Dra. Moraima Coromoto Márquez Sulbaran Avenida 16 de Septiembre Instituto Autónomo Hospital Universitario de los Andes. Mérida Telf (0274) 2639304 – 2638595 Telf personal 0424-7667562 E-mail: coro_mora_marquez@hotmail.com
RESUMEN
Objetivo:
Determinar la sobrevida libre de enfermedad en pacientes con cáncer de mama con estudio inmunohistológico que reportó triple negativo, como factor pronóstico. Ambiente: Unidad Oncológica Instituto Autónomo Hospital Universitario de los Andes. Mérida, durante el período 2004 - 2009. Métodos: El estudio fue observacional, prospectivo no concurrente. Se evaluaron 472 pacientes con cáncer de mama entre enero 2004 y diciembre 2009. Solo 269 pacientes se realizaron inmunohistoquímica, de estos 65 pacientes con cáncer de mama triple negativo, excluyendo 13 y quedando 52 pacientes. Resultados: La incidencia reportó 11 % y la sobrevida fue 11,5 % a 5 años. El grupo etario predominante fue 60-69 años (34,6 %). Los estadios tempranos y el grupo de edad de 40 a 49 años mostraron mayor sobrevida libre de enfermedad. El tipo histológico mixto y lobulillar presentaron menor sobrevida libre de enfermedad. El estado hormonal y el grado histológico no mostró significancia estadística. A mayor invasión ganglionar menor sobrevida libre de enfermedad. El tamaño tumoral y la metástasis ganglionares mantienen un pronóstico en la sobrevida libre de enfermedad.Palabras clave: Cáncer de mama. Triple negativo. Sobrevida libre de enfermedad.
SUMMARY
Objective: To determine the disease-free survival in breast cancer patients with triple immunohistological study that reported negative prognostic factor. Setting: Unidad Oncologica Instituto Autonomo Hospital Universitario de los Andes. Merida, period 2004 - 2009. Métodos: observational, prospective and non-concurrent study. We evaluated 472 patients with breast cancer between January 2004 and December 2009. Only 269 patients were performed immunohistochemistry, of these 65 patients with triple negative breast cancer, excluding 13 and leaving 52 patients. Results: The incidence was 11% and survival was 11.5% at 5 years. The predominant age group was 60-69 years (34.6%). Early stages and the age group 40 to 49 years showed higher disease-free survival. The mixed and lobular histological type had lower disease-free survival. Hormonal status and histological grade showed no statistical significance. The higher the smaller lymph node disease free survival. Tumor size and nodal metastasis prognosis in maintaining a disease free survival.
Key words: Breast cancer. Triple negative. Disease free survival.
INTRODUCCIÓN
El carcinoma de mama es el más frecuente y constituye la primera causa de muerte entre la población femenina de los países desarrollados. En países en vías de desarrollo, asiáticos, latinoamericanos y del Caribe este riesgo es menor. Venezuela es considerada de riesgo intermedio, con tendencia a un aumento importante en los últimos años (1).
Para el Estado Mérida los datos disponibles más recientes derivan de la base de datos de la Coordinación Regional de Oncología (Estado Mérida Corpo-Salud), y corresponden al año 2009. Dichos datos nos muestran, una tasa de morbilidad por esta patología, ocupa el segundo lugar con un 12,11 x 100.000 habitantes, precedido del cáncer de cérvix con un 13,12 . La tasa de mortalidad para el mismo año, ocupaba el segundo lugar con una tasa de 11,5 y quinta causa de muerte en ambos sexos, precedido por cáncer gástrico, cáncer de próstata, cáncer de cuello uterino y cáncer broncopulmonar. El grupo de edad más afectada fue entre 45 a 64 años (2,3).
La clasificación del cáncer de mama ha evolucionado desde la antigüedad, cuando se fundamentaba en el examen físico y la terapia se decidía en base a la clínica, morfología, compromiso axilar y tamaño tumoral. El College of American Pathologist (CAP) y American Joint Committee for Cancer Staging (AJCC) (4,5), presenta la estadificación convencional basados en el sistema TNM (tumor, ganglio linfático y metástasis), en conjunto con el tipo y grado histológico. Esta clasificación histológica del cáncer de mama sigue siendo importante, pero desde finales del siglo pasado, la biología molecular nos permite tener una nueva perspectiva que lleve a un abordaje terapéutico diferente, permitiendo comprender mejor el pronóstico clínico y predecir la respuesta a los tratamientos sistémicos. Todos estos factores han sido extensamente validados (6).
La clasificación molecular es utilizada como factor predictivo de los diferentes tratamientos, lo cual no significa que la clasificación histopatológica TNM, pierda vigencia, pues continua estableciendo la conducta dentro de la patología (7).
La inmunohistoquímica (IHQ), es un estudio histopatológico fundamentado en inmunotinción que genera la formación del complejo antígeno–anticuerpo (8). Este método determina varios subtipos de cáncer de mama, que se diferencian en su patrón de expresión genética (9). El uso de la IHG, ejerce un impacto sobre el pronóstico, tratamiento y supervivencia de las pacientes con patología mamaria maligna por ofrecer una visión del riesgo y la terapéutica a seguir (10).
La clasificación molecular del cáncer de mama, basado en la tecnología de microarray de ADN de perfiles de carcinoma de mama invasivo ha identificado 4 subtipos de cáncer de mama morfológicamente similares (luminal A, luminal B, mama normal-como, con sobreexpresión de HER2, y basal-like), con claras diferencias en pronóstico y respuesta al tratamiento. Esto es un vívido ejemplo de la heterogeneidad del cáncer de mama (11,12).
El tumor mamario que no expresa receptores estrogénicos, ni progestágenos, ni Her2/neu, recibe el nombre técnico de triple negativo. (Los cánceres mamarios triple negativos se definen por falta de expresión de receptores estrogénicos, progestágeno y de erbB2 (her2/neu). Representan aproximadamente 15 % de todos los tipos de cáncer mamario. El cáncer de mama triple negativo tiene mal pronóstico, su agresividad no permite terapias deficientes e inadecuadas (13).
En pacientes que han vivido sanas durante más de diez años después del tratamiento primario, la recidiva locorregional tiene un impacto significativo tanto en la sobrevida sin enfermedad como en la supervivencia global (13).
El riesgo de metástasis tras una recidiva es cuatro veces mayor y el riesgo de fallecer después de una recidiva se multiplica casi por ocho. Sin embargo, cuanto más largo es el intervalo de tiempo transcurrido entre el cáncer primario y la recidiva, mejor será la calidad de vida y el tiempo libre de enfermedad con una mayor supervivencia global (13).
En la actualidad, la biología molecular genera esta nueva clasificación del cáncer de mama permitiendo nuevas alternativas y más precisas que afinan a un mejor tratamiento.
En nuestro país, según estadísticas del Ministerio del Poder Popular para la salud, el cáncer de mama es la segunda causa de muerte por cáncer en la mujer venezolana. En el año 2008 se diagnosticaron en Venezuela más de tres mil nuevos casos y ocurrieron mil quinientos ochenta defunciones por esta causa. En nuestra entidad, también ocupa el segundo lugar, con cifras muy cercanas al cáncer de cuello uterino (3).
Diariamente se detectan 10 casos nuevos y fallecen 6 mujeres a consecuencia de esta enfermedad a nivel nacional (3).
Esto de por si justifica la preocupación por el diagnóstico y tratamiento precoz de esta neoplasia. Los adelantos científicos en los últimos 20 años, dieron como resultado entre otras cosas a los marcadores moleculares de diagnóstico y de pronósticos (11-13).
Por ello el uso de la IHQ, ejerce un impacto sobre el pronóstico, tratamiento y supervivencia con patología mamaria maligna (9,10).
La finalidad de conocer la IHQ en el cáncer de mama, es el valor pronóstico de acuerdo a la estadificación, a los factores de primera generación como los son: tamaño tumoral, grado histológico, tipo histológico, receptores hormonales, estado de los ganglios linfáticos. Todo este conocimiento es para establecer el tratamiento neoadyuvante o adyuvante idóneo de acuerdo al caso, en forma precoz y oportuna a las pacientes con la finalidad de generar sobrevida libre de enfermedad con mejor calidad de vida.
Cammarata-S, y col. (14), en el Instituto Autónomo Hospital Universitario de los Andes, Mérida, evaluaron un total de 95 muestras de biopsias procesadas en el Departamento de Anatomía Patológica, durante el período 1990-1994, con diagnóstico de cáncer de mama, para determinar los receptores hormonales bajo el ensayo de IHQ, la expresión de RE+/RP+ de la población total en estudio fue 58 % para RE-/ RP- 40 % y RE+/RP- 2 %.
En relación con este subtipo de cáncer de mama, Betancourt y col. (15) en el Instituto Oncológico Luis Razetti Caracas, realizaron un estudio retrospectivo de un año (2006). Se evaluaron 285 pacientes, 99 % del sexo femenino, con promedio de edad de 52 años. 185 pacientes (65 %) tenían patología maligna. La IHQ reportó receptores de estrógenos y progesterona positivos en más de 60 % de los casos; el HER 2/neu fue positivo en 24 %. Reporta este estudio, una excelente correlación entre la respuesta a la terapia hormonal para los RE y RP en 64 % y 62 % respectivamente, así como 24 % para Her 2-neu.
Dent y col. (16) en 2007, un un estudio retrospectivo en Toronto Canadá (denominado: Cáncer de mama triple negativo, aspectos clínicos, patrones y recurrencia, con una población de estudio) en 1 601 pacientes, concluyen que los pacientes con cáncer de mama triple negativos tienen una mayor probabilidad de recidiva y de muerte en comparación con las mujeres con otro tipo de cáncer.
Bauer y col. (17), 2007, reportan que los tumores diagnosticados en etapa posterior eran más agresivos, con una menor supervivencia.
Además, las mujeres hispanas negras en etapa finales del cáncer de mama triple negativo tuvo el más pobre de supervivencia de cualquier grupo comparable.
Gerson R y col. (18), 2008, en México, concluyen que el cáncer de mama triple negativo que se presenta en mujeres jóvenes y se asocia con proliferación celular aumentada, induce a mayor incidencia de recurrencia y mortalidad.
El cáncer de mama, es la segunda causa de mortalidad en mujeres por cáncer en Venezuela. Los adelantos científicos en los últimos 20 años, dieron como resultado entre otras cosas a los marcadores moleculares de diagnóstico y de pronóstico (9- 11). Por ello el uso de la IHQ, ejerce un impacto sobre el pronóstico, tratamiento y supervivencia de las pacientes con patología mamaria maligna por ofrecer una visión del riesgo y la terapéutica a seguir (15). Entendiendo que por supervivencia se define a la proporción de personas vivas a un tiempo pre establecido, posterior al diagnóstico de la patología a estudiar, este tiempo pre establecido es de cinco años. Además la tasa de sobrevida global observada cuantifica la proporción de pacientes con cáncer que están vivos, luego de cinco años de seguimiento a partir del diagnóstico. Independientemente de la causa de muerte (19).
En este estudio, todas las pacientes que se diagnosticaron con cáncer de mama, se trataron de acuerdo a los protocolos de su estadiaje clínico (20).
Los tumores de mama triple negativos que pertenecen al subtipo basal, son de peor pronóstico, presentan necrosis central, proliferación microvascular en su mayoría (21), tienen mayor tendencia a realizar metástasis a distancia bien sea visceral u óseo (22).
Se describe que la sobrevida de pacientes con cáncer de mama triple negativo oscila entre un rango del 3 % al 15 % a los 5 años, La tasa de sobrevida observada cuantifica la proporción de pacientes con cáncer de mama triple negativo que están vivos, luego de 5 años de seguimiento a partir del diagnóstico (23,24).
El objetivo del trabajo fue determinar la sobrevida libre de enfermedad en pacientes con cáncer de mama con estudio inmunohistológico que reportó triple negativo, como factor pronóstico, atendidas en el en la Unidad Oncológica Instituto Autónomo Hospital Universitario de los Andes. Mérida (IAHULA), durante el perÍodo 2004 - 2009.
MÉTODOS
Es un estudio observacional prospectivo no concurrente
Se revisaron las historias clínicas de pacientes valoradas en la Unidad Oncológica del IAHULA, atendidas por patología mamaria maligna. Se confirmó la sobrevida con valoración clínica y paraclínica (protocolo de seguimiento oncológico) durante el año 2010 en la consulta de seguimiento oncológico de la Unidad. La información epidemiológica, se pasó a través de la aplicación de un formato de recolección de datos.
Protocolo de seguimiento oncológico: Visita médica:
1. Primeros dos años, cada tres (3) meses
2. Entre segundo al quinto año, cada seis (6) meses
3. Mayor de cinco años, cada doce (12) meses Estudios : A.- Imaginología;
1. Gammagrafía ósea, cada 12 meses SOS
2. Rayos X de tórax, cada 6 meses
3. Mamografía, cada 6 meses
4. TAC (cabeza-tórax-abdomen), cada 6 meses o S.O.S.
5. Ecograma Doppler mamario, (cada vez que acude a la consulta)
6. Ecograma abdomino pélvico, (cada vez que acude a la consulta)
B.- Laboratorio
1. Hematología completa, (cada vez que acude a la consulta).
2. Perfil renal completo, (cada vez que acude a la consulta).
3. Perfil hepático completo, (cada vez que acude a la consulta).
4. Marcadores tumorales (propios involucrados en la patología), cada vez que acude a la consulta
La sospecha de recidiva de la enfermedad se confirma con estudio histopatológico bien sea óseo o partes blandas y discutida en comité oncológico del IAHULA.
Los criterios de inclusión fueron:
1.- Pacientes diagnosticadas con cáncer de mama triple negativo, independientemente del estadio, desde enero 2004 hasta diciembre 2009 y los de exclusión fueron:
1. Pacientes con patología mamaria sin diagnóstico histopatológico.
2. Pacientes con lesiones premalignas o malignas de otra índole.
3. Pacientes embarazadas con cáncer de mama.
4. Pacientes que se nieguen a participar en el estudio o sus familiares.
Todas las pacientes que presentaron cáncer de mama, acorde a los criterios de inclusión y exclusión atendidas en el IAHULA, desde enero 2004 hasta diciembre 2009.
Las variables de estudio que se tomaron en cuenta fueron:
1. Variables independientes: pacientes con cáncer de mama triple Negativo
2. Variables dependientes: sobrevida.
La recolección de la información se realizó, a través de una ficha de recolección de datos, los cuales fueron procesados y analizados por medio del programa estadístico SPSS versión 17 para Windows.
Análisis estadístico
Las variables cuantitativas fueron descritas, usando las medidas de tendencia central (media, mediana y moda) y medidas de dispersión (desviación estándar), se utilizó la prueba de Kolmogorov – Smirnov. El análisis de significación estadística se realizó por el test de Chi cuadrado con una P menor o igual a 0,05. Se usó la test de Student para la comparación de medidas de las variables numéricas. Luego se realizó el análisis de supervivencia por el método de Kaplan – Meier (25).
RESULTADOS
El total de pacientes diagnosticadas y tratadas con cáncer de mama en la unidad de oncología del IAHULA fueron 472 pacientes entre enero 2004 y diciembre 2009. Solo 269 (56,99 %) se realizaron inmunohistoquímica, de las cuales 65 (24,16 %) pacientes eran triple negativo, excluyéndose del estudio 13 pacientes (7,85 %), obedeciendo a los criterios de exclusión ya establecidos, quedando un total de 52 (11 %) pacientes en el mismo.
El seguimiento oncológico se observó con un rango entre 3 meses y 62 meses, con una media de 29,32 meses.
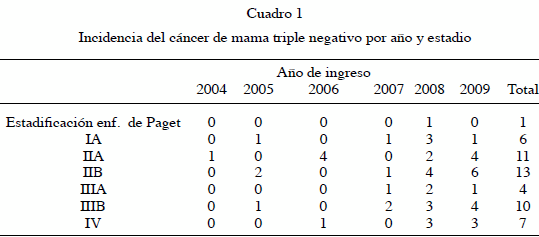
El estadio de mayor incidencia se encontró en el estadio IIb con 13 pacientes, seguidas por el estadio IIa 11 pacientes y IIIb con 10 pacientes (Cuadro 1)
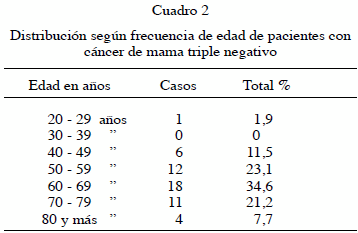
La edad predominante, osciló entre los 60 y los 69 años con 18 pacientes, que representaron el 34,6.%, seguida por el grupo de edad entre 50 a 59 años con 12 pacientes con el 23,1 % (Cuadro 2).
La supervivencia relacionada con el estado hormonal, en esta serie se pudo observar que las pacientes premenopáusicas presentaron mayor sobrevida superando los 60 meses con menor número de recidiva en 3 pacientes, dos de las cuales ocurrieron antes de los 20 meses y una entre los 20 y 30 meses. En las pacientes posmenopáusicas se observó el doble de recidiva y una sobrevida menor a las pacientes premenopáusicas (Cuadro 2).
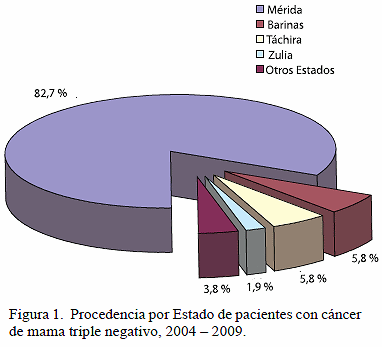
La procedencia de pacientes predominó del Estado Mérida con un 82, 7 % con 43 pacientes, seguidos de los estados Barinas y Táchira con 5,8 % cada estado con 7 pacientes (Figura 1).
Con respecto a la procdencia, predominaron 43 pacientes atendidas del Estado Mérida que representaron el 82,7 % y en menor porcentaje 1 paciente procedente del Estado Zulia con el 1,9 %.
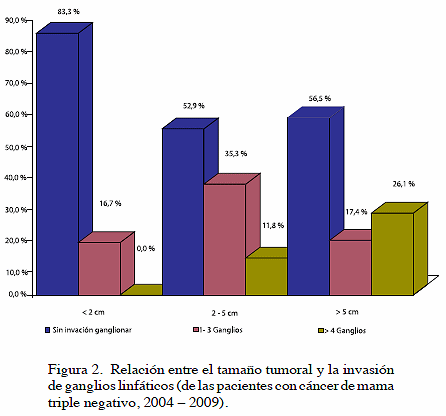
En relación con el tamaño tumoral y la invasión de ganglios axilares se pudo observar que las pacientes con un tamaño tumoral menor a 2 cm no presentaron invasión ganglionar en un 83,3 %, el 16, 7 % presentó invasión de 1 a 3 ganglios axilares y ninguna paciente presentó invasión de 4 o más ganglios. Mientras que para el tamaño tumoral entre 2 a 5 cm, el 52,9 % no presentó invasión ganglionar, el 35,3 % presentaron invasión de 1 a 3 ganglios y el 11,8 % presentaron invasión a 4 o más ganglios. En cuanto al tamaño tumoral mayor de 5 cm se hizo evidente el incremento de invasión ganglionar axilar a 4 o más ganglios con el 26,1 % (Figura 2).
En relación con la invasión ganglionar con la sobrevida libre de enfermedad, hasta los 20 meses no existe diferencia, pero posterior a los 24 meses tiene mayor sobrevida las pacientes con cáncer de mama triple negativo que tiene menor invasión ganglionar en un 60 % en relación con las de 4 o más ganglios afectados con un 25 % (Figuras 3, 4).
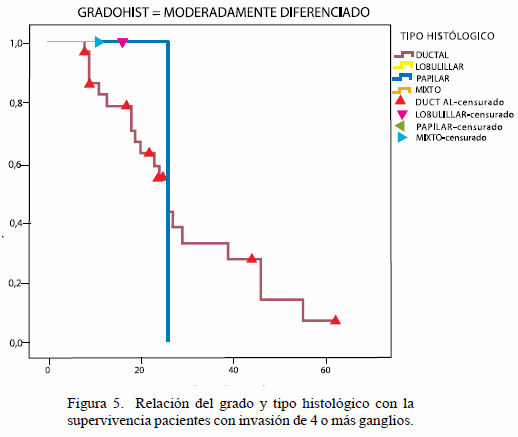
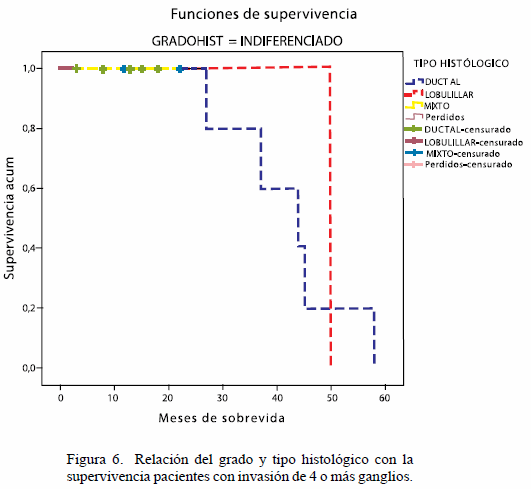
En las pacientes que presentaron el tipo histológico mixto (ductal y lobulillar) y lobulillar y papilar, se observó que presentaron una menor sobrevida antes de los 24 meses en comparación con las pacientes afectadas con un carcinoma ductal infiltrante (Figuras 5,6).
Presentaron mayor sobrevida libre de enfermedad, las pacientes que ingresaron al estudio con estadio precoces I y IIA. Se observó en esta serie que al cierre del estudio solo 6 pacientes estaban vivas.
Las pacientes con cáncer de mama triple negativo al cierre del estudio vivas pero con enfermedad a los 62 meses fueron las pacientes de 40 a 49 años.
Las pacientes atendidas por grupo de edad que presentaron mayor sobrevida libre de enfermedad fueron de 40 a 49 años.
DISCUSIÓN
La incidencia de cáncer de mama triple negativo, en la mayoría de los países desarrollados se encuentra entre el 3 % y el 15 %, esta serie reveló que las pacientes con cáncer de mama triple negativo, atendidas en la unidad oncológica del IAHULA correspondió a un 11 %. Coincidiendo con resultados encontrados por Rebecca Dent y col. (16) en estudio realizado en Toronto, Canadá en el año 2007.
La procedencia deriva en su mayoría del Estado Mérida, bien puede ser esto porque las pacientes den direcciones falsas o radiquen en otras áreas geográficas y se residencien en casas de amigos o familiares.
El grupo por edad de las pacientes atendidas con cáncer de mama triple negativo que predominó fueron pacientes entre 60 a 69 años, pero en sí se evidenció un rango que osciló entre los 50 a los 79 años. No siendo similares con estudios europeos donde la edad predominante se encuentra de 40 a 50 años (25).
Se dice que el tiempo de mayor riesgo en la sobrevida libre de enfermedad de una paciente se presenta después de los 24 meses, este estudio reveló que la sobrevida libre de enfermedad de un 40 % a un 42 % de todas las pacientes la mantuvieron en este tiempo y el resto presentó o recaída por metástasis o muerte por enfermedad.
El estado hormonal no fue estadísticamente significativo en la sobrevida libre de enfermedad de las pacientes con cáncer de mama triple negativo, pues se evidencia muy cercana la sobrevida libre de enfermedad y los descensos bien por recidivas, muerte por enfermedad entre de las pacientes premenopáusicas y posmenopáusicas.
La invasión ganglionar aunque no fue estadísticamente significativo en su relación con la sobrevida libre de enfermedad, muestra diferencias importantes de analizar entre un grupo y otro, en general tienen acorde al número de ganglios una sobrevida libre de enfermedad que supera los 24 meses, pero que para este mismo período revela diferencias porcentuales importantes, las pacientes sin invasión ganglionar tiene una sobrevida del 57 % al compararlas con las pacientes con invasión de 1 a 3 ganglios, que presenta sobrevida libre de enfermedad del 65 % y las pacientes con 4 o más ganglios presentan sobrevida libre de enfermedad del 25 %. Lo que se evidencia en la literatura es que La presencia de ganglios axilares macroscópicamente tumorales afecta desfavorablemente al pronóstico (26).
Algunos estudios han sugerido que las pacientes con metástasis ganglionares axilares inferiores a 0,2 cm tienen cifras de supervivencia comparables a las de las mujeres sin metástasis ganglionares (27). También existen suficientes referencias de que, las pacientes con ganglios axilares adheridos tienen peor pronóstico que aquellas con ganglios móviles o no palpables (28).
El tamaño tumoral marca un patrón pronóstico importante y guarda relación directa con metástasis ganglionares axilares con el 26 % con diámetros tumorales mayores de 5 cm, en investigaciones encontradas, con diámetros tumorales mayor de 5 cm guarda en este mismo sentido un 78 % (29).
De acuerdo al tipo y al grado histológico se encuentra que la mayor sobrevida libre de enfermedad lo presentó el carcinoma ductal, el cual supera los 5 años y alcanza sobrevida libre de enfermedad mayor al 50 %, seguida del lobulillar que supera los 4 años pero que no es mayor del 25 %, cuando se habla del carcinoma mixto dentro de la clasificación se englobaron en esta serie, a las pacientes que presentaban cáncer de mama tanto ductal como lobulillar u otro tipo histológico, no tiene sobrevida libre de enfermedad mayor de los 24 meses con el 30 %.
De acuerdo al grado histológico predominaron los moderadamente diferenciados ductales, con una sobrevida libre de enfermedad que superó los 5 años (60 meses) y que a los 40 meses tienen el 50 % de sobrevida libre de enfermedad, los cáncer de mama triple negativos con grado histológico indiferenciados ductales alcanzaron sobrevida libre de enfermedad cercana a los 60 meses pero, es de observar en la curva de sobrevida que a los 24 meses el 38 % de sobrevida libre de enfermedad en relación con el 63.% de las pacientes con cáncer de mama triple negativo moderadamente diferenciado.
Ocurrió un incremento de cáncer de mama triple negativo desde el 2004 hasta el 2009, se puede inferir que es después de 2004 que abre sus puertas la unidad oncológica en el IAHULA y que ingresan a esta institución personal médico especializado en la atención de la patología mamaria maligna, como también que el estudio de inmunohistoquímica se comienza a solicitar para estas fechas, se podría hablar de un sesgo por no realizar el estudio a todas las pacientes y saber realmente cuantas pacientes con cáncer de mama son triple negativo en su totalidad.
Conclusiones y recomendaciones
1. La edad del mayor número de pacientes atendidas con cáncer de mama triple negativo, en la Unidad Oncológica del IAHULA osciló entre los 60 a 69 años, con el 34,6 %, es decir, pacientes posmenopáusicas.
2. En relación con la procedencia predominaron pacientes del Estado Mérida con el 82, 7 %.
3. En cuanto al tamaño tumoral mayor de 5 cm se hace evidente el incremento de invasión ganglionar a 4 o más ganglios, 26,1 %.
4. La sobrevida libre de enfermedad de las pacientes con cáncer de mama triple negativo supera los 24 meses, pero representan recaídas antes de los 40 meses.
5. En relación con la invasión ganglionar con la sobrevida libre de enfermedad, hasta los 20 meses no existe diferencia, pero posterior a los 24 meses tienen mayor sobrevida las pacientes con cáncer de mama triple negativo que tiene menor invasión ganglionar sobre el 65 % en comparación con las de 4 o más ganglios que alcanzaron sobrevida libre de enfermedad con un 25 %.
6. Presentaron mayor sobrevida libre de enfermedad, las pacientes que ingresaron al estudio con estadios precoces I y II A.
7. Las pacientes atendidas por grupo de edad que presentaron mayor sobrevida libre de enfermedad fueron de 40 a 49 años.
8. En el cierre del estudio diciembre de 2010, con diagnóstico de cáncer de mama triple negativo, solo quedaban vivas 6 pacientes de las 52 ingresadas, correspondiendo al 11,5 % de supervivencia global del total de las pacientes ingresadas al estudio.
Recomendamos: 1. Promover el autoexamen mamario. 2. Establecer despistaje de cáncer de mama, en el sector público para la captación de pacientes asintomáticas y portadoras de lesiones sospechosas y malignas acorde a criterios de riesgo de la patología mamaria maligna en los diferentes establecimientos de salud. 3. Sensibilizar al sistema de salud para incorporar el estudio de la inmunohistoquímica en establecimientos públicos y fomentarlo en los diferentes centros de referencias regionales y nacionales, para colocarlo al alcance de la población de bajo y mediano recurso económico por sus costos actuales.
REFERENCIAS
1. Laviña R, Stefani E. Epidemiología del cáncer de mama. En: Hernández G, Bernardello E, Pinotti J, editores. Cáncer de mama. Caracas, Venezuela: McGraw- Hill Interamericana de Venezuela; 1998.p.1- 11. [ Links ]
2. Ministerio del Poder Popular para la Salud MPPS. Dirección de Oncología y Epidemiología. 2009. [ Links ]
3. Coordinación Regional de Oncología de Corpo-Salud del Estado Mérida. 2009. [ Links ]
4. Cianfrocca M, Goldstein LJ. Prognostic and predictive factors in early-stage breast cancer. Oncologist. 2004;9:606-616. [ Links ]
5. Breast Cancer. National Comprehensive Cancer Network. NCCN Clinical practice guidelines in oncology V.2. 2007. Disponible en http://www.nccn.org [ Links ]
6. Protocol revision date: January 2005. Applies to invasive carcinomas only. Based on AJCC/UICC TNM, 6th edition. [ Links ]
7. Brenton JD, Carey LA, Ahmed AA, Caldas C. Clasificación molecular y pronóstico molecular del cáncer de mama: listo para su aplicación clínica? J Clin Oncol 2005;23:7350-7360. [ Links ]
8. Chan JK. Advances in immunohistochemistry: Impact on surgical pathology practice. Semin Diagn Pathol 2000;17:170-7. [ Links ]
9. Jorge Buys D, Lara Torres C, Ortiz Hidalgo C. Interpretación básica de inmunohistoquímica. Características generales de diversos anticuerpos y su localización celular y subcelular. Patología. 2007;45(3):126-140. [ Links ]
10. Carey LA, Dees EC, Sawyer L, Gatti L, Moore DT, Collichio F, et al. La paradoja triple negativo: quimiosensibilidad de los subtipos de tumor primario de cáncer de mama. Clin Cancer Res. 2007;13(8):2329-2334. [ Links ]
11. Perou CM, Sorlie T, Eisen MB, Van de Rijn M, Jeffrey SS, Pollack JR, et al. Retratos molecular de los tumores de mama humanos. Naturaleza. 2000;406: 747-752. [ Links ]
12. Sorlie T, Perou CM, Tibshirani R, Aas T, Geisler S, Jonhsen H, et al. Patrones de expresión génica de los carcinomas de mama distinguir subclases tumor con implicaciones clínicas. Proc Natl Acad Sci U S A 2001;98:10869-10874. [ Links ]
13. Cleator S, Heller W, Coombes RC. Triple-negative breast cancer: Therapeuticoptions. Lancet Oncol. 2007;8:235-244. [ Links ]
14. Cammarata-S, Petrosino P, Balza M, de Sotolongo A, Milano M, Stock F, et al. Receptores hormonales en pacientes con cáncer de mama. Revista Médica de la extensión Portuguesa – ULA. Vol 2/num2/2008. [ Links ]
15. Betancourt L NC, Bergano L, Pinto Y, Díaz , González C, et al. Perfil clínico patológico de pacientes del servicio de patología mamaria. Rev Venez Oncol. Caracas dic. 2008;20(4). [ Links ]
16. Dent R, Trudeau M, Pritchard K, Hanna W, Kahn H, Sawka C, et al. Resultados de la supervivencia de los pacientes con cáncer metastásico de mama triple negativo: Implicaciones para la práctica clínica cáncer de mama. Clin. 2009;9(1):29-33. © 2009 Media CIG, LP. [ Links ]
17. Bauer K, Parise C, Caggiano V. Use of ER/PR/HER2 subtypes in conjunction with the 2007 St Gallen Consensus Statement for early breast cáncer. The electronic version of this article is the complete one and can be found online at: http://www.biomedcentral.com/1471-2407/10/228 [ Links ]
18. Gerson R, Alban F, Villalobos A, Serrano A. Recurrencia y supervivencia en cáncer mamario temprano con inmuno fenotipo triple-negativo. Gac Méd Méx . 2008;144. [ Links ]
19. Burke H, Henson DE. Criteria for pronostic factors and for an enhanced pronostic system. Cancer. 1993;72:3131. [ Links ]
20. NIH Consensus conference. Treatment of early-stage breast cancer. JAMA. 1991;265:391-395. [ Links ]
21. Perou CM, Sorlie T, Eisen MB, van de Rijn M, Jeffrey SS, Rees Ca, et al. Retratos molecular de los tumores de mama humanos. Naturaleza. 2000;406:747-752. [ Links ]
22. Haffty BG, Yang Q, Reiss M, Kearney T, Higgins S, Weidhaas J, et al. Recidiva locorregional y metastasis a distancia en gestión conservadora triple negativo etapa inicial de cáncer de mama. J Clin Oncol. 2006;24(36):5652-5657. [ Links ]
23. Arnesson L-G, Smeds S, Fagerberg G. Recurrencefree survival in patients with small breast cancers. Eur J Surg 1994;160:271. [ Links ]
24. Carey LA, Dees EC,Sawyer LR, et al. The triple negative paradox: Primary tumor chemosensitivity ofthe basal-like breast cancer phenotype. Breast Cancer Res Treat. 2004;80:1023-1025. [ Links ]
25. Bauer KR, Brown M, Cress RD, Parise CA, Caggiano V. Descriptive analysis of estrogen receptor (ER)- negative, progesterone receptor (PR)-negative, and HER2-negative invasive breast cancer, the so-called triple-negative phenotype: A population-based study from the California cancer Registry. Cancer. 2007;109:1721-1728. [ Links ]
26. Holli K. Breast cancer (Internet). Duodecim Medical Publications; 2006 (acceso 10/7/2010). Disponible en: http://ebmg.wiley.com/ebmg/ Institute for Clinical Systems Improvement. Health Care Guideline. Diagnosis of breast disease. Eleven edition/November 2005 (Internet). ICSI (10 / 07 / 2010). Disponible en: www.icsi.org [ Links ]
27. Attiyeh FF, Jensen M, Huvos AG, Fracchia A. Axillary micrometastases and macrometastases in carcinoma of the breast. Surg Gynecol Obstet. 1977;144 839-842. [ Links ]
28. Wilkinson EJ, Hause LL, Hoffman RG. Occult axillary lymph node metastases in invasive breast carcinoma: characteristics of the primary tumor and significance of the metastases. Pathol Ann. 1982;17:670-691. [ Links ]
29. Cutler SJ, Zipin C, Asire AJ. The prognostic significance of palpable lymph nodes in cancer of the breast. Cancer. 1969;23:243-250. [ Links ]