Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez vol.74 no.1 Caracas mar. 2014
Mola hidatiforme completa y feto vivo a término coexistente. Reporte de caso
Drs. María Labarca-Acosta, Duly Torres-Cepeda, Eduardo Reyna-Villasmil
Servicio de Obstetricia y Ginecología - Maternidad Dr. Nerio Belloso. Hospital Central Dr. Urquinaona. Maracaibo, Estado Zulia. Venezuela.
Correspondencia a: Hospital Central Dr. Urquinaona Final Av. El Milagro. Maracaibo, Estado Zulia. Venezuela. Teléfono: 0416-2605233. E-mail: sippenbauch@gmail.com
RESUMEN
Se presenta el caso de una mola hidatiforme completa y feto vivo a término coexistente en una paciente de 30 años, II gestas I para, con embarazo de 29 semanas y elevación de la presión arterial. La imagen ecográfica al ingreso de la placenta sugirió la presencia de mola hidatiforme junto a un feto normal. Se realizó seguimiento expectante hasta las 37 semanas, cuando presentó un episodio de sangrado genital por lo que se realizó una cesárea y se obtuvo un recién nacido vivo masculino normal, placenta y una tumoración de un tejido vesicular. El examen de anatomía patológica del tejido vesicular reportó mola hidatiforme completa.
Palabras clave: Mola hidatiforme completa. Feto vivo. Enfermedad trofoblástica gestacional
SUMMARY
A case of complete hydatiform mole with live term coexisting fetus in a 30-year-old patient, II gravida, 1 para, with a pregnancy of 29 weeks and rise of blood pressure is presented. Ultrasound image at admission suggested the presence of hydatiform mole together a live fetus. Patient was followed until 37 weeks, when presented an episode of vaginal bleeding cause a cesarean section was done and a live normal male newborn, placenta and a vesicular tissue tumor were obtained. Pathology exam of vesicular tissue reported complete hydatiform mole.
Key words: Complete hydatidiform mole. Live fetus. Gestational trophoblastic disease.
INTRODUCCIÓN
La enfermedad trofoblástica gestacional se define como el grupo de alteraciones del embarazo, benignas y malignas, que se distinguen por: proliferación de células sinciciales y de Langhans del trofoblasto, degeneración hidrópica de las vellosidades coriónicas y producción de gonadotropina coriónica humana, con o sin embrión o feto. Incluye cuatro formas clínico-patológicas: mola hidatidiforme, mola invasora, coriocarcinoma y tumor trofoblástico del sitio placentario (1).
La incidencia de enfermedad trofoblástica gestacional varía según las diferentes regiones del mundo y va de 0,6 a 2 por cada 1 000 embarazos (1). En las mujeres hispanas es de 4 por cada 1 000 y la mola parcial es la variedad más frecuente (2). La edad es el principal factor de riesgo para este padecimiento; tienen alta probabilidad de padecerla las menores de 20 y mayores de 40 años de edad (3).
Existen escasos reportes de mola hidatiforme completa coexistiendo con un feto vivo en las últimas décadas (4). Esta condición puede ser clasificada en tres tipos principales:
A) Gestación gemelar en la cual uno de los gemelos es diploide con placenta normal (46 cromosomas, 23 maternos y 23 paternos) y el otro gemelo es una mola hidatiforme completa (46 cromosomas de origen paterno) sin feto (lo cual es consistente con el presente reporte).
B) Un embarazo simple con un feto con triploidía con una placenta con degeneración hidatiforme parcial (69 cromosomas, 23 maternos y 46 paternos).
C) Embarazo gemelar en el cual uno de los fetos es diploide con placenta normal (46 cromosomas, 23 maternos y 23 paternos) y el otro gemelo con triploidía con la placenta con degeneración hidatiforme parcial (69 cromosomas, 23 maternos y 46 paternos).
Se presenta el caso de una mola hidatiforme completa y feto vivo a término coexistente.
REPORTE DE CASO
Se trata de paciente de 30 años, II gestas I para, quien asiste a la emergencia con embarazo de 29 semanas y elevación de la presión arterial. Al examen físico la paciente presenta valores de presión arterial de 150/95 mmHg con un abdomen globoso a expensas de útero grávido con altura uterina de 33 centímetros. No se observó aumento de volumen de miembros inferiores
Los resultados de los exámenes de laboratorio fue: cuenta blanca 7 800 xmm3, hemoglobina 9,8 mg/ dL y contaje de plaquetas de 234 000 x mm3. Las pruebas de coagulación, funcionalismo hepático y renal y los valores de electrólitos estaban normales.
Las concentraciones de gonadotropina coriónica al momento del ingreso fueron de 8 615 UI/L.
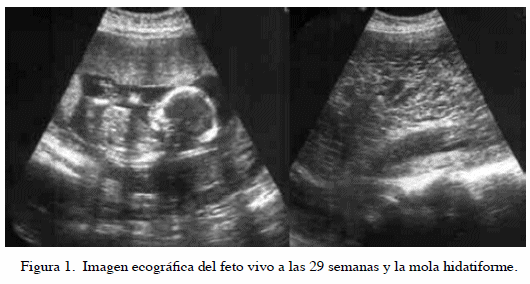
Se realizó ultrasonido obstétrico que mostró la presencia de feto único, sin alteraciones macroscópicas, con frecuencia cardíaca fetal de 141 latidos por minuto, con un diámetro biparietal de 6,8 centímetros que correspondía a un embarazo de 28 semanas. La imagen ecográfica de la placenta sugirió la presencia de mola hidatiforme por la presencia de imágenes sono-luminiscentes en forma de copos de nieve (Figura 1). La paciente fue hospitalizada para seguimiento expectante y tratamiento con antihipertensivos para el control de las cifras tensionales y esteroides para la inducción de la maduración pulmonar fetal.
Durante las 8 semanas de seguimiento, la paciente presentó varios episodios de sangrado, los cuales cedieron de forma espontánea. Además la paciente presentó proteinuria significativa, aumento de las cifras tensionales y alteraciones de la función renal con presencia de proteinuria 0,98 g en orina de 24 horas). El tejido molar continuó creciendo con la progresión del embarazo y el crecimiento uterino era superior a la edad gestacional. A las 37 semanas, la paciente presentó un episodio de sangrado genital en abundante cantidad por lo que se realizó una cesárea de emergencia y se obtuvo un recién nacido vivo masculino fenotípicamente normal de 2 550 g en buenas condiciones. Se extrajo la placenta (aproximadamente de 450 g) y membranas normales, además de un tejido vesicular de 1 200 g que también fue retirado completamente.
La paciente cursó el período posoperatorio sin complicaciones y fue dada de alta al quinto día.
Las concentraciones de gonadotropina coriónica al momento del alta fueron de 1 115 UI/L y el examen de anatomía patológica del tejido vesicular con forma de racimo de uvas, quistes con paredes delgadas, coágulos de sangre, degeneración hialina y vellosidades coriónicas avasculares fue reportado como mola hidatiforme coexistente a un feto único y placenta normales. Durante el posoperatorio las concentraciones de gonadotropina coriónica sérica a las 8 semanas después de la extirpación del tejido fue de 4 UI/L. Luego de 6 meses la paciente se encuentra libre de enfermedad y no ha recibido quimioterapia.
DISCUSIÓN
La mola hidatiforme es una anomalía del tejido placentario que incluye la proliferación trofoblástica, degeneración hidrópica y ausencia de vasculatura y son clasificadas en completas y parciales. El cariotipo de la mola completa es generalmente 46 XX con ambas cargas cromosómicas de origen paterno. Esto ocurre por la fertilización de un óvulo vacío por dos espermatozoides o por la duplicación de la carga cromosómica paterna dentro del óvulo (5). La mola parcial se origina de la fertilización de un óvulo por dos espermatozoides que origina una triploidía y, por tanto, aunque el feto está generalmente presente este tiene malformaciones (6).
La clasificación de cada caso es esencial para el manejo apropiado. A diferencia de la mola hidatiforme parcial que generalmente se asocia con múltiples anomalías fetales y en la que se recomienda la culminación inmediata del embarazo (7,8). En los casos reportados similares a este reporte, no se asocian con anomalías fetales en el feto co-existente, en algunos casos, como el presente, el embarazo puede llegar al término y el feto puede sobrevivir sin complicaciones (9,10).
Los embarazos con molas hidatiformes completas tienen un mayor riesgo de complicaciones maternas que las molas parciales. Estas complicaciones incluyen preeclampsia de aparición temprana, tirotoxicosis y enfermedad trofoblástica persistente. Debido a lo poco frecuente de los casos como el reportado, la incidencia de estas complicaciones no ha podido ser establecida en forma clara. Aunque la evolución de la mola parcial a coriocarcinoma no ha sido bien demostrada en la literatura, se ha reportado que el riesgo de desarrollo de coriocarcinoma en la mola completa es de 14 % y es significativamente mayor en los embarazos gemelares con mola completa (55 %) (3). La razón para esta alta incidencia aún no ha sido demostrada.
El diagnóstico de mola completa coexistente con un feto vivo normal puede ser hecha por la evaluación clínica, medición de las concentraciones de gonadotropina coriónica humana y ultrasonido abdominal. El diagnóstico de mola completa puede ser difícil en estas circunstancias debido a que generalmente no se sospecha cuando se observa un feto normal en la evaluación ecográfica. Las concentraciones de gonadotropina coriónica humana son generalmente mucho más altas que en el embarazo normal debido a que el tejido hidatiforme produce grandes cantidades de la hormona (11). Es conocido que las concentraciones de gonadotropina coriónica disminuyen después del primer trimestre en los embarazos con molas completas y fetos coexistentes y un sorpresivo incremento de las concentraciones durante el segundo trimestre debe ser considerado como un indicador para la culminación del embarazo (12). La ecografía puede ser útil para el diagnóstico de tejido placentario anormal, con la apariencia clásica de la mola hidatiforme descrita como copos de nieve, causada por las vesículas se encuentran en el rango de 1 a 30 mm de diámetro y se ven aumentadas de tamaño con la edad gestacional. Con la presencia de un feto coexistente puede ser más difícil hacer el diagnóstico, especialmente en el tercer trimestre. Sin embargo, Niemann y col. (13) encontraron que 68.% de las molas hidatiformes coexistentes con fetos fueron diagnosticadas correctamente.
El uso de la amniocentesis debe ser beneficioso en la toma de decisiones. Se esperaría que un feto con triploidias tuviera malformaciones severas y por tanto se recomienda la culminación del embarazo. En fetos diploides y viables (46 XX o 46 XY de orígenes maternos y paternos) con placenta normal se puede permitir que el embarazo continúe (4). En la paciente del presente caso no se pudo realizar la amniocentesis lo cual contribuyó al manejo conservador.
El manejo de casos como el reportado continúa siendo controversial. La posibilidad de supervivencia fetal debe ser contrapuesta a los riesgos esperados de complicaciones maternas, y por esta razón, varios de los casos reportados han sido manejados con la interrupción inmediata del embarazo. Sin embargo, algunos autores apoyan la idea del manejo conservador bajo estricta vigilancia y hospitalización de la paciente. En el presente caso se realizó un manejo conservador debido a que existen varios reportes de resultados exitosos con supervivencia fetal (9). Además, las complicaciones más importantes pueden ser diagnosticadas por el seguimiento cercano y la observación clínica. Y aunque el riesgo de enfermedad trofoblástica persistente no puede ser excluido durante el manejo conservador, este riesgo no parece incrementarse con el avance de la edad gestacional (5). De acuerdo a estos hallazgos, se debe sugerir el manejo conservador en las pacientes con esta condición.
El legrado por aspiración y el instrumental son, en ese orden, los métodos de elección para la evacuación quirúrgica de la enfermedad trofoblástica, y la histerectomía es una alternativa en caso de paridad satisfecha o complicaciones, como: mionecrosis o perforación uterina (14). Del 80 % al 85 % de los embarazos molares se tratan con la evacuación, después de esta desaparece la concentración de la gonadotropina coriónica humana, en un tiempo variable que depende de la cifra inicial de gonadotropina coriónica humana, la cantidad de trofoblasto residual después de la evacuación y la sensibilidad de la técnica de cuantificación pero, por lo general, es de 8 a 16 semanas, con promedio de 73 días (14).
REFERENCIAS
1. Berkowitz RS, Goldstein DP. Current management of gestational trophoblastic diseases. Gynecol Oncol. 2009;112:654-662. [ Links ]
2. Drake RD, Rao GG, McIntire DD, Miller DS, Schorge JO. Gestational trophoblastic disease among Hispanic women: A 21-year hospital-based study. Gynecol Oncol. 2006;103:81-86. [ Links ]
3. Scucces M, Castejón O. Lesiones predictivas de malignidad en la membrana basal de mola hidatidiforme. Rev Obstet Ginecol Venez. 2006;66:154-161. [ Links ]
4. Vimercati A, de Gennaro AC, Cobuzzi I, Grasso S, Abruzzese M, Fascilla FD, et al. Two cases of complete hydatidiform mole and coexistent live fetus. J Prenat Med. 2013;7:1-4. [ Links ]
5. Scucces M. Algunas consideraciones acerca de la biología del trofoblasto en la mola hidatidiforme. Rev Obstet Ginecol Venez. 2008;68:98-104. [ Links ]
6. Dolapcioglu K, Gungoren A, Hakverdi S, Hakverdi AU, Egilmez E. Twin pregnancy with a complete hydatidiform mole and co-existent live fetus: Two case reports and review of the literature. Arch Gynecol Obstet. 2009;279:431-436. [ Links ]
7. Paiva S, Gonzalez L, Meneses M. Embarazo gemelar monocoriónico: mola hidatiforme parcial y feto normal. Rev Obstet Ginecol Venez. 1995;35:233-236. [ Links ]
8. Quiñonez R, Quiñonez A. Embarazo molar parcial con feto coexistente. Presentación de un caso y revisión de la literatura. Rev Obstet Ginecol Venez. 1997;57:64-66. [ Links ]
9. Zaragoza MV, Surti U, Redline RW, Millie E, Chakravarti A, Hassold TJ. Parental origin and phenotype of triploidy in spontaneous abortions: Predominance of diandry and association with the partial hydatidiform mole. Am J Hum Genet. 2000;66:1807-1820. [ Links ]
10. Romero R, De Sousa K, Colmenares E, Valero L, León L. Embarazo a término con mola hidatiforme. Salus militiae. 2002;27:47-54. [ Links ]
11. Klatt TE, Franciosi RA, Cruikshank DP. Normal fetus with a twin presenting as both a complete hydatidiform mole and placenta previa. Obstet Gynecol. 2006;107:527-530. [ Links ]
12. Japaraj RP, Sivalingam N. Complete hydatidiform mole and surviving coexistent twin--a case report. Singapore Med J. 2000;41:126-128. [ Links ]
13. Niemann I, Sunde L, Petersen LK. Evaluation of the risk of persistent trophoblastic disease after twin pregnancy with diploid hydatidiform mole and coexisting normal fetus. Am J Obstet Gynecol. 2007;197:45. [ Links ]
14. Navarro Amezcua ME, Castellanos Reyes J, Cardona González O, Torres Gómez LG. Embarazo gemelar con mola hidatidiforme parcial y feto vivo coexistente: comunicación de un caso. Ginecol Obstet Mex. 2008;76:275-279. [ Links ]