Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Obstetricia y Ginecología de Venezuela
versión impresa ISSN 0048-7732
Rev Obstet Ginecol Venez vol.74 no.3 Caracas set. 2014
Efectos de la terapia de reemplazo hormonal sobre la función sexual de mujeres con menopausia natural o quirúrgica
Dra. Nasser Baabel Zambrano, José Urdaneta Machado, Gustavo Valbuena, Alfi Contreras Benítez, MD
3, Estefany Azuaje Quiroz, BSc 41 Universidad del Zulia. Facultad de Medicina. Escuela de Medicina. Departamento de Ginecología y Obstetricia. Zulia, Venezuela.
2 Universidad del Zulia. Facultad de Medicina. Escuela de Bioanálisis. Departamento de Morfofisiopatología. Zulia, Venezuela.
3 Alumno División de estudios para graduados de la Facultad de Medicina. Universidad del Zulia. Zulia, Venezuela.
4 Alumno de la Facultad de Medicina. Universidad del Zulia. Zulia, Venezuela.
Contactos:
José Urdaneta. Email: doctorjrum@hotmail.com
Nasser Baabel. Email: nasserbaabel@gmail.com
RESUMEN
Objetivo: Determinar los efectos de la terapia de reemplazo hormonal sobre la función sexual de mujeres con menopausia natural o quirúrgica, en la consulta de ginecología del Hospital Dr. Pedro García Clara; Municipio Lagunillas, Estado Zulia. Métodos: Investigación de tipo comparativa y aplicada, con diseño no experimental, contemporáneo y de campo, que incluyó una muestra de 80 pacientes con diagnóstico de menopausia, dividida en dos grupos de acuerdo a la toma o no de la terapia de reemplazo hormonal y a su vez en dos subgrupos de acuerdo al tipo de menopausia; las cuales fueron evaluadas mediante el índice de función sexual. Resultados: Se encontraron diferencias significativas (P< 0,05) a favor de la terapia de reemplazo hormonal en menopáusicas naturales e histerectomizadas en cuanto al deseo, frecuencia de la excitación, satisfacción y dolor posterior a la penetración; además de encontrarse diferencias altamente significativas en cuanto a la lubricación y a la frecuencia del orgasmo (P< 0,001). Asimismo se determinó una alta prevalencia de disfunción sexual (63,75 %) representando la ausencia de la terapia de reemplazo hormonal un riesgo significativo para disfunción sexual (OR (IC95 %)= 11,94 (3,953-36,081); P= 0,000), mientras que el tipo de menopausia no (OR (IC95 %)= 0,897 (0,360-2,234); P= 0,179). Conclusión: La puntuación total alcanzada en ambos grupos mostró diferencias significativas entre ellos, por lo cual se concluye que la terapia de reemplazo hormonal mostró ser beneficiosa para la función sexual femenina, sin repercusión aparente de la remoción o no del útero.
Palabras clave: Función sexual femenina, histerectomía, menopausia, terapia de reemplazo hormonal.
SUMMARY
Objective: To determine the effects of hormone replacement therapy on sexual function in women with natural or surgical menopause at the outpatient clinic of gynecology of the Hospital Dr. Pedro Garcia Clara; Municipio Lagunillas, Estado Zulia. Methods: Comparative and applied type research with non-experimental, contemporary and field design, which included a sample of 80 patients diagnosed with menopause, divided into two groups according to whether or not taking hormone replacement therapy and into two subgroups according to type of menopause; measured by the female sexual function index. Results: Its found significant differences (P <0.05) in favor of hormone replacement therapy in natural menopausal and hysterectomy in terms of desire, frequency of arousal, satisfaction and pain after penetration, in addition to being highly significant differences in terms of lubrication and orgasm frequency (P< 0.001). It also determined a high prevalence of sexual dysfunction (63.75 %) representing the absence of hormone replacement therapy a significant risk for sexual dysfunction (OR (95 %) = 11.94 (3.953 to 36.081), P = 0.000), while not the type of menopause (OR (95 %) = 0.897 (0.360 to 2.234), P = 0.179). Conclusion: The total score achieved in both groups showed significant differences between them, it was concluded that hormone replacement therapy showed to be beneficial for female sexual function, without apparent impact of the removal of the uterus or not.
Key words: Female sexual function, hysterectomy, menopause, hormonal reemplacement therapy.
INTRODUCCIÓN
La sexualidad femenina resulta un tema inagotable, y mucho se ha escrito al respecto, pues cada autor aporta sus opiniones, criterios, enfoques, puntos de vista, su época y su contexto histórico. A muchos se les hace difícil pensar que las mujeres, sobre todo de mediana edad, tengan todavía sentimientos, necesidades, sensaciones y relaciones de tipo sexual, todo lo cual lógicamente viene dado por mitos y estereotipos culturales. La percepción de la satisfacción sexual depende de la interacción de factores complejos, tales como el bienestar emocional, intimidad con la pareja, la calidad de vida, y la salud física (1). El bienestar sexual es uno de los factores primordiales en la sensación de placer de la mujer, ya que logra unificar la satisfacción física-emocional, además de fortalecer su propia identidad y sentido de feminidad, elementos claves en la percepción de la calidad de vida (2).
Es conocido que el cese de la función ovárica en las mujeres menopáusicas afecta algunas de las estructuras del piso pélvico, las cuales a su vez condicionan disfunción sexual (3). Los cambios físicos que acompañan al climaterio y la menopausia deben tener escasos efectos sobre el funcionamiento sexual, sin embargo, aspectos psicológicos propios de este momento vital, la ausencia o mala interacción con la pareja y las estereotipias culturales pueden llegar a determinar la presencia de serias disfunciones sexuales (2).
Según algunos autores la sexualidad se deteriora significativamente en la mujer que sufre menopausia quirúrgica, aumentando incluso al triple las disfunciones sexuales en este período; psicológicamente, la remoción del útero hace que las mujeres piensen que los cambios resultantes de esta cirugía pueden contribuir al distrés vaginal y a una disminución de la sensación genital, la cual disminuiría la vasocongestión, reduciendo así la multiplicidad de orgasmos (2).
La terapia de reemplazo hormonal (TRH) ha demostrado tener capacidad para revertir la sintomatología neurovegetativa, la atrofia genital y la desmineralización ósea; al respecto, las mujeres en etapa posmenopáusica sienten que la perimenopausia deteriora su salud y que la utilización de TRH las hace sentir más saludables (4). Es importante la instauración de la TRH a las pacientes con indicaciones para ello, puesto que revierten los trastornos climatéricos que deterioran la sexualidad (5); se ha encontrado que en 85 % a 98 % de los casos mejora la sintomatología vasomotora, disminuye los síntomas psíquicos, previene los trastornos producidos por la atrofia del epitelio genital y urinario, mejorando la función sexual femenina (3).
Sin embargo, estos beneficios se contraponen a efectos no deseados, como el aumento de riesgo cardiovascular y de cáncer mamario reportados en el uso de esta terapia, los cuales deben ser tomados en consideración (6). En virtud de que cada mujer obtiene los beneficios y sufre las consecuencias de cualquier tratamiento, su decisión, en la menopausia natural, de recibir TRH u otros tratamientos alternativos, debe ser respetada. Sin embargo, en la menopausia quirúrgica, su indicación reviste una importancia relevante, porque con mayor frecuencia son diagnosticados síndromes climatéricos críticos o moderados (7).
Con base en estos planteamientos, surgió la necesidad de determinar los efectos de la TRH sobre la función sexual (FS) en mujeres con menopausia natural o quirúrgica, que acudieron a la consulta ginecológica del Hospital Dr. Pedro García Clara, dependencia del Instituto Venezolano de los Seguros Sociales (IVSS); localizado en el Municipio Lagunillas del Estado Zulia, Venezuela.
MÉTODOS
Se procedió a efectuar una investigación de tipo comparativa y aplicada, adecuada a los propósitos del diseño no experimental y contemporáneo transeccional, donde se estudió la variable función sexual femenina. Las unidades de análisis estaban representadas por la totalidad de pacientes con diagnóstico de menopausia que fueron atendidas en la consulta ginecológica del Servicio de Ginecología y Obstetricia del Hospital Dr. Pedro García Clara, de la cual fue tomada una muestra no aleatoria e intencionada, conformada por 80 mujeres atendidas en este centro asistencial durante el período comprendido entre septiembre de 2009 y agosto de 2010. La muestra seleccionada fue separada en dos grupos de 40 sujetos cada uno, de acuerdo a si presentaban menopausia natural o quirúrgica; a su vez dentro de estos grupos fueron discriminadas de acuerdo a la toma o no de la TRH.
Para la inclusión de los sujetos objeto de estudio fueron fijados los siguientes criterios: (a) Presencia de menopausia natural o quirúrgica debido a histerectomía acompañada de ooforectomía bilateral, (b) Manifestar actividad sexual y orientación heterosexual, (c) Ausencia de enfermedades psiquiátricas concomitantes, tales como: depresión o trastornos de ansiedad, y (d) Deseo voluntario de participar en la investigación. Asimismo, fueron excluidas aquellas mujeres que fuesen analfabetas o con discapacidad visual, debido a las características del instrumento empleado, así como las mujeres que manifestasen inactividad sexual u orientación homosexual o bisexual.
A cada paciente, previa explicación del procedimiento a seguir, les fue solicitado el consentimiento informado por escrito para la inclusión en el estudio de acuerdo a los lineamientos de la declaración de Helsinki para estudio en humanos; siendo importante destacar que el estudio no representaba riesgos para la salud de las participantes y que el mismo fue aprobado por el comité de bioética de la institución. Seguidamente, se realizó el llenado del formulario o ficha de trabajo, mediante la entrevista clínica, resguardando la privacidad y confidencialidad de la paciente, para conocer aspectos demográficos relacionados con los sujetos de estudio.
Se procedió a utilizar la técnica de la observación indirecta, mediante la utilización de un cuestionario autoadministrado para la valoración de la FS, denominado índice de función sexual femenina (IFSF); este instrumento en su versión original fue desarrollado por Rosen y col. (8), utilizándose para esta investigación la versión en español del mismo. Este cuestionario es de uso sencillo y rápido, y consta de 19 preguntas, agrupadas en seis dimensiones: deseo, excitación, lubricación, orgasmo, satisfacción y dolor; teniendo cada pregunta 5 o 6 opciones de respuestas, a las que se les asigna un puntaje que va de 0 a 5. El puntaje de cada dominio se multiplica por un factor y el resultado final es la suma aritmética de los dominios; a mayor puntaje mejor sexualidad.
Cada encuestada procedió a leer y contestar en forma personal las preguntas, en un ambiente de privacidad y garantizándoles el anonimato de sus respuestas; esto con la finalidad de evitar la influencia de terceros en las respuestas otorgadas y el sesgo en los datos recopilados. Posteriormente, estos se organizaron y tabularon, para ser introducidos en una base de datos y por medio del Paquete Estadístico para Ciencias Sociales (SPSS), versión 15.0, se aplicó un tratamiento estadístico de tipo descriptivo; determinándose medidas de tendencia central (medias y desviación estándar) y realizándose la comparación de los resultados obtenidos entre los dos grupos evaluados, mediante la prueba de Wilcoxon para grupos relacionados según distribución de grupos y variables estudiadas.
Para el análisis de riesgo, se realizó un análisis de regresión logística usando la puntuación obtenida en el IFSF como variable dependiente dicotómica (normal o disminuida), siendo el punto de corte para definir disfunción sexual un puntaje menor a 26,55 puntos (9); además del uso de TRH y el tipo de menopausia como variables independientes, estableciéndose las asociaciones mediantes el uso de razones de momio (Odds Ratio) e intervalos de confianza. La significancia estadística de estos resultados se analizó mediante la prueba exacta de Fisher.
RESULTADOS
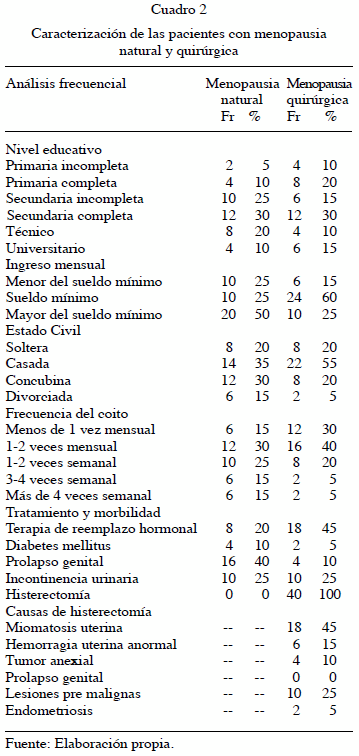
En los cuadros 1 y 2 se presentan algunas características demográficas y clínicas de la población estudiada. La edad de las pacientes del estudio encontró que el promedio de edad de las pacientes con menopausia natural fue de 54 años y las pacientes con menopausia quirúrgica fue de 49 años, la edad de aparición de la menopausia fue menor en el grupo con menopausia quirúrgica (47 vs. 43 años); mientras que la paridad, edad de la primera relación sexual y número de parejas fueron similares en ambos grupos.
En cuanto al nivel educativo de las pacientes evaluadas se evidenció en ambos grupos que el mayor porcentaje de pacientes (30 %) tenía un nivel de secundaria completa; asimismo, en cuanto al ingreso mensual el 50 % del grupo de menopausia natural devengaba salarios mayores al sueldo mínimo, mientras que 60 % de la población de las pacientes con menopausia quirúrgica tenían ingresos iguales al sueldo mínimo. En relación con el estado civil, la mayoría de ellas se encontraban casadas.
Por otra parte, la frecuencia del coito fue similar en ambos grupos, predominando una frecuencia del apareamiento en 1-2 veces al mes. Asimismo se encontró que en las pacientes con menopausia quirúrgica predominó el uso de la TRH (45 % vs. 20.%); mientras que en las pacientes con menopausia natural prevalecían co-morbilidades como prolapso genital (40 %) y diabetes mellitus (10 %). Por último, en el grupo con menopausia quirúrgica la indicación más frecuente para realizar la histerectomía fue la miomatosis uterina (45 %).
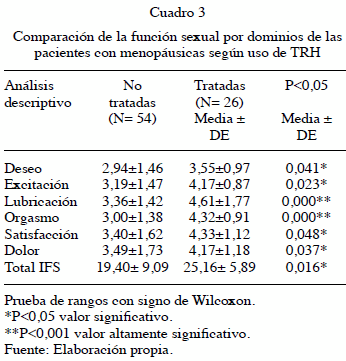
En el Cuadro 3 se aprecia el análisis de la función sexual de acuerdo a si las mujeres recibían o no la TRH independientemente del tipo de menopausia presentado, evidenciándose que el total de la puntuación de la prueba fue en el grupo de pacientes no tratadas de 19,40 puntos y en el grupo de pacientes tratadas fue de 25,16 (P= 0,016); lo que muestra que hubo diferencias significativas en la puntuación entre ambos grupos, presentando las pacientes tratadas mejores puntuaciones en el IFSF. Por su parte, la evaluación individual de cada dominio de la prueba, al realizar la comparación de medias en los diferentes dominios, permitió distinguir diferencias significativas en todas las dimensiones estudiadas, sobre todo en la lubricación y en el orgasmo donde estas diferencias fueron altamente significativas, con un valor de P de 0,000.
De igual forma, se observó que las puntuaciones por cada componente de los dominios mostró tendencias en la escogencia de la alternativa de respuesta en el dominio excitación, lubricación, orgasmo satisfacción y dolor, la opción 3 (moderado) en el grupo de la no tratadas, mientras que en las tratadas para estos mismos dominios predominó la alternativa 4 (alto). En cuanto al dominio deseo en las no tratadas predominó la alternativa 2 y en las mujeres tratadas la opción 3.
A su vez, en el Cuadro 4 se muestra la evaluación de las medias por dominios en los grupos de pacientes según la toma o no de terapia hormonal y tipo de menopausia, evidenciándose que de las pacientes que no tomaron terapia hormonal, el grupo con menopausia natural mostró un puntaje promedio total de 17 puntos y el grupo con menopausia quirúrgica 22 puntos, diferencia altamente significativas (P=0,000; P< 0,001). Asimismo se observó en las pacientes de ambos grupos que tomaron terapia hormonal, el puntaje en el sub-grupo de pacientes con menopausia natural fue de 22 puntos y en el de las mujeres con menopausia quirúrgica fue de 28 puntos, lo que demuestra una diferencia estadísticamente significativas (P= 0,013; P< 0,05).
Respecto a las puntuaciones alcanzadas según el tipo de menopausia y los dominios evaluados, se encontraron diferencias significativas en las mujeres que no recibieron TRH en cuanto a los dominios deseo y excitación (P < 0,05) y diferencias altamente significativas en el orgasmo y dolor (P < 0,001). Por su parte, en las mujeres que sí recibieron la TRH se encontraron diferencias significativas a favor de las mujeres con menopausia quirúrgica, con un valor de P de 0,013, valores significativos (P < 0,05) para los dominios satisfacción y dolor; y valores altamente significativos para el deseo y la excitación.
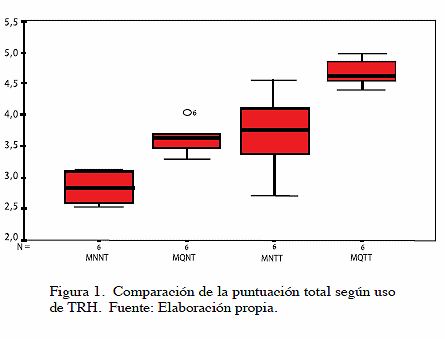
La visión de los datos en el diagrama de caja (Figura 1) muestra la comparación de la puntuación total de las pacientes que recibieron tratamiento con terapia hormonal en ambos grupos, observándose en el grupo de pacientes con menopausia natural, que la distribución intercuartil de la muestra en 75 % (Q3) de los casos se correspondió con un puntaje promedio de 3, para la alternativa moderado, mientras que en el grupo de pacientes con menopausia quirúrgica la alternativa predominante fue la 4, observándose valores atípicos por encima del cuartil Q2, en concordancia con la alternativa de respuesta bajo. En la comparación de la distribución en los grupos de pacientes que si fueron tratadas con terapia de hormonal se evidenció que 75 % (Q3) de los casos, del grupo con menopausia natural, la alternativa de respuesta que predominó fue la opción 4, mientras que el grupo de pacientes con menopausia quirúrgica la alternativa de respuesta fue la más elevada.
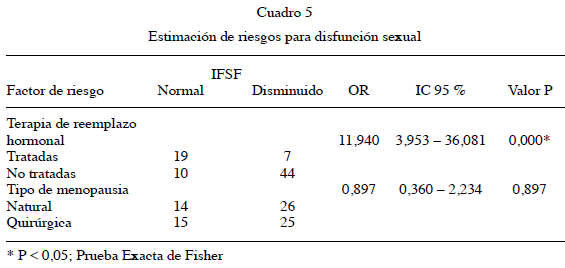
Finalmente, para establecer que pacientes tenían un peor funcionamiento sexual, se estableció como punto de corte una puntuación de 26,55 puntos en el total del IFSF; esto permitió conocer que 63,75.% (n= 51) presentaban algún grado de disfunción sexual, mientras que 36,25 % (n= 29) de las mujeres tenían una función sexual normal. Para conocer el efecto tanto de la TRH como del tipo de menopausia sobre el riesgo de presentar un peor funcionamiento sexual, se realizaron tablas de contingencia 2 x 2, las cuales sirvieron para realizar una estimación de riesgo (Cuadro 5). Se estableció un OR (IC95 %) de 11,94 (3,953-36,081) más veces de alteraciones del funcionamiento sexual en las mujeres que no recibían TRH, resultado estadísticamente significativo (P < 0,01); en tanto que el tipo de menopausia no representaba riesgo alguno para la función sexual (OR= 0,897 [IC 95 % 0,360-2,234]; P= 0,179).
DISCUSIÓN
La sexualidad es una parte fundamental en la vida del ser humano, mediante ella este ha podido conocer su anatomía, relacionarse con el sexo opuesto y reproducirse. Anteriormente, y aun en muchas culturas como la hispana, la mujer ha vivido su sexualidad de una forma reprimida, con numerosos temores y tabúes producto de la información que a través de los años estas han recibido.
Cuando se habla de sexualidad, en su sentido más amplio se considera el conjunto de condiciones, estructuras, fisiología, comportamiento y contexto sociocultural que permiten el ejercicio de la función sexual; abarcando los sentimientos, la conducta, la manera de expresarse y de relacionarse con los demás (10). Sin embargo, un gran número de mujeres evitan responder preguntas acerca de su sexualidad, por ser este un tema percibido como íntimo, por ello los profesionales de la salud evitan también referirse al tema si sus pacientes no se lo manifiestan, asumiendo que ellas les dirán si hay algún problema en esta área (2).
Para el año 2030, se estima que 47 millones de mujeres cada año alcanzarán la menopausia, de las cuales cerca de un 75 %-80 % experimentarán síntomas menopáusicos, aunque la mayoría encuentra los síntomas como molestosos, solo el 20 %-30 % tienen síntomas severos (11). Es oportuno señalar que la expectativa de vida actual de la mujer venezolana es 73,1 años, por lo que aproximadamente un tercio de su vida transcurre en la menopausia y de allí la importancia de propiciar una vida sexual plena y satisfactoria para la mujer (6).
Por otro lado, cada año un gran número de mujeres en el mundo se ve enfrentada a la extracción del útero, siendo la histerectomía una de las cirugías más frecuentes después de la cesárea; en este sentido, se ha estimado que 25 % de las mujeres norteamericanas están en riesgo de que les sea removido su útero (12). La histerectomía es una intervención quirúrgica usual, que se practica desde hace mucho tiempo en la historia de la medicina, y que implica al útero, órgano que social y culturalmente está rodeado de significado, simbólicamente vinculado a la identidad y feminidad de la mujer, ligado a su ciclo menstrual y a la maternidad; en este contexto, este procedimiento implica un impacto importante en las mujeres. Se ha afirmado que la histerectomía como intervención no necesariamente es la que incide en generar malestar en la mujer, sino el estado emocional previo a la operación y de aceptación que tenga del procedimiento, íntimamente relacionado con el nivel de información recibida (13).
Por tanto, la prevalencia de alteraciones en el funcionamiento sexual encontradas en esta serie de menopáusicas cercanas a un 64 % resultan alarmante y representan un llamado para los proveedores de servicios de salud para tomar acciones destinadas a mejorar la calidad de vida y el funcionamiento sexual de estas mujeres; puesto que gran parte de sus vidas las vivirán siendo menopáusicas. No obstante, un gran número de las mujeres evaluadas en esta serie no utilizaban la TRH; lo que pudiese explicarse por la publicación de investigaciones que han concluido que los riesgos superaban a los beneficios del tratamiento hormonal, lo que ha causado un profundo impacto en la actitud tanto de las pacientes como los médicos hacia el uso o no de terapia hormonal (6).
La relación entre TRH y los resultados de la evaluación de la FSF han sido previamente descritos, señalando un efecto negativo en las no usuarias de TRH (14); aunque la capacidad del tratamiento hormonal para mejorar la excitación sexual, el deseo y la capacidad de alcanzar el orgasmo no es definitiva (15). Sin embargo, la totalidad de los aspectos de la función sexual femenina estudiados en esta serie demostraron diferencias significativas a favor del uso de la terapia hormonal, sobre todo en las dimensiones lubricación y orgasmos donde estas diferencias fueron mayores (P< 0,001); resultado que coincide con los reportados por Blumel y col. (5), quienes observaron en todos los dominios del IFSF un puntaje significativamente mayor en usuarias de TRH, sobre todo en la lubricación, orgasmo y satisfacción.
Asimismo, se comprobó un riesgo muy significativo de presentar disfunción sexual entre las menopáusicas que no se benefician del tratamiento hormonal; sin representar el tipo de menopausia un factor de riesgo significante. En otras investigaciones se han reportado resultados similares a estos, encontrándose como factores que disminuyen el riesgo de presentar una disfunción sexual el uso de TRH (OR: 0,1; IC95 %: 0,1-0,2), mientras que el antecedente de la histerectomía no parecía tener influencia (16).
Castelo y col. (17) reportan que las usuarias de TRH presentaban un menor riesgo de disfunción sexual (OR: 0,1 IC95 %: 0,0-0,1), mientras que el riesgo aumentaba en las mujeres que fueron sometidas a la histerectomía (OR: 3,7; IC95 %: 1,3–10,6). Sin embargo, en la investigación conducida por Figueroa y col. (18) no parecían influir el antecedente de histerectomía (OR: 1,28) ni el uso de TRH (OR: 2,17), resultando no significativos.
Al respecto, ha sido ampliamente señalado que los estrógenos benefician la respuesta sexual femenina en múltiples aspectos, siendo el más notable de ellos la recuperación del trofismo de los órganos diana de los estrógenos, cuando menos en un 50 % de la involución sufrida (19). En investigaciones realizadas en menopáusicas de la región se determinó, al analizar la calidad de vida de estas mujeres mediante el uso de la escala Menopause Rating Scale (MRS), que la dimensión sexual de las menopáusicas que recibían TRH era mejor que la de aquellas mujeres no tratadas, sin embargo, las medias encontradas estaban por debajo de los valores de la estandarización efectuada para la población latinoamericana (20).
En este sentido, es importante señalar que la TRH estrogénica no aumentará las fantasías sexuales, no mejorará la libido, ni el apetito sexual, no se modificará la respuesta clitoridiana, no se modificará la contracción esfinteriana anal y uretral en el acmé del orgasmo, y no aumentará el deseo sexual; puesto que estos últimos fenómenos o no se afectan con la disminución de los estrógenos, o dependen de los andrógenos (19,21).
El análisis de la FSF realizado en estas pacientes demostró diferencias significativas en cuanto al uso del tratamiento hormonal, mostrando un notorio beneficio de la terapia hormonal en estas pacientes; no obstante, al discriminar dentro de estos grupos la conservación o no del útero las diferencias entre las menopáusicas no tratadas, tanto naturales como quirúrgicas, eran altamente significativas (P<0,001), mientras que en las tratadas fueron significativas (P< 0,05).
Los resultados obtenidos pueden verse influenciados por el alto porcentaje de mujeres con ooforectomía bilateral sin TRH, lo que hace necesario plantear futuros estudios en torno al seguimiento y comparación de mujeres a quienes se les practique la histerectomía, bien sea con o sin ooforectomía bilateral y a su vez con y sin TRH. Al respecto, Urrutia y col. (22) han reportado diferencias significativas en cuanto a prevalencia y frecuencia de dispareunia al sexto mes, frecuencia de orgasmo, frecuencia de relaciones sexuales y grado de excitación sexual en mujeres a quienes se les realizó la histerectomía con ooforectomía al compararlas con mujeres a quienes se les conservaron sus ovarios.
Dentro de las limitaciones de la investigación se puede mencionar el hecho de no haber considerado a mujeres a quienes se les practicó la histerectomía pero se les preservaron sus ovarios, de modo de poder precisar de forma más acuciosa el efecto de la histerectomía sobre la función sexual femenina. Por otra parte, la aplicación del instrumento en el grupo de menopáusicas quirúrgicas fue realizada únicamente posterior a la cirugía, lo que circunscribe la visión que la mujer tiene durante su posoperatorio tardío; desconociéndose cual era la percepción que la mujer tenía de su sexualidad antes de la extracción del útero. Otras limitaciones que se puede mencionar es no haber discriminado en relación con algunos aspectos tanto de índole demográficos como el estrato socioeconómico; o haber considerado aspectos físicos como la presencia de obesidad o alteraciones en los niveles de andrógenos, o factores relacionados con la pareja como la disfunción eréctil o la eyaculación precoz, los cuales son aspectos importantes al evaluar la función sexual.
CONCLUSIÓN
Este estudio evidencia en la población estudiada la alta prevalencia de disfunción sexual durante el período de la menopausia. La puntuación total alcanzada en ambos grupos mostró diferencias significativas entre ellos, por lo cual se concluye que la TRH mostró ser beneficiosa para la función sexual femenina, demostrada por mejores puntuaciones en todos los indicadores de la función sexual, con mayores beneficios en cuanto a la lubricación y orgasmo; sin repercusión aparente por la remoción o no del útero. La ausencia de la TRH en este grupo de menopáusicas representó un riesgo significativo para presentar algún tipo de disfunción sexual, evidenciadas con bajas puntuaciones en el IFSF.
Estos resultados reportados denotan la importancia del estudio de la FSF durante la evaluación de la paciente en etapa de climaterio o la menopausia, de manera que puedan detectarse oportunamente los cambios que esta pueda provocar en su sexualidad; la utilización de un instrumento de autovaloración como el IFSF permitirá al clínico, de forma rápida y confiable, investigar estos aspectos de la vida de la mujer. Asimismo, es recomendable incorporar investigaciones cualitativas en esta área que permitan conocer las experiencias de las mujeres desde su percepción y de esta manera, poder ahondar en las
necesidades de las menopáusicas, sobre todo de aquellas a las que le fue practicada la histerectomía, identificando nuevas variables que no han sido consideradas en el instrumento aplicado, de manera que se puedan mejorar los aspectos educativos y de consejería a estas mujeres.
REFERENCIAS
1. Barber M, Visco A, Wyman J, Fantl JA, Bump R. Sexual function in women with urinary incontinence and pelvic organ prolapse. Obstet Gynecol. 2002;99(2):281-289. [ Links ]
2. Cerda P, Pino P, Urrutia MT. Calidad de vida en mujeres histerectomizadas. Rev Chil Obstet Ginecol. 2006;71(3):216-221. [ Links ]
3. González I. Sexualidad femenina e histerectomía. Rev Cubana Med Gen Integr. 2008;24(4) [Periódico en línea] Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext & pid=S0864-21252008000400011 & lng=es & nrm=iso. Fecha de recuperación: 21 de Julio de 2011.
4. Herrera A, Arriagada J, González, Leppe J, Herrera NF. Calidad de vida y función sexual en mujeres posmenopáusicas con incontinencia urinaria. Actas Urol Esp. 2008;32(6):624-628. [ Links ]
5. Blumel JE, Bravo F, Recavarren M, Sarrá S. Función sexual en mujeres usuarias de terapia de reemplazo hormonal. Rev Méd Chile. 2003;131:1251-1255. [ Links ]
6. Álvarez R, Martín E, Bordones M. Conocimiento y actitud sobre el climaterio en mujeres entre 40 y 50 años. Rev Obstet Ginecol Venez. 2008;68(1):32-40. [ Links ]
7. Yanes M, Chio I. Calidad de vida en la mujer de edad mediana. Rev Cubana Med Gen Integr. 2004;2(20). [Periódico en línea]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext & pid=S086421252004000200003&lng=es & nrm=iso. Fecha de recuperación: 24 de Junio de 2011.
8. Rosen R, Brown C, Heiman J, Leiblum S, Meston C, Shabsigh R, et al. The Female Sexual Function Index (FSFI): A Multidimensional Self-Report Instrument for the Assessment of Female Sexual Function. J Sex Marital Ther. 2000;26:191-208. [ Links ]
9. Wiegel M, Meston C, Rosen R. The female sexual function index (FSFI): Cross-validation and development of clinical cutoff scores. J Sex Marital Ther. 2005;31:1-20. [ Links ]
10. Navarro D. Climaterio y menopausia. De médico a mujer. La Habana, Cuba: Editorial científico-técnica; 2006. [ Links ]
11. Palacios S. Advances in hormone replacement therapy: Making the menopause manageable. BMC Women's Health. 2008;8(22). [Periódico en línea]. Disponible en: http://www.biomedcentral.com/1472-6874/8/22. Fecha de recuperación: 7 de febrero de 2012.
12. Kuppermann M, Summitt RL, Varner RE, McNeeley SG, Goodman D, Learman LA, et al. Sexual functioning after total compared with supracervical hysterectomy: A randomized trial. Obstet Gynecol. 2005;105(6):1309-1318. [ Links ]
13. Chenevard C, Román F. Percepción, síntomas y sexualidad en mujeres histerectomizadas. Rev Cub Obstet Ginecol. 2007;33(1):1-7. [ Links ]
14. Urrutia MT, Araya A. Sexualidad en mujeres histerectomizadas al tercer mes posterior a la cirugía. Rev Chil Obstet Ginecol. 2005;70(3):160-165. [ Links ]
15. Kammerer-Doak D, Rogers RG. Female sexual function and dysfunction. Obstet Gynecol Clin N Am. 2008;35(2):169-183. [ Links ]
16. Blumel JE, Araya H, Riquelme R, Castro G, Sánchez F, Gramegna G. Prevalencia de los trastornos de la sexualidad en mujeres climatéricas: Influencia de la menopausia y de la terapia de reemplazo hormonal. Rev Méd Chile. 2002;130(10):1131-1138. [ Links ]
17. Castelo-Branco C, Blumel JE, Araya H, Riquelme R, Castro G, Haya J, et al. Prevalence of sexual dysfunction in a cohort of middle-aged women: Influences of menopause and hormone replacement therapy. J Obstet Gynaecol. 2003;23(4):426-430. [ Links ]
18. Figueroa R, Jara D, Fuenzalida A, del Prado M, Flores D, Blumel JE. Prevalencia de disfunción sexual en mujeres climatéricas. Rev Méd Chile. 2009;137(3):345-350. [ Links ]
19. Arena J. Influencia del climaterio y la terapia hormonal de reemplazo sobre la sexualidad femenina. Rev Chil Obstet Ginecol. 2006;71(2):141-152. [ Links ]
20. Urdaneta JR, Cepeda M, Guerra M, Baabel NS, Contreras A. Calidad de vida en mujeres menopáusicas con y sin terapia de reemplazo hormonal. Rev Chil Obstet Ginecol. 2010;75(1):17-34. [ Links ]
21. Mas M, Báez D. Abordaje clínico de las disfunciones sexuales femeninas: perspectiva orgánica. Rev Int Androl. 2007;5(1):92-101. [ Links ]
22. Urrutia MT, Araya A, Padilla O. Sexualidad e histerectomía: diferencias entre un grupo de mujeres con y sin ooforectomía. Rev Chil Obstet Ginecol. 2011;76(3):138-146. [ Links ]
Dispositivo intrauterino liberador de levonorgestrel para la hiperplasia endometrial
Orbo A, Vereide A, Arnes M, Pettersen I, Straume B. Levonorgestrel- impregnated intrauterine device as treatment for endometrial hyperplasia: a national multicentre randomised trial. BJOG 2013; DOI: 10.1111/1471- 0528.12499. (PubMed) (Full Text)
RESUMEN: El propósito de este estudio multicéntrico aleatorio fue investigar la seguridad y eficacia del progestágeno para la hiperplasia endometrial simple o compleja (sin atipia). Mujeres noruegas, con edades entre 30-70 años, fueron asignadas al azar a tres grupos de igual tamaño para investigar el sistema intrauterino liberador de levonorgestrel; 10 mg diarios acetato de medroxiprogesterona oral, administrados durante 10 días por ciclo; o 10 mg acetato de medroxiprogesterona oral administrada diariamente durante 6 meses. El grosor endometrial estimado por ecografía se evaluó a los 3 y a los 6 meses, al igual que las biopsias endometriales repetidas. Se utilizó la clasificación de la Organización Mundial de la Salud con un algoritmo de análisis de imagen morfométrica adicional (puntuación-D) para mejorar la selección de los grupos de riesgo basado en 10 características nucleares y 12 características arquitectónicas. A las mujeres con un puntuación-D inferior a 0 se les recomendó una histerectomía según el estándar noruego, que parecía equiparar a la hiperplasia compleja con atipia. La medida de resultado primario biopsia endometrial normal versus la hiperplasia persistente. Se incluyeron un total de 170 mujeres. A los 6 meses, las biopsias endometriales normales se obtuvieron de todas las mujeres del grupo de sistema intrauterino liberador de levonorgestrel (53/53, y el 95 % intervalo de confianza [IC], 0,93 a 1,0) y de 96 % de las mujeres en el grupo de acetato de medroxiprogesterona oral continua (46/48, IC 95 %, 0,86- 0,99). Solo el 69 % de las mujeres en el grupo de acetato de medroxiprogesterona cíclico respondieron (36/52, IC 95%, 0,55 a 0,81). La medida de resultado primario biopsia endometrial normal versus la hiperplasia persistente. Se incluyeron un total de 170 mujeres. A los 6 meses, las biopsias endometriales normales se obtuvieron de todas las mujeres del grupo de sistema intrauterino liberador de levonorgestrel (53/53, y el 95 % intervalo de confianza [IC], 0,93 a 1,0) y de 96 % de las mujeres en el grupo de acetato de medroxiprogesterona oral continua (46/48, IC 95%, 0,86- 0,99). Solo el 69 % de las mujeres en el grupo de acetato de medroxiprogesterona cíclico respondieron (36/52, IC 95%, 0,55 a 0,81). Más del 50% de las mujeres incluidas tenían sobrepeso. Sin embargo, el índice de masa corporal no mostró ninguna influencia en la respuesta al tratamiento. Los efectos adversos fueron relativamente comunes en todos los grupos y se incluye: sangrado irregular vaginal, dolor abdominal y náuseas. Es de destacar que el sangrado irregular fue significativamente más frecuente en el grupo de sistema intrauterino de levonorgestrel en comparación con los grupos que recibieron progestágeno oral. Nivel I
COMENTARIO: Este ensayo controlado aleatorio bien realizado mostró que las mujeres tratadas con el sistema intrauterino liberador de levonorgestrel y el progestágeno oral continuo tuvieron resultados significativamente superiores en comparación con el régimen de progestágenos orales cíclicos para revertir la hiperplasia endometrial a endometrio histológicamente normal (P <0,001). Debido a que se encontró que el progestágeno cíclico era menos eficaz después de 6 meses de tratamiento, los autores afirmaron que el tratamiento cíclico no debe ser utilizado para este propósito. Los efectos adversos fueron frecuentes en los tres grupos independientemente del régimen de tratamiento; sin embargo, el sangrado vaginal fue más molesto para las usuarias del sistema intrauterino liberador de levonorgestrel en comparación con las que utilizaron la terapia con progestágenos orales. A pesar del carácter aleatorio de este estudio, todavía hay debilidades en el mismo. Los autores tuvieron un período largo de reclutamiento y estose debió a menudo a la mala calidad del material de la biopsia endometrial. Por lo tanto, se excluyeron las mujeres con biopsias de baja calidad, lo que reduce la capacidad de generalizar del estudio. Al excluir a las mujeres con biopsias de mala calidad, que pueden haber excluido a las mujeres en riesgo de atipia diagnosticada con hiperplasia compleja, lo que podría haber aumentado la tasa de éxito documentado. Reduciendo aún más la posibilidad de generalizar el estudio, había pocas mujeres mayores de 52 años o después de la menopausia y las diferencias en la respuesta debido a la condición hormonal no fueron considerados. Se utilizó una técnica de categorización histológica que no se utiliza de manera uniforme y biopsias estratificadas de riesgo bajo y moderado para la inclusión en el estudio. Esto parece que se correlaciona con la hiperplasia simple y compleja en el presente estudio, no con la atipia.
Traducido por. Rogelio Pérez DGregorio de: ACOG Clinical Review. May–June 2014. Disponible en: http://www.acog.org/~/media/Clinical%20Review/clinicalReviewv19n3.pdf?dmc=1 & ts=20140813T1353287628