Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Farmacología y Terapéutica
versión impresa ISSN 0798-0264
AVFT v.23 n.2 Caracas jul. 2004
Efecto antiinflamatorio de la Atorvastatina en pacientes con Síndrome Coronario Agudo. Evaluación del perfil lipídico
MA Sulbarán1 y L Lanza1.
1 Servicio de Cardiología. Hospital General del Sur "Dr. Pedro Iturbe", Municipio San Francisco, Estado Zulia.
Resumen
Con el fin de evaluar el efecto antiinflamatorio de la atorvastatina (Tarimyl®) en pacientes con Síndrome Coronario Agudo, así como el efecto sobre el perfil lipídico, se estudiaron pacientes de ambos sexos, entre 39 y 75 años de edad que ingresaron en el Servicio de Cardiología del Hospital General del Sur "Dr. Pedro Iturbe", ubicado en el Municipio San Francisco del Estado Zulia con diagnóstico de Síndrome Coronario Agudo: Angina Inestable o Infarto Agudo al Miocardio, durante el período comprendido entre los meses de Marzo del 2003 a Mayo del 2004, a los cuales se les dividió en dos grupos, uno que recibió atorvastatina 40 mg diarios desde su ingreso y otro grupo que no recibió ningún tipo de estatina y se consideró grupo control. A todos los pacientes se les cuantificó los Niveles Séricos de Proteína C Reactiva y Fibrinógeno al momento de su ingreso, a la semana y al mes, así como los niveles de lípidos antes y después de 4 semanas de tratamiento. Se obtuvieron los siguientes resultados: La edad promedio de la población estudiada se ubicó en 58.24 ± 9.39 años en el grupo control y de 55.31 ± 9.76 años en el grupo de tratamiento, predominó el sexo masculino con 58% de los casos en el grupo control y 62% en el grupo que recibió Atorvastatina. El diagnóstico de infarto agudo del miocardio se realizó en un 65% de los casos. (El promedio de los Niveles Séricos de Proteína C Reactiva al ingreso en los pacientes tratados con Atorvastatina se ubicó en 3.76 ± 4.5 mg/dl, y al mes en 1.36 ± 1.73 mg/dl. En los pacientes no tratados con Atorvastatina el promedio de los Niveles Séricos de Proteína C Reactiva al ingreso se ubicó en 1.89 ± 2.9 mg/dl, y al mes en 1.91 ± 2.4 mg/dl. Los niveles de colesterol fueron similares al inicio en ambos grupos, presentando un descenso en el grupo tratado de 22% (P= 0.005), los niveles de LDL-colesterol disminuyeron de manera significativa en el grupo bajo tratamiento 30% (P=0.02). Conclusiones: Los Niveles Séricos de Proteína C Reactiva disminuyeron en un 63% en el grupo tratado con Atorvastatina, mientras que en el grupo que no recibió Atorvastatina disminuyó en un 1%.
Palabras Clave: Proteína C reactiva, Atorvastatina, Angina inestable, Infarto al Miocardio, Colesterol.
ABSTRACT
The purpose of this study was evaluated the anti-inflammatory effect and the effect on the profile lipidics of the atorvastatine (Tarimyl®) in patients with acute Coronary Syndrome, were studied patient of both sexes, among 39 and 75 years of age that entered in the Service of Cardiology of the General Hospital of the South «Dr. Pedro Iturbe», located in the Municipality San Francisco of the State Zulia with diagnostic of acute Coronary Syndrome (Unstable angina or Myocardium infarct), during the period understood among the months of March from the 2003 to May of the 2004, to which were divided in two groups, one that received atorvastatine 40 mg. and another group that didnt receive any estatine and it was considered control. In all the patients were quantified the levels plasmatic of Protein C and Fibrinogen at the beginning, to the week and the month, as well as the lipids levels before and after 4 weeks of treatment. The following results were obtained: The studied populations age average was located in 58.24 ± 9.39 years in the group control and of 55.31 +/- 9.76 years in the treatment group, the masculine sex prevailed with 58% of the cases in the group control and 62% in the group that Atorvastatina received. The diagnosis of myocardial infart was carried out in 65% of the cases. The average of the levels plasmatics of Protein C to the entrance in the patients treaties with Atorvastatine was located in 3.76 ± 4.5 mg/dl, and after a month in 1.36 ± 1.73 mg/dl. In the patients not tried with Atorvastatine the average of the levels plasmatics of Protein C to the entrance was located in 1.89 ± 2.9 mg/dl, and after a month in 1.91 ± 2.4 mg/dl. The levels of cholesterol were similar to the beginning in both groups presenting a descent in the treated group of 22% (P = 0.005), the levels of LDL-cholesterol diminished in a significant way in the group under treatment 30% (P=0.02). Conclusions: The levels plasmatics of Protein C diminished in 63% in the group tried with Atorvastatina, while in the group control diminished in 1%.
Key Words: Protein C, Atorvastatine, Unstable angina, Myocardium infarct, Cholesterol.
Introducción
La aterosclerosis es la causa principal de muerte en la civilización occidental como consecuencia de la alta incidencia y prevalencia de enfermedades cardiovasculares tanto en hombres como en mujeres en todas las razas del mundo(1,7). La enfermedad arterial coronaria aumenta de manera importante en las personas con edades comprendidas entre los 60 años hasta los 75 años, edad a partir de la cual esta alcanza su mayor incidencia. Con respecto al sexo es mas frecuente en hombres que en mujeres hasta que estas llegan a la menopausia, momento en el cual se equiparan con los hombres, siendo más frecuentes los cuadros de angina inestable en el sexo femenino(14).
En los Estados Unidos de Norteamérica cerca de 1.5 millones de personas sufren de Síndrome Coronario Agudo y casi el 90% de ellos se deben a procesos ateroscleróticos de las arterias coronarias. En promedio el 45% de los Síndromes Coronarios Agudos afectan a personas menores de 65 años, de los cuales el 37% de los hombres y el 29% de las mujeres que fallecen después de un evento coronario son menores de 55 años, la carga económica que representa esta patología es abrumadora, pues se ha calculado se invierten por este concepto cincuenta mil a cien mil millones de dólares a anuales en costos médicos, terapéuticos y de rehabilitación(4).
La explosión de las enfermedades cardiovasculares en Latinoamérica se aprecia por el hecho de que para 1990 estos países presentaron más muertes por estas enfermedades que los países desarrollados, estimándose que en los países desarrollados ocurrieron 5,3 millones mientras que en los países subdesarrollados esas muertes estuvieron en un rango de 8 a 9 millones, con un exceso relativo de 70%(6,7).
De las numerosas investigaciones epidemiológicas del estudio de Framingham surgió el concepto de factores de riesgo, permitiendo correlacionar ciertas condiciones individuales y la aparición de una determinada enfermedad. Los factores de riesgo pueden definirse como aquellas características asociadas con una mayor prevalencia de una entidad clínica cuyo control o eliminación mejoraría el pronóstico del paciente(8).
Las teorías actuales sobre la patogenia de las lesiones ateroscleróticas se basan en la inflamación como pilar fundamental en el desarrollo de aterosclerosis(9). Estas hipótesis señalan que la lesión se produce en sitios anatómicos particulares de la pared arterial, donde la injuria al endotelio conlleva a una serie de fenómenos que interfieren con la homeostasis celular despertando una respuesta inflamatoria(1,2).
La aterosclerosis es una enfermedad inflamatoria crónica, por lo cual el descubrimiento de marcadores inflamatorios sistémicos podría facilitar el diagnóstico temprano de enfermedad aterosclerótica, permitiendo diferenciar los pacientes de alto riesgo de sufrir eventos cardiovasculares y así poder instaurar una terapia antiinflamatoria y de esta manera disminuir el impacto de esta enfermedad.
Los datos han puesto en manifiesto interacciones entre los niveles de proteína C reactiva y la eficacia de tratamientos farmacológicos comunes en la prevención primaria y secundaria, lo que sugiere no solamente que es posible determinar el mayor riesgo cardiovascular sino evaluar el tratamiento preventivo mediante la determinación de marcadores inflamatorios(4).
Los marcadores sistémicos de inflamación como la proteína C reactiva (PCR) ha sido asociado con el riesgo para desarrollar cardiopatía isquémica o enfermedad cerebrovascular o vascular periférica. Niveles de proteína C reactiva elevados aumenta 3 veces el riesgo de enfermedad arterial vascular. Por otro lado la proteína C reactiva se ha encontrado elevada en pacientes con angina de pecho que luego han desarrollado angina inestable(3). Por otro lado existen múltiples factores que pueden elevar los niveles de PCR como lo son la edad, el tabaquismo, el índice de masa corporal, los procesos infecciosos y otros procesos inflamatorios crónicos(3,4).
Existen varios reactantes de fase aguda que han sido evaluados pero la PCR tiene características que la hacen más atractiva como marcador inflamatorio, como es su gran aumento en procesos inflamatorios sistémicos permaneciendo estables en el transcurso de largos períodos de tiempo en ausencia de nuevos estímulos. Por otro lado, las técnicas utilizadas para su cuantificación son altamente confiables, totalmente automatizados y de alta sensibilidad, lo que proporciona una herramienta clínica sencilla para la valoración minuciosa de la inflamación(4).
Los datos epidemiológicos afirman la relación proporcional entre la PCR y la enfermedad arterial coronaria, por lo que a mayores niveles de PCR aumenta el riesgo de muerte cardiovascular. Actualmente se considera como un factor de riesgo cardiovascular independiente.
Un estudio de prevención secundaria, el estudio CARE, en individuos post infarto que recibieron pravastatina, se consiguió reducir 24% la tasa de recurrencia de infarto al miocardio y eventos coronarios fatales, pero la reducción del riesgo relativo fue mayor para quienes tenían pruebas constantes de inflamación (54% vs. 25%) aún con niveles de lípidos iguales en cada población(4,5).
Las estatinas son drogas inhibidoras de la enzima hidroximetilglutamil-CoA hepática (HMG-CoA), precursora de la síntesis de colesterol. Son fármacos de primera línea para disminuir el LDL colesterol gracias a su gran potencia y pocos efectos colaterales, por lo cual la Food & Drug Administration de los Estados Unidos (FDA) ha aprobado el uso de algunas de ellas: lovastatina, simvastatina, pravastatina, fluvastatina y atorvastatina.
Se ha demostrado que el efecto de las estatinas no es sólo disminución de los niveles de colesterol, sino su efecto sobre la modulación inmunitaria, efecto antiproliferativo sobre músculo liso vascular y propiedades antitrombóticas, a lo que se le ha denominado efectos pleiotrópicos de las estatinas, que son aquellos efectos diferentes al hipolipemiante(6,3).
En las hipótesis actuales se establece que la inflamación debe ser tratada desde las primeras horas de iniciada la angina inestable o el infarto agudo al miocardio, buscando disminuir la respuesta inflamatoria y así tratar de disminuir la mortalidad total cardiovascular. Se ha demostrado según los estudios de Biasucci y col que la persistencia de niveles elevados de PCR al momento de egreso en pacientes con angina inestable puede indicar mayor riesgo de recurrencia de angina e inestabilidad de la placa.
Un estudio multicéntrico con 1042 pacientes donde se evaluó el valor predictivo de la PCR en pacientes con Síndrome Coronario Agudo tratados con revascularización, determinó que la mortalidad a largo plazo es de 3,4% con niveles de PCR < 3mg/L, de 4,4% si la PCR se encontraba con valores comprendidos entre 3 – 10mg/L y de 12,7% con niveles de PCR > de 10mg/L(7).
Tomando en cuenta lo expuesto anteriormente es lógico pensar que en pacientes con Síndrome Coronario Agudo, llámese angina inestable o infarto agudo al miocardio, hay aumento de los niveles de PCR por ser éste un reactante de fase aguda de la inflamación, pudiendo así ayudar a evaluar la evolución del proceso inflamatorio mediante mediciones cuantitativas seriadas de niveles séricos de PCR. La finalidad de este estudio es evaluar los efectos pleitrópicos de la atorvastatina, más específicamente su efecto antiinflamatorio en pacientes con Síndrome Coronario Agudo y de esta manera poder establecer su uso de manera rutinaria a todo paciente ingresado con el diagnóstico de infarto agudo al miocardio o angina inestable independientemente de los niveles de colesterol.
Materiales y Métodos
Se realizó un estudio de tipo prospectivo, abierto, comparativo, donde se evaluaron pacientes de ambos sexos, con edades comprendidas entre 39 y 73 años que ingresaron en el Servicio de Cardiología del Hospital General del Sur "Dr. Pedro Iturbe", con diagnóstico de Síndrome Coronario Agudo: Angina Inestable o Infarto Agudo al Miocardio por criterios clínicos, electrocardiográficos y enzimáticos. La muestra estuvo conformada por 61 pacientes con diagnóstico de Síndrome Coronario Agudo que cumplieron con los criterios de inclusión y exclusión y firmaron un consentimiento escrito sobre su participación en el mismo.
Al momento del ingreso, se tomaron datos clínicos de los pacientes, electrocardiograma y se le realizaron pruebas sanguíneas que incluyeron (hemoglobina, hematocrito, cuenta blanca, úrea, creatinina, colesterol total y fraccionado, triglicéridos, troponina T y Proteína C Reactiva), el fibrinógeno y la proteína C reactiva se midieron al inicio, a la semana y al mes, los lípidos se midieron al inicio y después de 1 mes de tratamiento. Los valores séricos de PCR eran considerados normales para este estudio si estos se eran menor o igual a 0,9mg/dL.
El total de pacientes se dividió en 2 grupos elegidos al azar: un grupo de 32 pacientes que recibieron 40 mg de atorvastatina diarios desde el momento de su ingreso junto al tratamiento específico para su patología durante todo el estudio, el otro grupo de 29 pacientes no recibió atorvastatina ni ningún tipo de estatina durante el primer mes.
Se excluyeron pacientes con hepatopatía crónica o miopatías, intolerancia a las estatinas, cardiopatía isquémica aguda no aterosclerótica, pacientes que hayan recibido en el último mes cualquier estatina.
La sangre fue recogida en tubos secos y se procedió a la centrifugación inmediata por 10 minutos a 4oC obteniéndose el plasma, el cual se analizó por técnica de inmunoensayo enzimático mediante un kit para la determinación de PCR suministrado por Johnson & Johnson® Clinical Diagnostics (USA).
La información recabada fue analizada con el Excel 2000 para Windows y el programa estadístico SPSS Versión 1.0 para Windows.
Los resultados obtenidos se expresaron en valores absolutos, porcentajes o como promedio, mediana, moda ± "Desviación Estándar". Las variables antropométricas como edad, peso, talla, así como los parámetro de laboratorio fueron analizados mediante T de Student apareada para los cambios dentro de grupo y no apareadas para las diferencias entre grupos, para un α de 0.05.
Resultados
Al inicio del tratamiento ambos grupos fueron similares en cuanto a edad 58.24(40-73) años vs. 55.31(39-75)años, sexo relación hombre/mujer 17/12 vs. 20/12, niveles de fibrinógeno y proteína C reactiva y lípidos plasmáticos.
De los 61 pacientes con síndrome coronario agudo, del grupo que recibió atorvastatina falleció un paciente luego de la evaluación de la primera semana; al 62.0% de los casos (20 pacientes) se les diagnosticó infarto agudo del miocardio, mientras que el grupo que no recibió atorvastatina al 55% de los casos (16 pacientes).
En lo que respecta a los Niveles Séricos de PCR en el grupo que recibió atorvastatina el promedio de la primera muestra se ubica en 3,76 mg/dL ± 4,5 mg/dL (extremos 0 - 16,40 mg/dL). El promedio de la segunda muestra se ubica en 3,47 mg/dL ± 3,7 mg/dL (extremos 0 mg/dL - 13,91 mg/dL). El promedio de la tercera muestra se ubica en 1.36 mg/dL ± 1,73 mg/dL (extremos 0 mg/dL - 7.79 mg/dL).
Los niveles séricos de PCR en el grupo que no recibió atorvastatina el promedio de la primera muestra se ubica en 1,89 mg/dL ± 2,9 mg/dL (extremos 0 mg - 14.34). El promedio de la segunda muestra se ubica en 1.49 mg/dL ± 2 mg/dL (extremos 0 - de 7.38 mg/dL). El promedio de la tercera muestra se ubica en 1,91 mg/dL ± 2,4 mg/dL, extremos 0 mg/dL - 5.35 mg/dL)%, (ver Tabla 1).
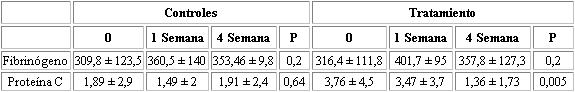
A su vez los Niveles Séricos de PCR se clasificaron en dos grupos, uno ≤ de 0,90 mg/dL y otro > 0,90 mg/dL, siendo el valor normal hasta 0,90 mg/dL. Los pacientes con Síndrome Coronario Agudo que recibieron atorvastatina desde el momento de su ingreso (el 59% normalizaron su valor de PCR Versus el 44%) en el grupo control P=0.003 y obtuvieron una reducción de los niveles de PCR mayor del 63% que no presentaron los que no recibieron atorvastatina, siendo diferencia estadísticamente significativa con una p=0,01.
Los niveles de fibrinógeno no se modificaron con el tratamiento en ningún grupo.
En cuanto a los lípidos plasmáticos en el grupo control se produjo un incremento en los niveles de colesterol total 194.5 +/- 40 vs. 203 +/- 65.6 que alcanzó significancia estadística P=0.03, el resto de los parámetros LDL-Colesterol, HDL- colesterol y triglicéridos presentaron un ligero deterioro que no alcanzó significancia estadística.
En el grupo bajo tratamiento los niveles de colesterol total disminuyeron un 22%, 199 +/- 64.2 vs. 155 +/- 57.47 P=0.005; el LDL-colesterol pasó de 101.89 +/- 62 vs. 70.86 +/- 45.8 reducción del 30%, P=0.002; los triglicéridos pasaron de 215.2 +/- 119.24 a 180.85 +/- 94.01, 16% de descenso P=0 y el HDL-colesterol pasó de 49.35 +/- 18.72 a 43.22 +/- 14.7, 12% de descenso P=0.2, (ver tabla 2).
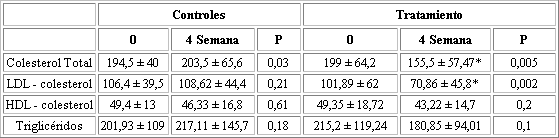
*P < 0.05 (entre grupos).
En relación a los parámetros de laboratorio en ambos grupos se produjo un descenso significativo de los niveles de glicemia y recuento de leucocitos. En el grupo que recibió atorvastatina se produjo un descenso importante en los niveles de urea plasmática 33.2 vs 28.76 (P=0.003) y creatinina (P=0.02).
Discusión
En este estudio, en lo que respecta a la reducción de los niveles séricos de proteína C reactiva que es el objetivo principal del mismo, se observó una reducción del 63% en el grupo que recibió atorvastatina a dosis de 40 mg/día desde el momento de su ingreso y ninguna reducción en el grupo que no la recibió al comparar los resultados de la primera muestra (ingreso) con los resultados de la muestra tomada al mes del evento coronario (tercera muestra), lo que resultó estadísticamente significativo, demostrando ser efectivo como droga antiinflamatoria en sujetos con Síndrome Coronario Agudo sea Angina Inestable o Infarto Agudo al Miocardio. Este resultado concuerda con los estudios previos que han tratado de evaluar este efecto antiinflamatorio de las estatinas, como es el caso del Estudio Prince donde se usó la pravastatina en pacientes con enfermedad cardiovascular logrando evidenciar una reducción de la PCR a las 12 y 24 semanas de tratamiento, indistintamente de los valores de LDL colesterol. Resultados similares se obtuvieron en el estudio de Bickel C y col en el año 2002 donde se demostró que la terapia con estatinas es un predictor independiente de mortalidad, independientemente de los niveles de LDL colesterol(12,13).
En un estudio sueco publicado por Riesen WF en el año 2002 se determinó que en pacientes con PCR elevada una vez tratados con atorvastatina los niveles de PCR disminuían entre un 22 – 40% al mes de tratamiento, mientras que a los tres meses se ubicó alrededor de un 36%. Este resultado concuerda con los resultados de este estudio, pero en nuestro trabajo la reducción de los niveles de PCR fueron mayores, alcanzando un 63% al mes de tratamiento(10).
Otro estudio con resultados positivos fue el Estudio Miracle que logró determinar que el tratamiento precoz con atorvastatina a dosis de 80 mg/día en pacientes con Síndrome Coronario Agudo reduce los eventos isquémicos recurrentes en las primeras 16 semanas. Este fue un estudio con una población de 3.086 pacientes, donde hubo una reducción absoluta del 2,6% y una reducción relativa del 16% de recurrencia(15).
El efecto antiinflamatorio de las estatinas puede ser explicado por su efecto sobre las moléculas de adhesión, citocinas y factores tisulares como el factor de necrosis tisular que son determinantes en los procesos inflamatorios. De esta manera se puede concluir que la atorvastatina tiene un efecto de modulación inmunitaria que le confiere su efecto antiinflamatorio independientemente de su efecto hipolipemiante(11,13).
En este estudio la atorvastatina mostró además su esperado efecto reductor de lípidos al producir una reducción de 22% en los niveles plasmáticos de colesterol total y una reducción del 30% en los niveles de LDL-colesterol sin efectos adversos sobre los niveles de HDL-colesterol y triglicéridos.
Conclusiones
La atorvastatina constituye una terapia coadyuvante, eficaz y segura para tratar los pacientes con Síndrome Coronario Agudo sea Angina Inestable o Infarto Agudo al Miocardio. El tratamiento con atorvastatina no solo disminuye los niveles de colesterol total y de LDL colesterol, hecho ya demostrado en otros estudios, sino que también tiene un efecto antiinflamatorio que quedó claramente evidenciado en este trabajo al disminuir los niveles de PCR de manera importante al mes de tratamiento.
Con este resultado una vez más se demuestra el efecto pleiotrópico de las estatinas y su efecto beneficioso en pacientes con Síndrome Coronario Agudo a ser utilizado desde el momento del ingreso al centro de salud.
Recomendaciones
Establecer el uso rutinario de la atorvastatina en todo paciente con Síndrome Coronario Agudo desde el momento de su ingreso independientemente de los niveles de LDL colesterol.
Medir en forma rutinaria los niveles de PCR a pacientes con enfermedad cardiovascular en forma ambulatorios y al ser hospitalizados, por ser este un factor de riesgo cardiovascular ya demostrado.
Identificar los determinantes sociales, económicos, culturales y de salud que influyen en la presentación de factores de riesgo y así tratar de disminuir la incidencia de cardiopatía isquémica.
REFERENCIAS BIBLIOGRÁFICAS
1. Braunwald. Tratado de Cardiología. Quinta Edición. Dislipidemias y otros factores de riesgo de arteriopatía coronaria. Volumen II. Capítulo 35. Pág. 1225-1264. [ Links ]
2. Valentin Fuster, R Wayne Alexander, Robert ORourke. The Heart. Décima Edición. Atherogenesis and its determinants. Volumen I. Capítulo 35. Pág. 1066-1077. [ Links ]
3. Iván Soltero, Rodolfo Paoletti, Pedro Moreno. Ateroesclerosis al día IV. Inflamación e inestabilidad de la placa aterosclerótica. Pág. 103-114. [ Links ]
4. Clínicas Médicas de Norteamérica. Modificaciones de factores de riesgo en cardiopatías. 2000; 1: 153-163. [ Links ]
5. Clínicas Cardiológicas de Norteamérica. Apoptosis en la enfermedad cardiovascular. 2001; 1: 133-145. [ Links ]
6. Patricio López Jaramillo. MD, PhD. Bioquímica del endotelio vascular. Quinta Edición. 2001; pag 21-59. [ Links ]
7. Murray CJL, Lopez A. Mortality by cause for eight regions of the world; global burden of disease study. Lancet 1997; 349: 1269-1276. [ Links ]
8. Panel WB. Contributions of Framinghan Study to conquest of coronary artery disease. Am J Cardiol 1998; 62: 1109-12. [ Links ]
9. Tomai F, Crea F, Gaspardone A, Ghini A, Gioffre P. Unstable angina and elevated C reactive protein levels predict enhanced vasoreactivity of the culprit lesion. Circulation 2001; 104(13): 1471-1476. [ Links ]
10. Riesen WF, Engler H, Risch M, Korte W, Noseda G. Effect of atorvastatin on C reactive protein in patients with or at risk for coronary heart disease. Eur. Heart J. 2002; 23(10): 794-799. [ Links ]
11. Bustos C, Hernández-Presa M, Ortego M. Tuñon. Reductase inhibition by atorvastatin reduces neointimal inflammation in rabbit model of atherosclerosis. J Am Coll Cardiolo 1998; 32: 2057-2064. [ Links ]
12. Muller C, Buetner HJ, Hodgson JM. Inflammation and long-term mortality after non-ST elevation acute coronary syndrome treated with a very early invasive strategy in 1042 consecutive patients. Circulation 2002; 105: 1412-1415. [ Links ]
13. Albert M, Danielson E, Ridker P. Effect of statin therapy on C-reactive protein levels(PRINCE). JAMA. 2001; 286(1): 64-70. [ Links ]
14. Heart disease and stroke-statistic 2004 update. www.americanheart. org.com. [ Links ]
15. Efecto de la atorvastatina sobre la recurrencia temprana de eventos isquemicos en los síndromes coronarios agudos (MIRACLE). JAMA. 2001; 283(13): 1711-1718. [ Links ]













