Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Farmacología y Terapéutica
versión impresa ISSN 0798-0264
AVFT v.24 n.1 Caracas 2005
Enfermedad coronaria en la mujer. Rehabilitación cardíaca y prevención
N Antepara A1.
1 Magíster Scientiarum en Cardiología. Unidad de Rehabilitación Cardíaca y Servicio de Cardiología. Hospital Universitario de Caracas. Escuela de Medicina Luis Razetti. Universidad Central de Venezuela.
RESUMEN
La mujer venezolana no escapa de las estadísticas mundiales que revelan un aumento progresivo en la morbilidad y mortalidad por enfermedades cardiovasculares. Diariamente, más mujeres acuden a las Emergencias de nuestros hospitales, por Síndrome Coronarios Agudos y muchas de ellas mueren, siendo esta la primera manifestación de su enfermedad aterosclerótica coronaria. Las enfermedades cardiovasculares deben ser una preocupación individual de la salud de cada mujer. Antiguamente se pensaba que la mujer, durante su vida fértil, estaba protegida contra la aterosclerosis por efecto de las hormonas femeninas: estrógeno y progesterona. Cada día se hace menos clara una línea de separación entre la Prevención primaria y la Prevención secundaria. Por el contrario, parece más evidente, que la aterosclerosis es un continuum donde cada individuo se ubica en un sitio determinado. Nunca es muy temprano para iniciar la prevención de los factores de riesgo cardiovascular. La Rehabilitación Cardíaca desde sus inicios fue considerada como una forma de Prevención Secundaria, sin embargo, en la actualidad, este concepto ha cambiado y, debido a la intervención multidisciplinaria que ella involucra, debe ser considerada también como una herramienta para las personas portadoras de factores de riesgo para la Prevención Primaria(1). La mujer actualmente estudia y alcanza niveles académicos más altos. Gran cantidad son profesionales, ejecutivas y la mayoría de la población femenina, cumple doble rol: en la casa y en su sitio de trabajo. Esto le ha cambiado sus hábitos de vida y en consecuencia, la mujer es más sedentaria, más fumadora y obesa lo cual la lleva a desarrollar más tempranamente Diabetes Mellitus, Hipertensión Arterial, trastornos de los lípidos sanguíneos y esto, a su vez, la lleva a la enfermedad coronaria, al accidente cerebrovascular y la enfermedad arterial periférica.
Palabras Clave: Enfermedad coronaria, Mujer, Factores de riesgo, Estrógenos.
ABSTRACT
The venezuelan women as it is shown in world statistics exhibit an increase in cardiovascular morbility and mortality. An increasing number of women attend the emergency room suffering from acute coronary attacks and some of them could die. The cardiovascular diseases in women should be always of concern. We thought that women were protected from suffering cardiovascular disease due to the presence of female hormones. It is very important to improve primary and secondary prevention in women. Cardiac rehabilitation was considered to be secondary, however, recently this concept has changed. Today more women are dedicated to professional tasks, some are smokers and obese. These have changed life style which could intervene in the appearance of hypertension, diabetes mellitus, hyperlipidemia and coronary artery disease, cerebrovascular episodes and peripheral artery disease.
Key Words: Coronary artery disease, Woman, Risk factors, Estrogens.
Introducción
En los Estados Unidos, país industrializado de referencia, se observa que a partir del año 1979, la mortalidad por enfermedades cardiovasculares en las mujeres ha aumentado, mientras en los hombres, debido a la aplicación de las indicaciones extraídas de los estudios de investigación clínica, se ha logrado una disminución en dicha mortalidad. Para el año 1983, las curvas de mortalidad cardiovascular entre hombres y mujeres se cruzan y así la tendencia se mantiene hasta la actualidad (Figura 1)(2).
Tendencias en la mortalidad cardiovascular en EEUU
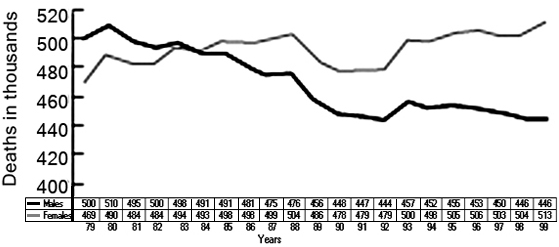
Debido a esto, para 1999, la Sociedad Americana del Corazón (AHA) y el Colegio Americano del Corazón (ACC), publican los primeros lineamientos de prevención de la enfermedad cardiovascular en la mujer, realizados por un panel de expertos, con la intención de reducir la morbi–mortalidad creciente, producida por la enfermedad aterosclerótica(3).
En Venezuela, anualmente 22,86% de las mujeres mueren por enfermedad cardiovascular. En 2001, el MSDS publicó las siguientes cifras: 27 mujeres de cada 9962 fallecen cada día por infarto del miocardio (IM) y 12 de cada 4242 mueren por enfermedad cerebrovascular(4).
Es importante hacer notar la poca cantidad de pacientes femeninas incluidas en los estudios clínicos iniciales, lo cual no permitía obtener cifras específicas para esta población. Sin embargo, más recientemente, los investigadores muestran mayor tendencia a incluir mujeres en los estudios de investigación, con lo cual, se han podido extraer nuevos lineamientos, basados en evidencia, los cuales fueron publicados en 2004 por la Sociedad Americana del Corazón (AHA) y otras sociedades científicas(5).
Estos nuevos lineamientos asumen la clasificación y los niveles de evidencia generales:
Clasificación
Clase I: La intervención es útil y efectiva
Clase IIa: El peso de la evidencia /opinión está a favor de la utilidad/eficacia
Clase IIb: la utilidad/eficacia está menos establecida por la evidencia/opinión
Clase III: la intervención no es útil/efectiva y puede ser peligrosa.
Niveles de evidencia
A: Hay suficiente evidencia derivada de múltiples estudios randomizados
B: La evidencia es limitada de un solo estudio randomizado o de varios estudios no randomizados
C: La evidencia se basa en la opinión de expertos, estudios de casos o cuidados habituales.
Además, los nuevos lineamientos establecen índices de posible generalización y los clasifican en:
1 - Muy probable de ser generalizado a todas las mujeres
2 - Algo probable de ser generalizado a todas las mujeres
3 - Improbable que resulte generalizado
0 - Incapaces de ser generalizados a todas las mujeres.
Existen dos momentos importantes en la vida de la mujer que la hacen consultar al médico: la preconcepción y la menopausia. Es en estas consultas cuando hay la necesidad de realizar la evaluación de los FRCV que la mujer presenta, para iniciar su control con lo cual se puede reducir la mortalidad cardiovascular.
Según los recientes lineamientos, se establecen los parámetros para medir el riesgo cardíaco absoluto a 10 años en las mujeres, modificado de la escala de Framingham. Este riesgo se clasifica en 4 categorías:
Riesgo alto >20%: incluye pacientes con enfermedad arterial coronaria (EAC), cerebrovascular (ECV) o enfermedad arterial periférica establecidas. Además toma en cuenta la presencia de aneurisma de aorta abdominal o Diabetes Mellitus o la neuropatía crónica. Cuando la paciente presenta enfermedad cerebrovascular por encima de las arterias carótidas puede no tener riesgo elevado, mientras que la obstrucción de carótidas de 50% o más, sintomática o no, le confiere riesgo elevado.
Riesgo intermedio: 10% a 20%: incluye la EAC subclínica (ejemplo: calcificaciones coronarias), el síndrome metabólico, la presencia de múltiples factores de riesgo, niveles marcadamente elevados de un factor de riesgo aislado o familiares en primer grado con inicio temprano de enfermedad aterosclerótica cardiovascular (< 55 años en hombres y < 65 años en mujeres).
Riesgo bajo < 10% que puede incluir mujeres con múltiples factores de riesgo, síndrome metabólico ó 1 ó ningún factor de riesgo.
Riesgo óptimo < 10% que se refiere al nivel óptimo de factores de riesgo y en presencia de un estilo de vida cardiovascular saludable.
Una vez establecido el riesgo de cada mujer, se debe comenzar a tratar los diferentes factores de riesgo y para todas, la primera indicación es asumir un estilo de vida saludable.
La prevención de la enfermedad cardiovascular en la mujer, considera las siguientes modificaciones:
Cesación tabáquica: Dejar de fumar de manera activa y no exponerse a la inhalación pasiva del humo del cigarrillo.
Actividad física: Se debe abandonar el sedentarismo y comenzar a realizar actividad física de manera progresiva. Se recomienda actividad física de moderada intensidad, durante 30 minutos o más; si es posible diario, o al menos 4 días por semana.
Cambios nutricionales: Asumir esquemas nutricionales saludables para el corazón que incluyan las siguientes características:
o Limitar el consumo de sal hasta 6 gr/día.
o Ingerir fibra dietética total de 25 a 30 gr/día.
o Ingerir 5 ó más raciones de frutas y vegetales por día.
o En mujeres saludables indicar una dieta de la AHA Paso 1, con grasas hasta 30%, con grasas saturadas entre 8% a 10% y con contenido de colesterol hasta 300 mg/día.
o En mujeres con enfermedad cardiovascular o cifras elevadas de colesterol, se debe indicar una dieta de la AHA paso II con grasas hasta un 30%, grasas saturadas hasta un 7% y menos de 200 mg/día de colesterol.
Control del peso y del índice de masa corporal (BMI). Valor Ideal: 18.5 hasta 24.9 Kg /mt2. Además, la circunferencia abdominal no debe sobrepasar 88 cm.
Hipertensión Arterial
Siguiendo lo establecido en el "Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JNC 7)" se acepta que en las mujeres y hombres mayores de 50 años, la presión sistólica mayor de 140 mm Hg es un factor de riesgo cardiovascular más importante que la presión diastólica(6).
Las mujeres portadoras de Prehipertensión Arterial deben modificar sus hábitos de alimentación, sedentarismo, aprender a controlar el estrés así como realizar consultas rutinarias de su presión sanguínea que le eviten llegar a ser verdaderas hipertensas.
Por otra parte, aquellas con Hipertensión Arterial, deben recibir tratamiento con esquemas de medicamentos que varían de acuerdo a la severidad de la enfermedad. Se puede iniciar el tratamiento con monoterapia que en muchos casos se sugiere puede ser un diurético tiazídico.
Sin embargo, existen indicaciones obligantes para el uso de otros tipos de medicamentos como son los inhibidores de enzima convertidora de angiotensina (IECA), bloqueadores de los receptores de angiotensina (BRA), betabloqueadores (BB) o inhibidores de los canales de calcio.
En cualquier caso, la meta de presión arterial es < 130/80 mm Hg para la población general y <120/80 mm Hg en la población diabética o con nefropatía crónica.
Dislipidemias
En población de bajo riesgo y siguiendo las recomendaciones del National Cholesterol Education Program, Adult Panel Treatment III (ATPIII), las cifras normales de lipoproteínas son los siguientes:
- Colesterol total < 200 mg /dl
- LDL – colesterol hasta 130 mg /dl en población de bajo riesgo. En pacientes post infarto del miocardio, el valor establecido es < 100 mg /dl. En julio de 2004 esta cifra se redujo a < 70 mg /dl. Siempre mientras más bajo mejor.
- HDL – colesterol > 50 mg/dl.
- No HDL – colesterol <130 mg/dl (Colesterol total menos HDL – colesterol)
- Triglicéridos < 150 mg /dl.
El tratamiento se inicia con cambios nutricionales, reduciendo la ingesta de grasas saturadas a <7% de las calorías, colesterol a < 200 mg/día y reducir además, las grasas trans.
La terapia con medicamentos hipolipemiantes indican iniciar con una estatina, a menos que la paciente presente alguna contraindicación.
La niacina o los fibratos también se pueden indicar cuando los niveles de HDL–colesterol son bajos, el no HDL–colesterol esté elevado, después de alcanzar las metas del LDL–colesterol.
En la mayoría de los estudios con estatinas que incluyeron mujeres (4S, CARE, LIPID, AFCAPS) y más recientemente en los estudios WATCH Y BELLES realizados con Atorvastatina, se observaron los efectos beneficiosos de esta estatina en el control y logro de metas del Panel de Tratamiento de Adultos del Programa Nacional de Estudio del Colesterol (NCEP ATP II) y, por lo tanto, las mujeres deben recibir la misma terapia reductora de los lípidos que reciben los hombres(7).
Síndrome metabólico
El síndrome metabólico es el conjunto de cinco factores de riesgo:
- Hipertrigliceridemia
- HDL colesterol bajo
- Hipertensión arterial
- Hiperglicemia
- Obesidad abdominal. Circunferencia abdominal normal: 88 cm en mujer.
En uno de los estudios Womens Ischemia Síndrome Evaluation (WISE) se evaluó el índice de masa corporal (IMC) de acuerdo a los valores establecidos en normal, sobrepeso y obesidad. Se encontró una fuerte asociación entre el síndrome metabólico y la enfermedad arterial coronaria, no así con el índice de masa corporal. Se argumentó que el IMC mide la obesidad corporal total y no es una medida de la grasa abdominal o visceral.
Se evidenció que 1 de cada 4 mujeres clasificadas como obesas no tenían síndrome metabólico o diabetes, mientras que casi la misma proporción de mujeres con peso normal, tenían síndrome metabólico o diabetes mellitus(8).
El síndrome metabólico y la obesidad frecuentemente van unidas y se asocian con enfermedad cardiovascular. El síndrome metabólico independientemente del IMC, es un predictor del riesgo cardiovascular de la mujer. Siempre se debe recomendar el control del peso tanto en obesas como en las que tienen sobrepeso, para evitar llegar al síndrome metabólico.
Diabetes Mellitus
Tanto en hombres como en mujeres, la asociación de Diabetes Mellitus a la Cardiopatía Isquémica (CI) aumentó de manera dramática el riesgo de muerte. Aunque se sabe que la mortalidad por CI en general es discretamente menor en mujeres que en hombres de la misma edad, la rata de mortalidad ajustada por edad en diabéticas es mayor que en hombres sin diabetes y se aproxima a la rata de mortalidad observada en hombres con diabetes(9).
Las diferencias observadas por sexo se atribuyen a mecanismo biológicos. En este estudio, las mujeres diabéticas sin CI fueron más fumadoras, tenían menores niveles de HDL colesterol y mayores de LDL colesterol en comparación con las mujeres no diabéticas con CI. Sin embargo, aun después de ajustar los factores de riesgo, la diabetes se asoció con un riesgo incrementado de mortalidad por CI(10).
Las mujeres diabéticas muestran niveles menores de HDL colesterol y mayores de triglicéridos en comparación con los hombres diabéticos. La diabetes tiene mayores efectos adversos en la mujer en relación con la relación cintura cadera, LDL-C, HDL-C, tamaño de las partículas de LDL, apolipoproteina B, apolipoproteina A1 y fibrinógeno.
En comparación con los hombres diabéticos, las mujeres diabéticas tienen mayores niveles de peroxidación de lípidos, independiente del control glicémico. Además de los otros factores de riesgo, el exceso de glucosa circulante, puede afectar de manera adversa la protección CV relacionada con los estrógenos, disminuyendo la producción de óxido nítrico vascular y plaquetario, lo cual lleva a aumento del tono vascular y agregación plaquetaria favoreciendo la proliferación vascular. Mientras la mujer no diabética premenopáusica tiene mayor vasodilatación dependiente del endotelio que los hombres no diabéticos, la mujer diabética premenopáusica tiene alteración importante en la función endotelial, llevando a la disfunción endotelial similar a la de los hombres diabéticos. Además de estos marcadores de riesgo, como las mujeres tiene mayor severidad de las ateroesclerosis coronaria y menos vasos colaterales que los hombres, ellas pudieran tender a un mayor grado de daño miocárdico con oclusión coronaria y así la diabetes pudiera impactar en la mujer más que en el hombre, tanto en la morbilidad como en la mortalidad. Por ejemplo en el Estudio de Framingham, 66% de las muertes por CI en mujeres ocurrieron sin angina previa. Los hallazgos de este estudio imponen un manejo agresivo de la diabetes para prevenir la CI en la mujer.
Terapia de Reemplazo Hormonal
Otro aspecto importante a considerar es la Terapia de Reemplazo Hormonal (TRH) en las mujeres post-menopáusicas. Como se sabe, hasta hace pocos años, esta TRH era casi obligatoria en todas las mujeres cuando llegaban a la menopausia, con el objeto de mantener el supuesto efecto protector del estrógeno y la progesterona. Sin embargo, a partir de los resultados de los estudios HERS I, HERS II y WHI, se observó que, por el contrario, las mujeres que recibían TRH no mostraron ningún beneficio en la reducción de la mortalidad cardiovascular. Por el contrario, aumentó el riesgo de trombosis venosa y embolismo pulmonar. Además aumentaron los eventos coronarios: infarto del miocardio no fatal y muerte cardíaca. Hubo además aparición de casos de obstrucciones del tracto biliar que ameritaron cirugía(11).
Entonces en relación a la TRH, solo estará indicada, cuando la mujer presente síntomas climatéricos muy severos de tipo vasoactivos (calorones, rubor facial, depresión y tendencia al llanto, etc.) y utilizarlos en la menor dosis posible y por un corto período de tiempo. Se recomienda buscar otras alternativas para la prevención como son el uso de estatinas, control de la osteoporosis y de la Hipertensión Arterial, mediante el uso de aspirina, betabloqueadores, inhibidores de la enzima convertidota de angiotensina, bloqueadores de los receptores AT1 de la angiotensina II(5).
Rehabilitación Cardíaca y Prevención Secundaria en la mujer
La Rehabilitación Cardíaca fue inicialmente definida en 1963, como "el conjunto de actividades necesarias para asegurar a los cardiópatas una condición física, mental y social óptimos, que les permita ocupar, por sus propios medios, un lugar tan normal como les sea posible, en la sociedad"(1).
En 1993, la Organización Mundial de la Salud, actualiza el concepto, considerando que "la Rehabilitación Cardíaca es una parte esencial de la atención a la que deben tener acceso todos los pacientes cardíacos. Los fines de la rehabilitación son mejorar la capacidad funcional, aliviar o disminuir los síntomas relacionados con la actividad, reducir la invalidez injustificada y permitir al paciente cardíaco desempeñarse en forma útil y personalmente satisfactoria dentro de la sociedad. Es preciso contar con asesoramiento adecuado con respecto al mantenimiento de la salud cardiovascular, especialmente en las sociedades que están en etapa de transición social y que, por consiguiente, sufren cambios culturales, alimentarios, económicos y de estilo de vida"(12).
La Rehabilitación Cardíaca es un tratamiento multidisciplinario que persigue conseguir cambios radicales en los hábitos de vida no saludables hacia un estilo de vida sano. Sus componentes son:
- Intervención médica
- Intervención fisioterapéutica
- Intervención de terapeutas ocupacionales
- Intervención nutricional
- Intervención psicológica y/o psiquiátrica
- Intervención de enfermería
- Intervención social
Cada vez es menos definido el punto donde termina la prevención primaria y comienza la secundaria. Todos los portadores de riesgo cardiovascular deben recibir los beneficios que aporta la rehabilitación cardíaca, para lograr los cambios terapéuticos en sus hábitos de vida.
Las mujeres tienen una alta prevalencia de factores de riesgo cardiovasculares y a menudo se encuentran asociados. Muchos estudios demuestran que el hábito tabáquico, los trastornos de los lípidos, la hipertensión arterial y el sedentarismo son factores que conllevan a desenlaces isquémicos coronarios, cerebrales o vasculares periféricos. Por otro lado, la menopausia, los factores psicosociales y la presencia de marcadores inflamatorios como la proteína C reactiva, aún permanecen en estudio, ya que no está claramente definida su influencia sobre el proceso aterosclerótico en la mujer.
Según los lineamientos para la prevención de la cardiopatía isquémica en la mujer lanzados en febrero de 2004 por AHA / ACC, la rehabilitación cardíaca está indicada en toda mujer que ha presentado un síndrome coronario agudo reciente o ha sido sometida a una intervención coronaria, así como en pacientes con angina de pecho, siendo una indicación clase I, nivel B.
Los programas de rehabilitación cardíaca abarcan el control de los factores de riesgo con lo cual se logra reducirla probabilidad de presentar ataques cardíacos y cerebrovasculares. En los pacientes sin diagnóstico de cardiopatía, el objetivo de la prevención es evitar el desarrollo de la enfermedad, debiendo comenzarse en la infancia con hábitos de vida saludables. Todo el grupo familiar debe ser educado, revisando la historia familiar, los hábitos de vida sana, tratamiento y control de las patologías presentes, logrando así reducir los efectos del envejecimiento que aumenta aún más la probabilidad de aparición de las patologías debidas al desarrollo de la enfermedad aterosclerótica.
Las metas de la prevención son:
1. La reducción de la incidencia de eventos coronarios de primera aparición o subsiguientes, incluyendo el infarto del miocardio.
2. Disminuir la necesidad de procedimientos endovasculares (angioplastia y stent) y necesidad de colocar puentes aorto-coronarios
3. Aumentar los años de vida de los pacientes y
4. Mejorar la calidad de vida.
Conclusión
Se concluye, que la mujer es portadora de riesgo cardiovascular muy similar al del hombre en cualquier edad. La Diabetes Mellitus es una comorbilidad que empeora el pronóstico de la cardiopatía isquémica en una proporción mayor en la mujer que en el hombre. La mujer presenta características inherentes a su género que la hacen tener riesgo de mayores complicaciones cuando presenta un Síndrome coronario Agudo.
Por lo tanto, la PREVENCIÓN es la clave para evitar la rápida progresión de la aterosclerosis y para ello las recomendaciones son los cambios en el estilo de vida que involucra:
- Alimentación balanceada y logro del peso ideal
- Actividad física permanente, por lo menos 4 veces por semana
- No al hábito tabáquico
- Control del stress mediante técnicas de respiración, relajación, etc.
- Orientación laboral para un mejor desempeño en el trabajo
- Control de las enfermedades como son la hipertensión arterial, los trastornos de los lípidos, la diabetes mellitus.
Solo llevando una vida sana, mantendremos la salud, prolongaremos nuestras vidas con una mejor calidad de vida.
La Rehabilitación Cardíaca es un programa de intervención multidisciplinario que está dirigido a lograr un cambio en el estilo de vida de los pacientes portadores de factores de riesgo o de cualquier cardiopatía, así como de aquellos que han sido intervenidos en el área cardiovascular, con el objeto de educarlos para que eliminen hábitos de vida no sanos cambiándolos por hábitos saludables para toda la vida.
REFERENCIAS BIBLIOGRÁFICAS
1. Rehabilitación de pacientes con enfermedades cardiovasculares. Informe de un comité de Expertos de la OMS. Ginebra. Organización Mundial de la Salud, 1964 (OMS, serie de Informes Técnicos, Nº 270). [ Links ]
2. CDC/NCHS and the American Heart Association. 2000. [ Links ]
3. AHA/ACC Scientific Statement: Consensus panel Statement. Guide to Preventive Cardiology for Women. Mosca L. et al. Circulation. 1999; 99: 2480–2484 [ Links ]
4. Anuario de Epidemiología del Ministerio de Salud y Asistencia Social. Venezuela. 2003 [ Links ]
5. Expert Panel / Writing Group. Evidence-Based Guidelines for Cardiovascular Disease Prevention in Women. Mosca L, et al. Circulation. 2004; 109: 672-693. [ Links ]
6. Petitti DB. JAMA 2002; 288: 99–101 [ Links ]
7. Chobanian A, Bakris G, Black H, et al. The seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure: the JNC 7 report. JAMA 2003; 289: 2560–72. [ Links ]
8. Kip KE, Marroquin OC, Kelley DE et al. Clinical Importance of Obesity Versus the Metabolic Syndrome in Cardiovascular Risk in women. A report from the Womens Ischemia Syndrome Evaluation (WISE) study. Circulation 2004; 109: 706-713. [ Links ]
9. Kannel WB et al Arch Intern Med 1995; 155: 57–61. [ Links ]
10. Mosca L et al J Am Coll Cardiol 1999; 33: 1751-1755. [ Links ]
11. Writing Group WHI Trial. JAMA 2002; 288: 321–333. [ Links ]
12. Rehabilitación después de las enfermedades cardiovasculares, con especial atención a los países en desarrollo. Informe de un Comité de Expertos de la OMS. Ginebra. 1993. (OMS, serie de Informes Técnicos, Nº 831). [ Links ]













