Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos Venezolanos de Farmacología y Terapéutica
versión impresa ISSN 0798-0264
AVFT v.24 n.1 Caracas 2005
Efectos de las drogas dopaminérgicas sobre el sistema cardiovascular y liberación de insulina en sujetos sanos y diabeticos tipo 2
F Contreras1, M González2, IC Clemente3 y M Velasco1.
1 Clinical Pharmacology Unit, José María Vargas School of Medicine, Universidad Central de Venezuela, Caracas, Venezuela.
2 Médico Internista, resident Postgraduate Endocrinology HUC
3 Médico Residente. Medicina Interna. Hospital Victorino Santaella, Los Teques Edo. Miranda.
E-mail: contrerf@ucv.ve
RESUMEN
La diabetes tipo 2 presenta una elevada morbimortalidad por las complicaciones micro y macro vasculares que le caracterizan; suele estar asociada a hipertensión arterial. Numerosas investigaciones establecen que alteraciones del sistema dopaminérgico pueden estar involucrada en algunas formas de hipertensión, de igual manera estudios recientes aseguran que en algunos individuos, la menor cantidad de receptores de dopamina estimula el hábito de comer como compensación. En este trabajo se estudia las relaciones entre el sistema dopaminérgico y el sistema hormonal (insulina) en sujetos sanos y diabéticos tipo 2. Se empleará la metoclopramida una droga antagonista de la dopamina para bloquear los receptores y dopamina para ver su efecto sobre esos mismos receptores.
Palabras Clave: Diabetes mellitus tipo 2, Dopamina, Receptor dopaminérgico, Hipertensión, Agonistas dopaminérgicos.
Abstract
Diabetes mellitus is one of the most frequent diseases all over the world and is a public health problem due its acute and chronic complications. Actually, there are five different oral drugs regarding glycemia control in Type 2 Diabetes available in the United States, each one with a distinct mechanism of action. Dopamine, a neurotransmitter, precursor of noradrenaline, is responsible for cardiovascular and renal actions, such as increase in myocardial contractility and cardiac output, without changes in heart rate, producing passive and active vasodilatation, diuresis and natriuresis. Although dopamine and its derivatives have been shown to have antihypertensive effects, these are still being studied; therefore it is important to explain some physiological and pharmacological aspects of dopamine, its receptors and the clinical uses it could have in the treatment of arterial hypertension and more recently in obesity, based on evidences proving a clear association between obesity and the decrease in the expression of D2 receptors in the brain of obese persons.
Key Words: Type 2 diabetes mellitus, Dopamine, Dopamine receptor, Hypertension, Dopamine agonists.
INTRODUCCIÓN
La diabetes es una enfermedad, que se considera como una de las más frecuentes en todo el mundo y un problema de salud publica debido a sus complicaciones agudas y crónicas. La diabetes tipo 2 es uno de los retos claves que enfrentan los sistemas de salud a comienzos del siglo XXI. Se ha estimado que para el año 2025, 300 millones de personas en todo el mundo tendrán diabetes, en su mayoría (90%) diabéticos tipo 2.
La diabetes tipo 2 tiene una elevada morbi-mortalidad por el amplio rango de complicaciones: micro vascular incluyendo retinopatía, nefropatía y neuropatía; macro vasculares (enfermad cardiovascular, cerebro vascular y vascular periférica). Las complicaciones de la diabetes reducen la calidad de vida y se asocian a una carga socio-económica sustancial. Por eso el estudio prospectivo realizado en el Reino Unido (UKPDS) ha demostrado que el control glicémico adecuado, independiente del agente utilizado (sulfonilureas, biguanidas o insulina) disminuyó las complicaciones.
La hipertensión arterial suele estar asociada a diabetes. Numerosas investigaciones han determinado que alteraciones en el funcionamiento del sistema dopaminérgico pueden estar involucradas en el desarrollo de algunas formas de hipertensión idiopática(1,2,3,4). La comparación de sujetos normotensos con o sin historia familiar de hipertensión revela niveles elevados de dopamina antes de desarrollar hipertensión, sugiriendo que las anormalidades dopaminérgicas no son efectos secundarios(5,6,7,8,9).
La hipertensión arterial es una complicación frecuente en los pacientes que sufren de diabetes y se sabe que la hipertensión arterial en los diabéticos está asociada a disfunción endotelial (Contreras y col 2000(10)) en la cual puede observarse un incremento del tromboxano A2 producido por las plaquetas, un aumento de las concentraciones de endotelina-1 estimulado por la hiperglicemia, un aumento de las prostaciclinas y una disminución en la producción de ON endotelial atribuida a la glicosilación aumentada en la diabetes y además, por la producción de radicales libres que inactivan al ON. También hay alteración del acoplamiento de los vasodilatadores con los receptores endoteliales.
La dopamina es una amina biogénica sintetizada en varias zonas del sistema nerviosos central y periférico. Ha sido ampliamente establecido que la dopamina y su agonista ejercen un papel importante en la regulación de los sistemas nerviosos central, cardiovascular, renal y hormonal, a través de la estimulación de los receptores a y b adrenérgicos y a través de receptores dopaminérgicos específicos DA1 y DA2. Recientemente, Velasco y col 1998(8), han realizado una revisión sobre los aspectos farmacológicos y terapéuticos de la dopamina, y Murphy 2000(9) ha revisado el papel de esta amina biogénica en la patogénesis y en el tratamiento de la hipertensión arterial, estableciendo que tanto en el sistema cardiovascular como en el renal, la dopamina en dosis de 0,5-3 mg/kg/min, es capaz de activar dos tipos de receptores dopaminérgicos distintos, los DA1 y los DA2.
Los receptores DA1 de las células del músculo liso vascular producen vasodilatación, mientras que en los túbulos renales modulan la excreción de sodio, induciendo natriurésis, diuresis, mejorando el flujo sanguíneo renal y la filtración glomerular(11,12,13) Los receptores DA2 se ubican en las terminaciones presinápticas y su estimulación reduce la liberación de la noradrenalina por las terminaciones simpáticas, lo cual produce vasodilatación, disminución de la frecuencia cardiaca y de la presión arterial. A dosis mayores, estimula los receptores b1 adrenérgicos, produciendo un efecto inotrópico y cronotrópico positivos, aumentando la presión arterial. A dosis muy altas estimula los receptores vasculares a1 adrenérgicos produciendo vasoconstricción(14,15,16).
La relación entre el sistema dopaminérgico y el sistema hormonal en ratones obesos y diabéticos está claramente establecida. Liang y col 1988(17), han demostrado que los agonistas dopaminérgicos mejoran la hiperglicemia y la hiperlipidemia en ratones obesos y diabéticos. Estos mismos investigadores estudiaron el efecto del tratamiento con los agonistas D2/D1, bromocriptina (BC) y SKF3893 (SKF), sobre la disfunción de los islotes pancreáticos en ratones db/db. Ellos demostraron que el tratamiento con BC/SKF reduce marcadamente la hiperglicemia y la hiperlipidemia y mejora significativamente la disfunción pancreática estimulando la secreción de insulina en los islotes pancreáticos del ratón diabético, lo cual fue demostrado mediante la estimulación de la liberación de insulina con secretagogos. También observaron un incremento 40 veces mayor del contenido de insulina del páncreas en los ratones tratados con BC/SKF en comparación con los controles no tratados. La bromocriptina y el SKF3893 no tuvieron ningún efecto estimulante directo sobre la secreción de insulina en los islotes pancreáticos, sin embargo, si produjeron un aumento de los corticosteroides plasmáticos, además de una marcada disminución en los niveles de glucosa y de lípidos sanguíneos, sugiriendo que la estimulación de los receptores DA2/DA1 con BC/SKF podría afectar el sistema neuroendocrino, el cual a su vez, estimularía el metabolismo periférico y mejoraría en forma indirecta la secreción de insulina por los islotes pancreáticos, hecho confirmado por Martín y col, 1993(18).
Scislowski y col 1999(19), estudiaron en ratones obesos (ob/ob), el efecto de la administración de bromocriptina y del SKF 3893. Ellos demostraron que la BC y el SKF 3893 administrados durante dos semanas, redujeron en un 55% la ingestión de alimentos y el peso corporal del animal comparado con los ratones controles. Más aún, el consumo de oxígeno se incrementó en 2.4 veces y el cociente respiratorio (RQ) disminuyó de 1,23 a 0,96 sugiriendo una reducción de la lipogénesis de novo, parámetros que no fueron afectados en los ratones controles. El tratamiento también redujo los niveles de glucosa y ácidos grasos libres. Asimismo, se redujo la lipólisis, la actividad de la enzima lipogénica y la actividad enzimática hepática gluconeogénica. El tratamiento también incrementó las concentraciones de glucógeno hepático y de la xilosa 5 fosfato, la cual es un estimulador de la glicólisis. Finalmente, los autores observaron que tanto la BC como el SKF, redujeron los niveles de tiroxina y de corticosterona, dos hormonas bien conocidas por su capacidad de incrementar la lipólisis, la liponeogénesis y la hiperglicemia. El tratamiento con estas drogas también incrementó las concentraciones de sulfato de dihidroepiandrosterona (DHEA). Estos resultados demuestran que la estimulación de los receptores DA2/DA1 con bromocriptina y SKF 3893, no solamente normaliza la hiperfágia del ratón obeso sino también, normaliza varias actividades metabólicas y endocrinas de forma independiente a la disminución en el consumo de alimentos(19).
Un estudio realizado recientemente, en el laboratorio de Brookhaven del departamento de energía con sede en Nueva York, asegura que en algunos individuos, la menor cantidad de receptores de dopamina, estimula el hábito de comer como compensación. Esto resulta del hecho que la dopamina es la sustancia que regula los mecanismos del placer en el ámbito cerebral, al haber menor cantidad de dopamina–receptores, el cerebro buscaría una manera de contrarrestar esa carencia, que en algunos individuos parece estar suplida por las comidas. En estos estudios se chequearon la presencia de receptores de la dopamina en el grupo de personas bajo un mismo estímulo, el grupo de personas obesas presentó un número considerable menor de receptores en comparación con personas con IMC normal, que actuaron como grupo control. Esa presencia fue puesta en evidencia por una sustancia que actuó como marcador químico que, al unirse a receptores de dopamina los delataría fácilmente. La relación fue directa: a mayor IMC, menos detección de la sustancia marcadora, lo cual indicaba una menor presencia de dopamino-receptores.
La metoclopramida farmacológicamente corresponde a un antagonista de la dopamina(20,21). Se ha observado que este fármaco cuando se administra en pacientes post-parto, aumenta la secreción de prolactina por un efecto central antagonistas de los receptores de dopamina en el hipotálamo(22,23).
En esta investigación nos proponemos, estudiar las relaciones entre el sistema dopaminérgico, y el sistema hormonal en sujetos normales y diabéticos tipo 2 a través de los siguientes objetivos: 1) Acciones de las drogas dopaminérgicas sobre la liberación de insulina en sujetos sanos y diabéticos y 2) Establecer si existe relación entre los receptores dopaminérgicos y la secreción de insulina en sujetos sanos y diabéticos tipo 2.
PACIENTES, MATERIALES Y MÉTODOS
Un total de 29 sujetos en edades comprendidas entre 29 y 57 años, sanos y diabéticos tipo 2, del sexo masculino y del sexo femenino, con más de cinco años de evolución desde el diagnóstico de su cuadro clínico, fueron seleccionados a través de una encuesta sobre factores de riesgo cardiovascular de la consulta de diabetes del Departamento de Medicina Interna del Hospital Victorino Santaella y del Hospital Francisco Antonio Risquez, previo consentimiento escrito del paciente, en el lapso comprendido entre junio de 2003 y marzo 2004. La condición de diabetes fue definida a través de los criterios de la American Diabetes Association para la clasificación de la diabetes mellitus(24) y la condición de hipertensión fue definida igualmente siguiendo las recomendaciones del VI reporte de Nacional comité Hipertensión(24); a los efectos se incluyeron como hipertensos clase 1, a los sujetos con una presión arterial diastólica de 90-104 mmHg. Para la selección de los pacientes se establecieron los siguientes criterios: Criterios de inclusión: 1) Consentimiento del paciente para participar en el estudio; 2) Diabetes tipo 2 y/o intolerancia a la glucosa. Criterios de exclusión: 1) Hábito alcohólico severo (cage 3); 2) Contextura pequeña (peso £ a 40 Kg y/o I.M.C £19); 3) Enfermedades asociadas: tirotoxicosis, síndrome de Cushing, artritis reumatoide, anemia hemolítica, hepatopatía, hiperparatiroidismo, enfermedad de Paget, insuficiencia renal terminal, síndrome de malabsorción intestinal, diabetes tipo 1, cardiopatía isquémica aguda, hipertensión arterial con daño a órgano blanco reciente (últimos 6 meses); 4) Uso de drogas: levo tiroxina de reemplazo, glucocorticoides, insulina, sildenafil, labetalol, bromocriptina, bloqueadores y estimulantes de receptores adrenérgicos y 5) DM tipo 1.
Como valores de referencia respecto a los valores de glicemia y de hemoglobina glicosilada se determinaron estas variables en 10 sujetos (grupo control) de sexo masculino y sexo femenino con un promedio de edad semejante al grupo experimental, cuyo principal requisito era que fueran individuos sanos. La glicemia se determinó por procesos enzimáticos y colorimetricos. Se procedió en la primera parte del estudio a incorporar en una encuesta de elaboración propia los datos que incluyen: Filiación, antecedentes familiares, actividad física, factores de riesgo Cardiovascular: Hipertensión Arterial (criterios del VI Comité Americano para la detección evaluación y tratamiento de la hipertensión arterial)(25), dislipemias (criterios de la Asociación Venezolana de Aterosclerosis), hábito tabáquico, consumo de alcohol, tratamiento dietético y /o farmacológico y parámetros analíticos que incluye hematimetría, examen de orina, VDRL, HIV, perfil lipídico, glucemia basal y hemoglobina glicosilada. La hemoglobina glicosilada se determinó mediante el método de resinas de intercambio iónico complementado por colorimetría.
En la segunda parte del estudio, se realizó la determinación de los parámetros antropométricos: peso, talla, índice de masa corporal, índice cintura-cadera y variables hemodinámicas (PA, Pulso, EKG). Una vez seleccionados los pacientes, se agruparon en dos grupos a saber: 14 sujetos sanos y 15 sujetos diabéticos tipo 2 compensados desde el punto de vista metabólico. En los dos grupos se empleó un diseño experimental tipo placebo, comparativo, agudo cruzado con una duración de 90 minutos. Todos los sujetos de cada grupo, serán examinados de acuerdo al siguiente esquema:
a. Métodos cardiovasculares
i. Presión arterial medida con esfigmomanómetro de mercurio y con Dynamap.
ii. Frecuencia cardiaca con electrocardiograma.
b. Diseño experimental
i. Las infusiones intravenosas de dopamina (DA) se realizaron a la dosis de 0.5-3 mg/Kg con la técnica previamente reportada (Martín y col 1993)(22).
ii. Las infusiones intravenosas de metoclopramida, un antagonista dopaminérgico DA2, se realizaron a la dosis de 7.5 mg/Kg/min con la técnica previamente reportada (Blanco y col 1996)(21).
iii. Se realizó apropiados controles o placebos por vía intravenosa utilizando solución fisiológica en períodos de igual duración (30 minutos) a dopamina o metoclopramida (Martín y col 1993)(22).
Se administró solución fisiológica durante 30 minutos, seguido de un periodo de 30 min, durante el cual se administró, metoclopramida a dosis de 7.5 mg/kg/min y finalmente se administró durante 30 min, dopamina más metoclopramida en dosis de 0.5-3 mg/kg/min. Y 7.5 mg/kg/min, respectivamente: Al finalizar cada periodo se median la presión arterial sistólica, diastólica, media y frecuencia cardiaca así como los parámetros bioquímicos glicemia e insulina.
Hipótesis
Afirmativa: Existe relación entre la actividad de receptores agonistas dopaminérgicos y la secreción de insulina en pacientes sanos y diabéticos tipo2.
Nula: No existe relación entre la activación de receptores agonistas dopaminérgicos y la secreción de insulina en pacientes sanos y diabéticos tipo 2.
Variables
Dependiente: 1) Glicemia en ayuno mayor o igual a 126 mg/dl; 2) Síntomas de diabetes (poliuria, polidipsia, polifagia); 3) Glicemia en cualquier momento del día mayor o igual a 200 mg/dl; 4) Hemoglobina glicosilada mayor a 7% (HbA1c); 5) Prueba de tolerancia glucosada: con resultados a las 2 horas mayor o igual a 200 mg/dl; 6) Cifras tensionales menor o igual 130/80 mm de Hg.
Independientes: Edad y sexo.
PROCESAMIENTO Y ANÁLISIS DE DATOS
El análisis estadístico consistió en calcular estadísticos descriptivos (media, desviación estándar, frecuencias y porcentajes) de las variables hemodinámicas y bioquímicas. Para comprobar si las variables seguían o no una distribución Normal se aplicó la prueba no paramétrica Kolmogorov-Smirnoff para medir normalidad. En el caso de las variables que tuvieron distribución Normal se aplicó la prueba "t" de Student para muestras pareadas, en el caso de las variables que no siguieron una distribución Normal se aplicó la prueba no paramétrica de Wilcoxon. Para evaluar el efecto del placebo, MTC y MTC+ DA sobre las variables hemodinámicas y bioquímicas y su correspondiente análisis al inicio, 30, 60 y 90 minutos se aplicó la prueba lineal general para medidas repetidas (ANOVA para medidas repetidas); los contrastes a posteriori entre los grupos se basaron en la prueba de Bonferroni; los contrastes entre los diferentes puntos de seguimiento se basaron en un contraste lineal. Las correlaciones entre los diferentes puntos se basaron en coeficientes de correlación no paramétricos de tipo seriadas. Se consideró un valor estadístico significativo sí p < 0,05 y altamente significativo sí p < 0,01.
RESULTADOS
El comportamiento de la edad fue el esperado, considerando que la aparición de la diabetes tipo 2 es alrededor de los 40 años, el mayor número de pacientes de la muestra se distribuyó en el grupo atareo mayor de 45 años. El sexo masculino demostró mayor prevalencia. El IMC no evidencia ninguna diferencia entre ambos grupos, cuando se valoró la hemoglobina glicosilada se observó que esta aumenta en los pacientes diabéticos como describe la literatura.
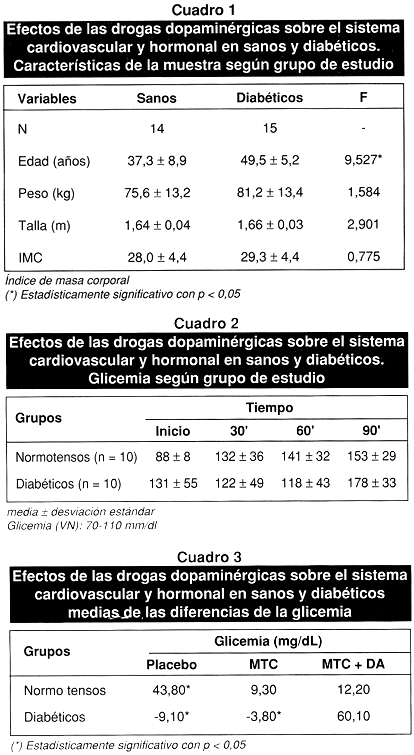
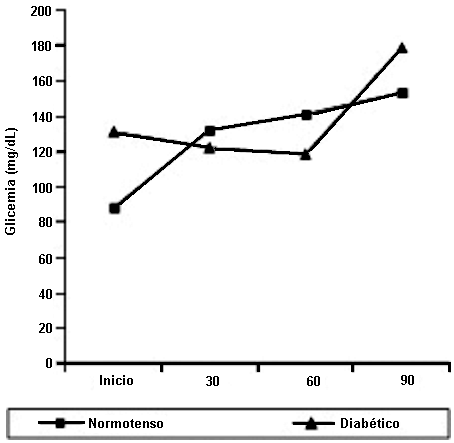
Al inicio de los experimentos la glicemia estuvo normal en los sanos, en los sujetos diabéticos la glicemia estuvo por encima de los valores normales (valores normales: 90–110 mg%). Durante los experimentos la glicemia estuvo elevada (las infusiones de placebo y metoclopramida se hicieron con solución fisiológica, y la dopamina se diluyó en solución glucosada al 5%), esto debido a que la solución salina fisiológica oxida la dopamina.

La hemoglobina glicosilada realizada a todos los pacientes no evidencia diferencias estadísticamente significativas, aunque el mismo se observa aumentado en los pacientes diabéticos.
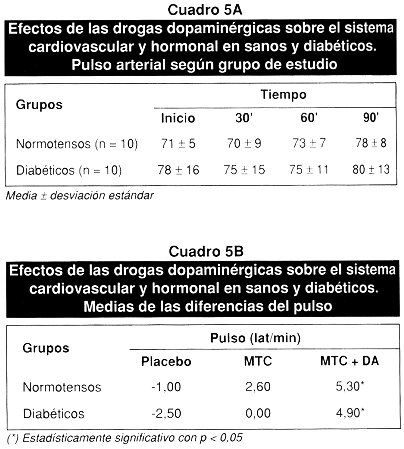
En los cuadros 5A y 5B, se observa el comportamiento de la variable pulso. La variación entre sujetos sin incluir el grupo resultó ser estadísticamente significativa (F = 11,288; p = 0,000). La variación entre sujetos dentro de cada grupo no resultó ser estadísticamente significativa en cada caso (F = 0,678; p = 0,667). Las pruebas de contrastes entre los tiempos (0, 30, 60 y 90 minutos) no resultó estadísticamente ni entre el 0 vs 30, ni 60 vs 30, pero sí entre los 60 y 90 (F = 21,346; p = 0,000). Al analizar los contrastes entre los grupos no se encontró diferencias estadísticas significativas (F = 0,422; 0,660).

El análisis de la variable Presión Arterial Sistólica (PAS) no evidencia diferencias estadísticas significativas dentro de los grupos (F = 3,601; P = 0,017). Las diferencias entre sujetos y entre los grupos resultaron ser estadísticamente significativa (F = 14,072; p = 0,000). La metoclopramida provocó una disminución de la PAS de 9.27 mmHg, el cual fue estadísticamente significativo. Cuando se adicionó dopamina (1 mcg/Kg.min), la PAS se incrementó especialmente en los sujetos normotensos pero no ocurrió en los sujetos diabéticos.

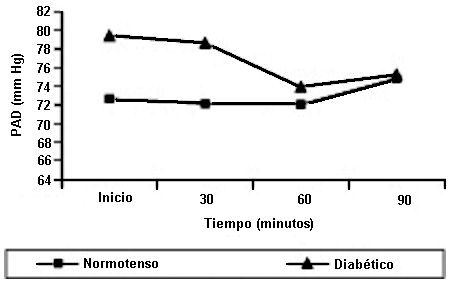
La metoclopramida no provocó una reducción de la PAD al adicionar dopamina no se evidenciaron cambios significativos en la PAD en ninguno de los grupos.
DISCUSIÓN
En el gráfico 1, 2 y 3 se observa que la metoclopramida reduce la presión arterial sistólica, diastólica y media. Este efecto hipotensor de la metoclopramida ha sido reportado por nosotros previamente(2). No podemos explicarlo por el efecto bloqueante dopaminérgico DA2 atribuido a la metoclopramida. En el reporte previamente publicado por nosotros se atribuyó a un efecto vasodilatador directo o a un efecto bloqueante alfa. Pienso que estudios posteriores en el ámbito experimental podrían contestar esta interrogante.
Drogas dopaminérgicas sobre el sistema cardiovascular, hormonal y endotelial en normotensos, hipertensos y diabéticos. Presión arterial diastólica según grupo de estudio
Análisis de varianza para medidas repetidas de la glicemia según grupo de estudio
Drogas dopaminérgicas sobre el sistema cardiovascular y hormonal en sanos y diabeticos.
Presión arterial media según grupo de estudio
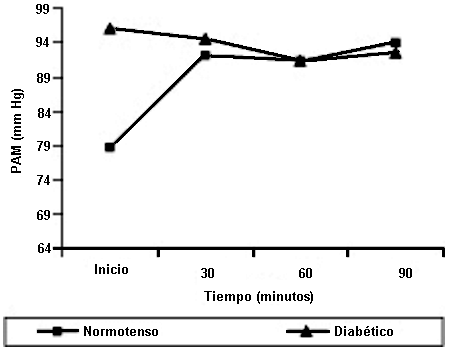
En el gráfico 2 y 3 se observa que al adicionar dopamina en los sujetos pretratados con metoclopramida, hubo un incremento de la presión arterial especialmente en los hipertensos pero no ocurrió en los diabéticos. El hecho de que no ocurra en los diabéticos nos hace pensar que podría deberse a la presencia de neuropatía diabética y a disfunción endotelial, ambos fenómenos reportados en los pacientes diabéticos. Es obvio que el efecto hipertensor de la dopamina es debido aparte de su influencia sobre la FC, a un probable efecto vasoconstrictor por efecto agonista alfa1. Debemos recordar que la dopamina activa el receptor dopaminérgico, los receptores adrenérgicos beta y los receptores adrenérgicos alfa. Esto hablaría a favor que la dopamina en nuestros experimentos estaría activando el receptor adrenérgico alfa1 (en el ámbito cardiaco) y el receptor adrenérgico alfa1 (en el ámbito vascular), y no estaría estimulando el receptor dopaminérgico, o estaría enmascarado.
En estudios previos nosotros demostramos la presencia del receptor dopaminérgico en el ámbito vascular y en el ámbito pancreático(3) porque pretratamos los sujetos con labetalol (bloqueante alfa y beta simultaneo). Si uno bloquea el receptor adrenérgico beta y el receptor alfa, se pueden observar los efectos farmacológicos de la activación del receptor dopaminérgico. En nuestros experimentos nosotros no administramos labetalol en los normotensos y en los diabéticos por razones obvias y en los hipertensos porque sus valores tensionales eran leves (PD entre 90 y 100 mmHg).
La PAS, PAD y PAM se incrementó significativamente en los normotensos lo cual no fue registrado en los sujetos diabéticos. Esto hablaría a favor que en los diabéticos podría existir neuropatía diabética y disfunción endotelial lo cual hace que los pacientes afectos de diabetes mellitus sean hiporeactores por deterioro de inervación autonómica y por falla en la liberación de hormonas presoras.
En resumen, nuestros resultados permiten concluir que:
1. Existe una interacción farmacológica entre metoclopramida (bloqueante dopaminérgico DA2) y dopamina (agonista dopaminérgico, adrenérgico beta y alfa). Este hallazgo fue previamente demostrado por Gómez y col(5).
2. Los efectos presores de la dopamina son por activación beta1 adrenérgica y vasoconstrictor alfa1.
3. Los efectos cardiovasculares de la dopamina se encuentran atenuados en los sujetos diabéticos por probable deterioro autonómico y disfunción endotelial. Este fenómeno ocurrido en diabéticos debe explorarse más en otro proyecto de investigación especialmente haciendo pruebas de medición autonómica.
AGRADECIMIENTO
El presente trabajo de investigación se realizó con la subvención Fonacit S1 2001000300. Se agradece la asistencia técnica de la Lic. María Carruci.
REFERENCIAS BIBLIOGRÁFICAS
1. Velasco M, Tjandramaga TB, McNay JL. Differential dose-related effects of dopamine on systemic and renal hemodynamics in hypertensive patients. Clin Res. 1974; 22: 308A. [ Links ]
2. Luchsinger A, Velasco M, Urbina A, Morillo J, Romero E, Alvarez R, Hernandez-Pieretti O. Comparative effect of dopaminergic agonists on cardiovascular, renal and renin angiotensin system in hypertensive patients. J Clin Pharmac. 1992; 32: 55-60. [ Links ]
3. Antonipillai I, Broes Mi, Lang D. Evidence that specific dopamine-1 receptor activation is involved in dopamine-induced renin release. Hypertension 1989; 13: 463-468. [ Links ]
4. Barret J, Wright F, Taylor R, Proakis G. Involvement of dopamine receptor subtypes in dopaminergic modulation of aldosterone secretion in rats. Life Sci. 1987; 40: 1499-1506. [ Links ]
5. Fray C, Lush J, Valentine N. Cellular mechanisms of renin secretion. Fed Proc 1983; 42: 3150-3154. [ Links ]
6. Luchsinger A, Grilli MP, Morales E, Velasco M, Forte P. Metoclopramide blocks bromocriptine induced antihypertensive effect in hypertensive patients. Int J Clinical Pharmacology 1995; 33: 509-512. [ Links ]
7. Luchsinger A, Grilli MP, Velasco M. Metoclopramide and Domperidone block the antihypertensive effects of bromocriptine in hypertensive patients. Amer J0 Ther 1998; 5: 81-88. [ Links ]
8. Velasco M, Luchsinger A. Dopamine: Pharmacological and therapeutics aspects. Arch Ven de Farmacol y Terap 1996; 15: 5-10. [ Links ]
9. Murphy MB. Dopamine: a rol in the pathogenesis and treatment of hypertension. J Human Hypertension 2000; 14: S47-S50. [ Links ]
10. Contreras F, Rivera M, J Vasquez, De la Parte MA, M Velasco. Endothelial dysfunction in arterial hypertension J Human Hypertension 2000; 14: S20-S25. [ Links ]
11. Zhu X- Z, Luo L-G. Effect of nitroprusside (nitric oxide) on endogenous dopamine release from rat striatal slices. J Neurochem 1992; 59: 932-935. [ Links ]
12. Buuse M, Webber KM Endothelin and dopamine release. Prog Neurobiol 2000; 60: 385-405. [ Links ]
13. Buikema H, van Glist W H, van Veldhuisen DJ, Bart JGL de Smet, Scholtens E, Lie KI, Wesseling H. Endothelium dependent relaxation in two different models of chronic heart failure and the effect of ibopamine. Cardiovascular Research 1993; 27: 2118-2124. [ Links ]
14. Yuasa S, Li X, Hitomi H, Hashimoto M, Fujioda H, Kiyotomo H, Uchida K, Shoji T, Takahashi N, Miki S, Miyatake A, Mizushige K, Matsuo H. Sodium sensitivity and sympathetic nervous system in hypertension induced by long term-nitric oxide blockade in rats Clin Exp Pharmacol Physiol 2000; 27: 18-24. [ Links ]
15. Davies MG, Huynh TT, Hagen PO. Characterization of dopamine-mediated relaxation in experimental vein bypass grafts. J Surg Res 2000; 92: 103-107. [ Links ]
16. Januszewicz A, Lipinki M, Symoides B Elevated endothelin-1 plasma concentration in patients with essential hypertension. J Cardiovasc Risk. 1994; 1: 81-85. [ Links ]
17. Liang Y, Jetton TL, Lubink M, Meir AH, Cincotta AH. Bromocriptine/SKF3893 ameliorates islet dysfunction in the diabetic (db/db) mouse. Cell Mol Life Sci 1998; 54: 703-711. [ Links ]
18. Martin G, Forte P, Luchsinger A, Mendoza F, Urbina Quintana A, Hernández Pieretti O, Romero E, Velasco M. Effect of intravenous dopamine on blood pressure and plasma insulin in hypertensive patients. Eur J Clin Pharmac 1993; 45: 503-505. [ Links ]
19. Scislowski PW, Tozzo E, Zhang Y, Phaneuf S, Prevelige R, Cincotta AH. Biochemical mechanisms for the attenuation of diabetic and obese conditions in ob/ob mice treated with dopaminergic agonist Int J Obes Relat Metab Disord 1999; 23: 425-431. [ Links ]
20. Velasco M, Urbina Quintana A, Andrews-Figueroa P, Nieves D, Hernandez hernandez-Pieretti O. Effect of the adrenergic blockers propranolol on the cardiovascular response to cold in hypertensive patients. Clin Pharmac Ther. 1982; 32: 7-11. [ Links ]
21. Blanco M, Jelambi Y, Perez G, Gomez J, Franco T, Hurtado N, Velasco M. The effect of intravenous metoclopramide on blood pressure in normotensive and hypertensive subjects. Int J Clin Pharmac Ther 1996; 34: 390-392. [ Links ]
22. Martin G, Forte P, Luchsinger A, Mendoza F, Urbina Quintana A, Hernández Peretti O, Romero E, Velasco M. Dopamine-induced antihypertensive effects and plasma insulin rise are blocked by metoclopramide in labetalol-treated patients. J Clin Pharmacol 1994; 34: 91-94, [ Links ]
23. Velasco M, Arreaza R, Luchsinger A, Gomez J, Morales E. Cardiovascular and hormonal effects of domperidone, a peripheral dopaminergic blocker, in bromocriptine treated hypertensive patients. Amer J Therap 1995; 2: 451-454. [ Links ]
24. The sixth Report of the Joint National Committee on prevention, Detection, Evaluation and treatment of high blood Pressure. Arch Int Med 1997; 157: 151-183. [ Links ]
25. The expert committee on the diagnosis and classification of Diabetes Mellitus "Report of expert committee on the diagnosis and classification of Diabetes Mellitus" Diabetes Care 1997; 21(1): 5-19. [ Links ]