Revista de la Sociedad Venezolana de Microbiología
versión impresa ISSN 1315-2556
Rev. Soc. Ven. Microbiol. v.23 n.2 Caracas jul. 2003
Utilidad del método LA-Sporothrix Antibody System en el diagnóstico de la esporotricosis cutánea.
LA-Sporothrix Antibody Systems utility in cutaneous sprotrichosis diagnosis.
Reyes H1, Mata S2, Magaldi S2, Hartung C2, Colella M2, Pérez C2, Calatroni MI4,
Silva S3, Roselló A2, Olaizola C2, Rojas E2.
1. Laboratorio de Micología del Hospital Dr. Domingo Luciani, IVSS, El Llanito, Caracas.
2. Micología Médica, Instituto de Medicina Tropical, Universidad Central de Venezuela, Caracas.
3. Unidad de Inmunoparasitología, Instituto de Medicina Tropical, #9; Universidad Central de Venezuela, Caracas.
4. Cátedra de Clínica Médica y Terapéutica B, Escuela de Medicina "Luis Razetti", Universidad Central de Venezuela, Caracas.
RESUMEN
La esporotricosis es la enfermedad causada por el hongo Sporothrix schenckii. El diagnóstico se obtiene por la demostración de los cuerpos asteroides en las lesiones, o por la identificación de S. schenckii en el cultivo. Existe una prueba, LA-SPOROTRIX ANTIBODY SYSTEM® de IMMY, de aglutinación cualitativa de partículas de látex, para determinar la presencia de anticuerpos de tipo IgM a partir del suero en pacientes con esporotricosis. El objetivo de este estudio fue evaluar la utilidad de esta prueba en el diagnóstico certero de esporotricosis cutánea. Se analizaron 87 sueros, 10 con esporotricosis, 17 con leishmaniasis, 20 con paracoccidioidomicosis, 20 con histoplasmosis y 20 sueros de individuos sanos. La sensibilidad de la prueba fue del 100%, con una especificidad del 54%. Esto sugiere que es una técnica útil para excluir el diagnóstico de esta enfermedad; sin embargo, no es la más apropiada para un diagnóstico confirmatorio.
ABSTRACT
Sporotrichosis is a fungal infection caused by Sporothrix schenckii, to establish the diagnosis cultures are needed. LA-SPOROTRIX ANTIBODY SYSTEM® facilitate an early, fast and easy diagnosis, determining IgM antibody. The aim of the study was to assess the diagnostic utility of this test for cutaneous sporotrichosis. A total of 87 sera were analyzed; 10 sporotrichosis, 17 leishmania, 20 paracoccidioidomycosis, 20 histoplasmosis, and 20 control sera of apparent healthy people. A sensibility of 100% and a specificity of 54% of this test were established. These results suggest that it may be supportive to exclude the diagnosis of sporotrichosis, but may not be specific enough to confirm it.
INTRODUCCIÓN
La esporotricosis es la enfermedad causada por el parasitismo de Sporothrix schenckii; este hongo vive en el ambiente, sobre vegetales vivos o muertos, en zonas templadas, tropicales o subtropicales, con clima fresco y húmedo (temperatura promedio 20-22ºC) (1). Penetra a través de la piel mediante traumatismos, heridas por espinas, astillas de madera o mordedura de animales. Las lesiones se localizan preferentemente en las extremidades o en otras áreas (cara, tronco, etc.) expuestas a traumatismos de origen vegetal. La enfermedad es frecuente en niños y en personas en contacto con fomites (jardineros, floricultores, agricultores, etc.) (2).
La lesión inicial es una pápula o papulo-pústula, que aumenta progresivamente de tamaño, cubierta por escamo-costras, con abscesos miliares, a lo que se le denomina síndrome pioverrugoide. Cerca de la mitad de los casos desarrollan la forma linfangítica, con aparición de nódulos abscedados dolorosos, palpables y visibles a lo largo de los ganglios linfáticos que, cuando se encuentra en las extremidades, alcanzan hasta la unión del tercio medio con el tercio superior del brazo o del muslo, sin llegar a la axila o a la ingle (3).
Las lesiones cutáneas diseminadas son poco frecuentes, y aún son más raras las lesiones osteoarticulares o viscerales, primarias o secundarias.
El diagnóstico se obtiene mediante la demostración de los cuerpos asteroides en el pus de las lesiones, o por la identificación de S. schenckii en el cultivo.
La muestra para el examen micológico debe tomarse del pus de los pequeños abscesos de la placa pioverrugoide (retirando las costras) o por punción de los abscesos linfáticos cerrados.
El examen microscópico directo del pus con agua destilada o solución fisiológica permite observar la presencia de los cuerpos asteroides, los cuales son estructuras ovaladas refringentes, rodeadas de una membrana radiada, que pueden ser visualizadas con objetivos de pequeño y mediano aumento (10, 20, ó 40 x). Este hallazgo es patognomónico de la enfermedad.
El cultivo se realiza a partir de las escamo-costras, del pus o por raspado de las lesiones, mediante el uso de medios como Sabouraud, y Lactrimel, en el cual se evidencia, al cabo de 5- 10 días, el crecimiento de colonias de color negro, aterciopeladas y que, al ser observadas al microscopio, se evidencian hifas rodeadas de conidias ojivales en forma de margarita.
Existe en el mercado una técnica que se denomina LA-SPOROTHRIX ANTIBODY SYSTEM® de IMMY, la cual es una prueba cualitativa de aglutinación de partículas de látex, útil para determinar la presencia de anticuerpos de tipo IgM a partir del suero en pacientes con esporotricosis. Por lo tanto, es útil en el diagnóstico temprano de la infección (4). La prueba detecta anticuerpos aglutinantes, que son lo suficientemente grandes para unirse a las partículas de látex cubiertas de antígenos de esporotricosis. Esta prueba es de rápida ejecución, facilita el diagnóstico de la esporotricosis en los casos en que es muy difícil observar los cuerpos asteroides en el examen de la lesión al fresco, o cuando se presenta una forma diseminada de la enfermedad (5).
Esta prueba es de aplicación reciente, y es poco lo que se conoce acerca de su sensibilidad y especificidad. En tal sentido, el objetivo de este estudio fue evaluar la utilidad de esta prueba en el diagnóstico certero de esporotricosis cutánea, investigando posibles reacciones cruzadas con otras enfermedades, con las cuales se plantea un diagnóstico diferencial, como son paracoccidioidomicosis, histoplasmosis y leishmaniasis cutánea, entre otras.
MATERIALES Y MÉTODOS
Se analizaron 87 sueros de pacientes provenientes de la consulta de la Sección de Micología Médica y de la Sección de Inmunoparasitología del Instituto de Medicina Tropical de la Universidad Central de Venezuela, de los cuales, 10 pacientes presentaron el diagnóstico de esporotricosis cutánea (comprobado a través del examen directo y/o cultivo), 17 sueros provenientes de pacientes con leishmaniasis (comprobada con biopsia, y por inmunofluorescencia), 20 sueros de pacientes con paracoccidioidomicosis, y 20 con histoplasmosis. Se utilizaron también, como control, 20 sueros de individuos aparentemente sanos. Ninguno de nuestros pacientes tenía antecedentes de artritis reumatoide.
A todos los sueros se les realizó la técnica de LA-SPOROTHRIX ANTIBODY SYSTEM®. El investigador que realizó la prueba desconocía la procedencia del suero.
Preparación de la muestra sérica.
1. No se debe usar anticoagulante.
2. Debe ser centrifugada adecuadamente, con la finalidad de evitar la presencia de glóbulos blancos, plaquetas, u otro contaminante que pudiera dar un falso positivo. Esto incluye las muestras lipémicas.
3. Los sueros que se van a procesar en las próximas 72 horas después de la extracción se pueden guardar en nevera, a 2-8°C. Si se guardara por largos períodos de tiempo hay que congelarlas a -20°C.
4. Todos los sueros deben ser inactivados a 56 C por 30 min. y diluidos 1:4 con un buffer (GBDA diluido 1:10) antes de realizar la técnica.
Técnica de LA-SPOROTHRIX ANTIBODY SYSTEM®.
1. Usando el capilar y el bulbo suministrado por el kit o una pipeta automática, tomar una gota (25 µl) de suero diluido 1:4 (previamente inactivado), y colocarla en uno de los círculos de la lámina de vidrio provista en la caja. Usar un capilar o punta de pipeta nueva para cada muestra.
2. Luego dispensar una gota (25 µl) de látex Sporo control positivo y negativo (previamente inactivado) sobre otro sitio de la lámina de vidrio.
3. Colocar una gota del reactivo de látex Sporo sobre cada círculo de la muestra y control.
4. Usando los palillos de madera, mezclar de 1-2 segundos cada segmento o círculo, sin dejar salir la mezcla de cada área.
5. Rotar la lámina sobre un rotador mecánico a 100 rpm o manualmente durante 10 min. a temperatura ambiente.
6. Leer la reacción inmediatamente.
Interpretación de los resultados.
Suspensión homogénea, sin acúmulos: Negativo
Suspensión con escasos acúmulos finos: Positivo +
Suspensión que tiene de escasos a moderados acúmulos: Positivo ++
Suspensión con acúmulos moderados a grandes: Positivo +++
Suspensión con gran cantidad de acúmulos: Positivo ++++
Análisis estadístico.
El análisis de sensibilidad y especificidad se calculó en base a las siguientes ecuaciones (6):
Número de pacientes con esporotricosis con examen positivo.
Sensibilidad = _________________________________________________________________
Número de pacientes con esporotricosis.
Número de pacientes sin esporotricosis con examen negativo.
Especificidad = _________________________________________________________________
Número de pacientes sin esporotricosis.
RESULTADOS
De los 87 sueros evaluados, 67 (77,1%) provinieron de pacientes del sexo masculino y 20 (22,9%) del sexo femenino.
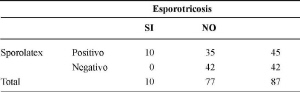
De los 10 pacientes con esporotricosis cutánea, el 100% resultó positivo a la prueba de LA-SPORORHRIX ANTIBODY SYSTEM®. De los 17 sueros que provenían de pacientes con leishmaniasis, 11 (68,7%) resultaron positivos para esta prueba. De 20 sueros con Paracoccidiodes brasiliensis, 7 (35%) resultaron positivos. De 20 sueros positivos para Histoplasma capsulatum, 10 (50%) resultaron positivos. De los 20 controles de pacientes aparentemente sanos, 7 (35%) resultaron positivos.
La sensibilidad de la prueba fue del 100%, con una especificidad del 54% (tabla 1).
Tabla 1. Comparación de sueros de pacientes con esporotricosis y sin esporotricosis con sporolátex.
DISCUSION
El método de LA- SPOROTHRIX ANTIBODY SYSTEM IMMY® es una herramienta relativamente nueva para realizar un diagnóstico inmunológico rápido de la esporotricosis.
En nuestro estudio encontramos que la sensibilidad de esta prueba fue del 100%, y la especificidad fue del 54%. Esto sugiere que es una técnica útil para excluir el diagnóstico de esta enfermedad; principalmente en los estadios tempranos de la infección, debido a que detecta anticuerpos IgM circulantes. Nuestro resultado, de 100% de sensibilidad para la esporotricosis cutánea, difiere de lo reportado por Roberts et al, donde la sensibilidad de esta prueba fue del 56% (7).
La necesidad de disponer de una prueba rápida, sensible y específica radica en poder realizar un diagnóstico certero y oportuno, sobre todo en enfermedades en las que las manifestaciones clínicas son muy similares y se pueden confundir, tales como leishmaniasis, micosis profundas, y tuberculosis, entre otras. También sería útil en enfermedades diseminadas, en las cuales es imposible obtener una muestra para realizar el examen directo y el cultivo micológico.
En este trabajo encontramos una especificidad del 54%, lo que nos demuestra que este examen no fue muy útil a la hora de confirmar el diagnóstico, ya que pudimos observar que esta prueba fue positiva en enfermedades no relacionadas con esporotricosis, como leishmaniasis, paracoccidioidomicosis e histoplasmosis; así mismo, fue también positiva en un 35% de los individuos que utilizamos como controles, aparentemente sanos. A diferencia de nuestros resultados, Blumer y col. (8) reportan una alta especificidad, ya que no encontraron pruebas falsas positivas con otras enfermedades como leishmaniasis, histoplasmosis y paracoccidioidomicosis y en controles sanos. No encontramos una explicación convincente para dilucidar estos resultados contradictorios. También, se han reportado reacciones falsas positivas en pacientes con patologías no micóticas, como artritis reumatoide (9).
Además, esta técnica presenta la desventaja de ser sumamente costosa, lo que la hace inapropiada para laboratorios de recursos limitados.
A la luz de nuestros conocimientos ésta es la primera vez que se reportan reacciones cruzadas de este método con leishmaniasis, histoplasmosis y paracoccidioidomicosis. Estos resultados nos advierten que podría haber otras enfermedades con falsos positivos potenciales; sería interesante un estudio más amplio de esta prueba.
BIBLIOGRAFIA:
1. Morris-Jones R. Sporotrichosis. Clin Exp Dermatol 2002; 27: 427-31. [ Links ]
2. Endemic sporotrichosis. Curr Opin Infect Dis 2001; 14: 145-9. [ Links ]
3. Marcano C. Micosis profundas. En: Nuñez MJ, Gómez MJ, Carmona O. Microbiología Médica, 2 Edición. Ediciones y Publicaciones Vice-Rectorado Académico UCV. Caracas, 1997; 615-620. [ Links ]
4. Blumer SO et al. Comparative evaluation of five serological methods for the diagnosis of sporotrichosis. Appl Microbiol 1973;26:4-8. [ Links ]
5. Kaufman L, Kovae JA, Reiss E. Clinical immunomycology. En: Rose N, de Macario E, Folds J, Lane H, Nakamura R, editores. Manual of Clinical Laboratory Immunology. American Society of Microbiology. Washington, DC. 1997. pp. 575-583. [ Links ]
6. Gilbert R et al. Assessing diagnostic and screening tests: part I. Concepts. West J Med 2001; 174:405. [ Links ]
7. Roberts GD, Larsh HW. The serologic diagnosis of extracutaneous sporotrichosis. Am J Clin Pathol 1971; 56: 597-600. [ Links ]
8. Blumer S, Kaufman L, Kaplan W, McLaughlin D, Kraft D. Comparative evaluation of five serological methods for the diagnosis of sporotrichosis. Appl Microbiol 1973; 26:4-8. [ Links ]
9. Reiss E, Kaufman L, Kovacs J, Lindsey M. Clinical Immunomycology. En: Rose N, Hamilton R, Detrick B, editores. Manual of clinical laboratory immunology. ASM Press. Washington, DC. 2002. pp. 559-583. [ Links ]












 uBio
uBio 
