Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salus
versión impresa ISSN 1316-7138
Salus vol.17 no.1 Valencia ene. 2013
Insulinorresistencia, obesidad y síndrome metabólico. Cohorte CDC de Canarias en Venezuela
Miguel Viso¹, Zulma Rodríguez1,2, Luis Aponte, Ana Barboza¹, Paola Barreto¹, Merlín Villamizar1,2, Antonio Cabrera de León5,6, Yolima Fernández1,3, Elissa Galdona1,2, Aldo Reigosa1,7, Carlos Callegari1,4
1 Centro de Investigaciones Médicas y Biotecnológicas (CIMBUC). Universidad de Carabobo
2 Dpto de Cs Morfológicas y Forenses. Escuela de Cs Biomédicas y Tecnológicas. Facultad de Cs de la Salud. Universidad de Carabobo
3 Dpto de Investigación y Desarrollo Profesional. Escuela de Bioanálisis. Facultad de Cs de la Salud. Universidad de Carabobo.
4 Department of Medicine. Morsani College Medicine. Director International Academy of Medicine. University of South Florida Tampa.
5 Unidad de Investigación. Hospital Universitario Nuestra Señora de la Candelaria. Tenerife. España.
6 Universidad de la Laguna. Tenerife. España.
7 Dpto Morfofisiopatología. Escuela de Bioanálisis. Facultad de Cs de la Salud. Universidad de Carabobo. Correspondencia: Zulma Rodriguez Email: zjrodriguez@uc.edu.ve
RESUMEN
La obesidad es una enfermedad crónica, problema de salud pública, con alta morbilidad asociada a resistencia a la insulina (RI).
El síndromemetabólico (SM) predice enfermedad cardiovascular y diabetes tipo 2, siendo la obesidad y la RI los principales factores de riesgo. El HOMA es un indicador validado de RI simple, de bajo costo y poco invasivo. El objetivo fue determinar RI (HOMA) y su relación con el estado nutricional, en adultos canario-venezolanos con y sin diagnóstico de SM. La muestra incluyó 67 personas (20-84 años), canarios e hijos mayores de 19 años residentes en Venezuela, 23 con SM y 44 controles. Se determinó antropometría, presión arterial y análisis en ayuno de glucosa, HDL-colesterol, triglicéridos e insulina. Los obesos, en comparación con los eutróficos, presentaron valores significativamente superiores de HOMA (3,63 ± 1,27 vs 2,33 ± 0,52, p<0,001) así como de circunferencia de cintura, presión arterial diastólica, triglicéridos, glucosa, insulina y del índice triglicéridos/HDL-colesterol. La prueba de Chi² mostró asociación altamente significativa (p<0,001) entre HOMA y SM.Los sujetos con SM demostraron tener 4,7 veces más riesgo de tener RI, siendo este hallazgo estadísticamente significativo. Para establecer la correlación entre las variables el análisis de Pearson demostró una correlación significativa (p<0,001) entre HOMA y el índice de masa corporal, circunferencia abdominal, triglicéridos e Índice Triglicéridos/HDL-colesterol. La obesidad mostró alta asociación con insulino-resistencia. Concluyendo que la obesidad, la hipertrigliceridemia y el índice Triglicéridos/HDL-colesterol elevado son parametros para RI.
Palabras clave: Resistencia a la insulina, estado nutricional, obesidad, síndrome metabólico.
Insulin resistence, obesity and metabolic síndrome. Cohort CDC Canarian in Venezuela
ABSTRACT
Insulin resistence, obesity and metabolic síndrome. Cohort CDC Canarian in Venezuela
Obesity is a chronic disease, a public health problem, with high morbidity associated to the insulin resistance (IR). Metabolic syndrome (MS), predicts cardiovascular disease and type 2 diabetes, being obesity and IR the main risk factors. HOMA, is a simple validated marker for IR, non invasive and inexpensive. The objective was to estimate IR and its relation with the nutritional status of canarian-venezuelan adults with and without MS. The sample was comprised of 67 adults (20-84 years old), born in canaries islands and their children older than 19 years of age living in Venezuela, 23 with MS and 44 controls. Anthropometric measurements, blood pressure, fasting glucose, HDL-cholesterol, triglycerides and insulin were performed in each individual. Subjects with obesity showed significantly higher values of HOMA (3,63 ± 1,27 vs 2,33 ± 0,52, p<0,001) as well as abdominal circumference, diastolic blood pressure, triglycerides, glucose, insulin and triglycerides/HDLcholesterol, when compared to the eutrophic subjects,. The Chi² test showed a highly significant association (p<0,001) between HOMA and MS. MS subjects had 4.7 times more risk for IR, being this finding statistically significant. To establish the correlation between variables was performed Pearson analysis demonstrating a significant correlation between HOMA and body mass index (BMI), abdominal circumference, triglycerides and triglycerides/ HDL-cholesterol. Obesity showed a high association with insulinresistance. Concluding that obesity, hypertriglyceridemia and high index triglycerides/HDL-cholesterol are high parameters for RI.
Key words: Insulin-resistance, nutritional status, obesity, metabolic syndrome
Recibido: Abril 2012 Aprobado: Febrero 2013
INTRODUCCIÓN
La obesidad es una enfermedad crónica, que en los últimos 30 años se ha convertido en un problema de salud pública (1). Como epidemia, su causa es claramente medioambiental (estilo de vida sedentario y malnutrición por exceso [ME]), pero en el ámbito individual su origen es multifactorial, combinando la predisposición genética con el estilo de vida (2).
La ME se asocia con el síndrome metabólico (SM), que se define como un grupo de factores de riesgo interrelacionados que promueven el desarrollo de enfermedades cardiovasculares (ECV) y diabetes tipo 2 (3, 4). Por otra parte, la ME también está estrechamente relacionada con la resistencia a la insulina (RI) (4), que es la disminución de la capacidad de esta hormona para ejercer sus acciones biológicas en tejidos diana e igualmente promueve ECV y diabetes tipo 2 (5, 6).
El índice HOMA (Homeostasis Model Assesment) permite realizar estimaciones de resistencia insulínica mediante las concentraciones de glucosa e insulina plasmáticas en ayuna (7). Se le ha comparado y validado con el método del clamp euglicémico hiperinsulinémico (8). Por otro lado, en un estudio realizado en Estados Unidos se demostró que el SM e índice de sensibilidad a la insulina de Gutt, pero no el HOMA son predictores independientes de ECV (9).
En España, aproximadamente el 30% de los adultos de 35 a 74 años de edad presenta obesidad y casi la misma proporción padece SM, siendo las Islas Canarias una de sus regiones con mayor prevalencia de ambos procesos.
En Venezuela, en relación a la ME en adultos, se destaca un estudio realizado en el occidente del país (estado Zulia), que encontró que un cuarto de la población mayor de 20 años presentaba obesidad y un tercio sufría SM (10). Asimismo, el estudio CARMELA (Cardiovascular Risk Factor Multiple Evaluation in Latin America), que incluye 7 ciudades de Latinoamérica, demostró la siguiente prevalencia de obesidad y SM respectivamente, Ciudad de México (31% y 27%), Barquisimeto (Venezuela) (25% y 26%), Santiago de Chile (27% y 21%), Bogotá (18% y 20%), Lima (22% y 18%), Buenos Aires (20% y 17%) y Quito (16% y 14%) (11, 12).
En una muestra de canarios residentes en Venezuela, se reportó recientemente una alta prevalencia de factores de riesgo cardiovascular (obesidad general y abdominal, SM, dislipidemia y diabetes) (13).
Existe una estrecha relación entre las Islas Canarias y Venezuela pues, hasta mediados de los años 70, aproximadamente 20% de la población canaria había emigrado a Venezuela, en número estimado de 400.000 (14). Esto dota de especial interés el estudio de problemas de salud en esta comunidad canario-venezolana, pues puede servir como referente poblacional tanto para otras comunidades venezolanas como para comunidades españolas, particularmente la población de las Islas Canarias. El objetivo de este estudio fue determinar RI (HOMA) y su relación con el estado nutricional, en adultos canario-venezolanos con y sin diagnóstico de SM.
MATERIAL Y MÉTODOS
El CDC de Canarias en Venezuela (Cáncer, Diabetes y enfermedad Cardiovascular), producto de un convenio entre la Universidad de Carabobo (Venezuela) y la Universidad de La Laguna (Canarias, España), es un estudio epidemiológico que evalúa factores asociados con las enfermedades crónicas no transmisibles del adulto en la comunidad Canaria residente en Venezuela (15).
Se trató de una investigación de tipo descriptivo, correlacional de corte transversal y de muestra no probabilística intencionada. La población estuvo constituida por adultos con y sin SM, pertenecientes a la cohorte CDC de Canarias en Venezuela, enrolados durante el año 2009, quienes fueron contactados a través de fundaciones y clubes españoles ubicados en los estados Aragua, Carabobo, Cojedes y Yaracuy.
Se excluyeron aquellas personas tratadas con ácido valproico, corticosteroides, agonistas beta-adrenérgicos, insulina, estrógenos, andrógenos, hormona del crecimiento y/o tiroxina, así como presencia de diabetes, intolerancia a la glucosa, cáncer, SIDA, insuficiencia renal, síndrome de Cushing o patología tiroidea (hipertiroidismo o hipotiroidismo) y gestantes.
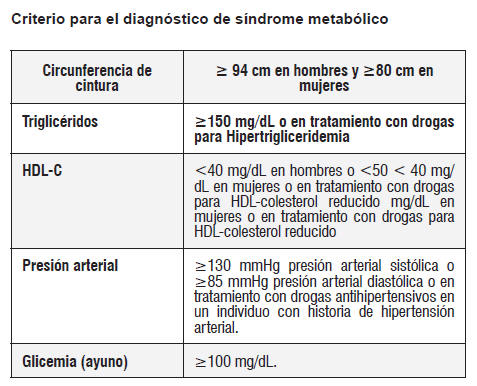
La muestra quedó conformada por 67 individuos (23 con síndrome metabólico y 44 controles sin síndrome metabólico), entre 20 y 84 años de edad, nacidos en las Islas Canarias o al menos con uno de los padres nativo de las Islas. El diagnóstico de SM se estableció de acuerdo a la presencia de 3 o más factores según ATP III (5); sin embargo, para la circunferencia abdominal se utilizó el punto de corte según IDF para la población europea (16). El grupo control estuvo conformado por aquellos individuos que presentaron dos, uno o ninguno de los criterios para definir SM.
Las personas fueron entrevistadas con un cuestionario que forma parte del Proyecto de Investigación CDC de Canarias en Venezuela, el cual está disponible en www. cdcdecanarias.org. Asimismo, a cada individuo se le solicitó autorización para participar en el estudio mediante la firma de un Consentimiento Informado. El estudio ha sido autorizado por el comité de ética del Hospital Universitario Ángel Larralde en Venezuela.
Evaluación bioquímica: se realizó previo ayuno de doce horas. Se procedió a la extracción de 10 mL de sangre por punción venosa el mismo día de la evaluación médica. Cada muestra se colocó en un tubo de polietileno limpio y seco sin anticoagulante. Posteriormente se procedió a centrifugar a 3.500 rpm, separando el suero y colocándolo en alícuotas de 0,5 mL, que luego se congelaron a -80ºC hasta el momento de determinar la concentración de insulina. La determinación de glucosa, HDL colesterol y triglicéridos se realizaron en el mismo día de la extracción de la muestra.
La glucosa fue evaluada por el método enzimáticocolorimétrico. Se considera valor de referencia en ayuno: < 100 mg/dL (17). Se empleó el método enzimático para la determinación de HDL en suero y se tomaron como valores de referencia para hombres ≥ 40 mg/dL y mujeres ≥ 50 mg/dL (18). Para determinar los triglicéridos se empleó el método enzimático colorimétrico, con un valor de referencia: < 150 mg/dL (18). El Índice Triglicéridos/HDL-colesterol se calculó mediante el cociente de los niveles de triglicéridos entre las concentraciones de HDL-colesterol. Se consideró alto un valor mayor o igual a 3 (19). El método empleado para la determinación de insulina fue el inmunoenzimático (ELISA) (20). El índice de resistencia a la insulina (HOMA) se calculó según la fórmula: (insulina μUI/mL x glucosa mmol/L)/22,5, se consideró insulino-rresistencia: HOMA ≥ 2,5 (21). Evaluación médica: se tomó el peso (kg) y la talla (m) (22).
La presión arterial (mmHg) se tomó en dos oportunidades con intervalos de cinco minutos (5). Para la determinación de la circunferencia de cintura expresada en centímetros (cm), la cinta métrica se colocó en el borde superior de la cresta iliaca derecha y luego se trasladó alrededor del abdomen, siguiendo un plano horizontal, hasta el borde superior de la otra cresta iliaca (4). Luego se calculó el índice de masa corporal (IMC: Peso (kg) /Talla2 (m2). Los individuos fueron clasificados de acuerdo a su índice de masa corporal, según referencias de OMS (23).
Análisis estadístico: las variables continuas fueron resumidas mediante su media ± DE y las categóricas a través de la frecuencia absoluta y relativa. La prueba Chi2 de Pearson se empleó para estudiar la asociación entre variables categóricas. La prueba t de Student se utilizó para comparar los promedios entre dos variables. La correlación entre variables continuas se estimó con el coeficiente de Pearson. Se consideró estadísticamente significativo un valor p<0,05. Se estimó el riesgo relativo a través del odds ratio (OR), con sus respectivos intervalos para 95% de confianza. Para la realización del análisis estadístico se utilizó el programa estadístico SPSS versión 12.0 en español (24).
RESULTADOS
La muestra estuvo constituida por 67 sujetos de ambos géneros entre 20 y 84 años. El 58,2% estuvo conformado por individuos con edades comprendidas entre 20 y 49 años, y 41,8% entre 50 y 84 años, predominando en ambos grupos el género femenino: 59% vs. 41% en los más jóvenes, y 64,3% vs. 35,7% en los de mayor edad.
La edad promedio en la muestra correspondió a 48,18 ± 17,16 años. Los valores promedios de los parámetros antropométricos fueron: 27,71 ± 4,38 kg/m² para el índice de masa corporal y 95,55 ± 12,57 cm cuando se trató de la circunferencia de cintura (103,24 ± 11,88 cm en hombres y 90,68 ± 10,48 cm en mujeres), igualmente, la presión arterial sistólica y diastólica correspondió a 124,75 ± 23,83 mm Hg y 75,96 ± 10,03 mm Hg respectivamente.
Las concentraciones séricas de las variables bioquímicas, en ayuno de 12 horas, mostraron los siguientes promedios: HDL-colesterol 46,27 ± 9,05 mg/dL (41,8 ± 7,23 mg/dl en hombres y 49,1 ± 9,02 mg/dL en mujeres), triglicéridos 123,88 ± 66,36 mg/dL, glucosa 86,42 ± 7,35 mg/dL e insulina 14,94 ± 4,82 μIU/mL. El HOMA y el índice triglicéridos/HDLcolesterol mostraron una cifra promedio de 3,20 ± 1,11 y 2,79 ± 1,57 respectivamente.
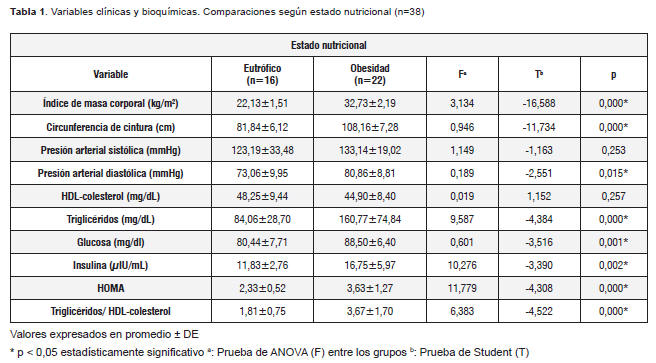
Los obesos en comparación con los eutróficos presentaron valores significativamente superiores de IMC, circunferencia de cintura, presión arterial diastólica, triglicéridos, glucosa, insulina, HOMA y del índice triglicéridos/HDL-colesterol. La presión arterial sistólica y HDL-colesterol no revelaron diferencias significativas entre los dos grupos (Tabla 1).
Un porcentaje importante de la muestra (61,2%) mostró resistencia a la insulina (HOMA ≥2,5).
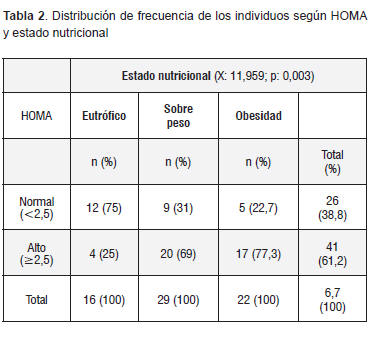
De acuerdo al estado nutricional, un valor alto de HOMA predominó en las personas con sobrepeso (69%) u obesidad (77,3%), en cambio, la mayor parte de los eutróficos (75%) fueron insulinosensibles (HOMA <2,5). La prueba de Chi² reveló una asociación significativa (p<0,01) entre HOMA y estado nutricional (Tabla 2).
Aproximadamente la mitad de los sujetos resistentes a la insulina (53,6%) no presentaron SM, sin embargo, casi todos los individuos con SM (82,6%) mostraron insulinorresistencia. La prueba de Chi² señaló una asociación significativa (p<0,01) entre HOMA y síndrome metabólico. Los sujetos con SM demostraron tener 4,7 veces más riesgo de tener resistencia a la insulina, siendo este hallazgo estadísticamente significativo (IC 95%= 1,389-16,243) (Tabla 3).

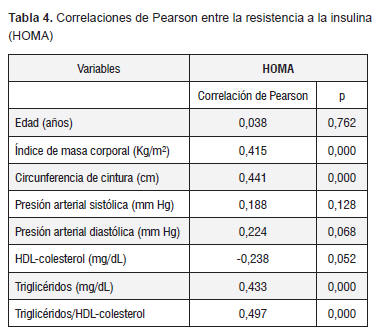
Las correlaciones de Pearson entre HOMA y las otras variables, mostraron los siguientes resultados: el índice de masa corporal, circunferencia de cintura, triglicéridos e índice triglicéridos/HDL-colesterol manifestaron una alta significancia (p<0,001). El HOMA no demostró correlación significativa con la edad, HDL-colesterol y con la presión arterial (sistólica y diastólica) (Tabla 4).
DISCUSION
La insulinorresistencia (RI) se relaciona con un incremento en el riesgo cardiovascular (25), siendo la insulina sérica una medida indirecta de ésta. Estudios prospectivos han demostrado asociación entre las concentraciones de insulina y riesgo cardiovascular (26, 27). Como se ha referido, HOMA es un indicador de RI sencillo y de bajo costo, útil para estudios epidemiológicos y además ha sido validado con la prueba gold estándar (clamp euglicémicohiper- insulinémico) (28, 29, 30, 31).
En este estudio se demuestra asociación entre obesidad y RI. La obesidad es el principal factor de riesgo para el desarrollo de diabetes tipo 2 y, además, es la principal causa de morbilidad y mortalidad por enfermedad cardiovascular (30, 32, 33). En este sentido, resultados similares fueron encontrados en una investigación en 678 adultos de la Provincia de Albacete, España, los indicadores de obesidad (IMC, circunferencia de cintura y diámetro sagital abdominal) y las alteraciones del perfil lipídico (concentraciones séricas reducidas de HDL colesterol y elevadas de LDL- colesterol) se asociaron independientemente con el riesgo de presentar RI (34).
Diversos estudios han confirmado que el SM predice la incidencia de un evento cardiovascular (35, 36, 37), además, dicho síndrome se asocia con RI (35,38-41). El aumento en la RI presente en los individuos, estimada por HOMA, se relaciona con el incremento en el número de componentes del SM definidos por ATP III (25, 40, 42, 43). La RI juega un papel clave en la fisiopatología del SM habiéndose postulado como causa subyacente (40). Sin embargo, los individuos con SM no necesariamente son insulinorresistentes (25, 38, 42). En el estudio, la mayoría de los individuos con SM presentaron insulinorresistencia, demostrándose una asociación significativa entre HOMA y SM. Igualmente la Odds ratio reveló que aquellos individuos con SM tienen 4,7 veces más riesgo de tener RI en comparación con los que no reúnen los criterios para dicho síndrome. La RI es un componente clave junto a la obesidad, en el desarrollo del SM. La presencia de RI puede estar determinada genéticamente, y luego al interactuar con factores externos que incluyen estilo de vida sedentario y dieta hipercalórica, conducen al desequilibrio metabólico que permite a futuro complicaciones cardiovasculares (7, 8, 33, 34).
Se demostró una baja a mediana correlación significativa (r = 0,433; p<0,001) de la RI con el perímetro abdominal y los niveles séricos de triglicéridos. En este sentido, Cheal en un estudio con el objeto de evaluar la capacidad de los criterios de ATP III para identificar a los individuos insulinoresistentes, encontró que aunque existe asociación significativa entre RI y SM, la presencia de SM por ATP III no proporciona una sensibilidad adecuada para identificar sujetos con RI. Además, los componentes individuales de SM varían en su utilidad diagnostica, considerando que la obesidad abdominal y la hipertrigliceridemia son los que mejor se relacionan con la RI (38).
El índice triglicéridos/HDL-colesterol (≥3), demostró ser predictor de RI (19) y está asociado con el riesgo de padecer infarto del miocardio (45). Un estudio realizado en 2652 adultos no diabéticos, en los Estados Unidos, demostró que el índice triglicéridos/HDL-colesterol fue un indicador útil de RI en blancos, afroamericanos y mexicanos; encontrándose una mayor asociación en los sujetos que no tenían sobrepeso en comparación con los obesos (46). Al contrario, en una investigación con 125 individuos de etnia afroamericana, ni los niveles séricos de triglicéridos ni el índice triglicéridos/ HDL-colesterol mostraron ser un marcador de resistencia a la insulina al ser comparados con las concentraciones séricas de insulina, circunferencia de cintura e índice de masa corporal (46).
Encontramos una correlación positiva de HOMA con triglicéridos y con el índice triglicéridos/HDL-colesterol; que en la muestra estudiada pueden ser considerados marcadores metabólicos de RI. Ni la presión arterial ni las concentraciones de HDL-colesterol se correlacionaron con la resistencia a la insulina, quizás consecutivo al reducido tamaño de la muestra.
Constituye el primer estudio sobre resistencia a la insulina y su relación tanto con el estado nutricional como con el síndrome metabólico, realizado en adultos pertenecientes a la comunidad Canaria que vive en Venezuela. En conclusión, en la muestra estudiada los obesos, en comparación con los normopeso, mostraron una disminución significativa de la sensibilidad a la insulina, estimada por HOMA, así como valores séricos superiores de triglicéridos, glucosa, insulina e índice triglicéridos/HDL-colesterol.
La obesidad (general o abdominal), así como la presencia de hipertrigliceridemia o de un índice triglicéridos/HDLcolesterol elevado son marcadores para identificar individuos con resistencia a la insulina. La insulinorresistencia (RI) mostró una correlación significativa (p=0,000) con el índice de masa corporal (indicador de obesidad), circunferencia de cintura (indicador de obesidad central), así como con los niveles séricos de triglicéridos y con el índice triglicéridos/ HDL-colesterol. El SM incrementa el riesgo de resistencia a la insulina.
Agradecimientos. Los autores agradecen al Instituto Canario de Investigación en Cáncer (ICIC), Universidad La Laguna, Gobierno de Canarias y al Centro de Desarrollo Científico y Humanístico de la Universidad de Carabobo (CDCH-UC), por el financiamiento para la realización de esta investigación bajo el proyecto Nro. 2008-001.
REFERENCIAS
1. Speakman J. Obesity: the integrated roles of environment and genetics. J Nutr 2004; 134:2090-2105. [ Links ]
2. Smyth S, Heron A. Diabetes and obesity: the twin epidemics. Nat Med 2006; 12:75-80. [ Links ]
3. Ford ES, Giles WH, Dietz WH. Prevalence of the metabolic syndrome among US adults. JAMA 2002; 287: 356-359. [ Links ]
4. Grundy SM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin BA, et al. Diagnosis and management of the metabolic syndrome. An American Heart Association/ National Heart, Lung and Blood Institute Scientific Statement. Circulation 2005; 112: 2735-2752. [ Links ]
5. National Colesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. Circulation 2002; 106:3143- 3421. [ Links ]
6. Maldonado Villalón JA, Ocampo Apolonio MA, Cortés Gallegos NL, Acosta Almanza JC, Chávez Carbajal JF, Álvarez Aguilar C, et al. Índice de resistencia a la insulina en mujeres obesas premenopáusicas con dislipidemia aterogénica y no aterogénica Med Int Mex 2009; 25:191- 196. [ Links ]
7. Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetología 1985; 28:412-419. [ Links ]
8. Levy J, Manley S, Sutton P, Camps I. Beta-cell function assessed by the hyperglycaemic clamp: reproducibility compared with HOMA analysis from fasting values and factors influencing variability. Diabetes 1995; 44: 89-95. [ Links ]
9. Rutter MK, Meigs JB, Sullivan LM, DAgostino RB, Wilson PW. Insulin Resistance, the Metabolic Syndrome, and Incidente Cardiovascular Events in the Framingham Offspring Study. Diabetes 2005; 54: 3252-3257. [ Links ]
10. Florez H, Silva E, Fernandez V, Ryder E, Sulbarán T, Campos G et al. Prevalence and Risk Factors associated with metabolic syndrome and dyslipidemia in White, Black, Amerindian and Mixed Hispanics in Zulia State, Venezuela. Diabetes Res Clin Pract 2005; 69: 63-77. [ Links ]
11. Escobedo J, Schargrodsky H, Champagne B, Silva H, Boissonnet C, Vinueza R y colaboradores. Prevalence of the Metabolic Syndrome in Latin America and its association with sub-clinical carotid atherosclerosis: the CARMELA cross sectional study. Cardiovascular Diabetology 2009; 8:52.
12. Schargrodsky H, Hernández-Hernández R, Champagne BM, Silva H, Vinueza R, Silva Ayçaguer LC y colaboradores. CARMELA: assessment of cardiovascular risk in seven Latin American cities. CARMELA Study Investigators. Am J Med. 2008 Jan;121(1):58-65. [ Links ]
13. Viso M, Rodríguez Z, Loreto N, Fernández Y, Callegari C, Nicita G, González J, Cabrera de León A, Reigosa A. Riesgo cardiovascular: valoración inicial de la cohorte CDC de Canarias en Venezuela. Invest Clin 2011, 52 (4): 323-333. [ Links ]
14. Carnero Lorenzo, F, Nuez Yánez, J, Barroso Ribal, C. Memoria final del estudio. La emigración isleña en la formación del tejido socioeconómico y cultural de canarias y venezuela. Septiembre 2009. Universidad de La Laguna, Grupo de Investigación en Economía Social de Canarias (GIESCAN): [ Links ]
15. CDC de Canarias [citado: Junio, 08 2011] Disponible en: http://www.cdcdecanarias.org. [ Links ]
16. International Diabetes Federation. Worldwide definition of the metabolic syndrome. Available at: http://www.idf.org/webdata/docs/IDF_Metasyndrome_definition.pd . Accessed August 24, 2005) [ Links ]
17. Bioclin. Quibasa Química Básica Ltda. Determinación de glucosa. Brasil; 2007. [ Links ]
18. Wiener Laboratorios S.A.I.C. Riobamba 2944. Director técnico: Viviana E. Cétola. Bioquímica. Argentina; 2000. [ Links ]
19. McLaughlin T, Abassi F, Cheal K, Chu J, Lamendola C, Reaven C. Use of the metabolic markers to identify overweight individuals who are insulin resistant. Ann Intern Med 2003; 139:802-809. [ Links ]
20. DRG Instruments, GmbH, a Division of DRG International Inc. Alemania; 2008. [ Links ]
21. Consenso nacional de diabetes tipo 2. Venezuela 2003; [citado: 15 nov 2009]; disponible en: www.svem.org.ve/pdf/Consenso.pdf [ Links ]
22. López M, Landaeta M. Manual de crecimiento y desarrollo. Caracas: Sociedad Venezolana de Puericultura y Pediatría; 2001. [ Links ]
23. World Health Organization. Obesity and overweight. [citado: Octubre 15 2009] Disponible en: http://www.who.int/dietphysicalactivity/publications/facts/obesity/en/ [ Links ]
24. Dawson- Saunders B, Trapp R. Bioestadística médica. México DF: El manual moderno; 1993. [ Links ]
25. Saely C, Aczel S, Marte T, Langer P, Guenter H, Drexel H. The Metabolic Syndrome, Insulin Resistance and Cardiovascular risk in Diabetic and Nondiabetic Patients. J Endocrinol Metab 2005; 90:5698-5703. [ Links ]
26. Wingard DL, Barret-Connor EL, Ferrara A. Is insulin really a a heart disease risk factor? Diabetes Care 1995; 18:1299-1304. [ Links ]
27. Nilsson P, Nilsson JA, Hedblad B, Eriksson KF, Berglund G. Hyperinsulinemia as long-term predictror of death ischaemic hearth disease in nondiabetic men: the Malmo Preventive Project. J intern Med 2003; 253: 136-145. [ Links ]
28. Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetología 1985; 28:412-419. [ Links ]
29. Stern S, Williams K, Ferrannini E, DeFronzo R, Bogardus C, and. Stern M. Perspectives in diabetes. Identification of individuals with insulin resistance using routine clinical measurements. Diabetes 2005; 54:333-339. [ Links ]
30. DeFronzo RA, Ferrannini E. Insulin Resistance: a multifaceted syndrome responsible for NIDDM, obesity, hypertension, dyslipidemia and atherosclerotic disease. Diabetes Care 1991; 14:173-194. [ Links ]
31. Hernández Yero J, Tuero Iglesias A, Vargas González D. Utilidad del índice HOMA-IR con una sola determinación de insulinemia para diagnosticar resistencia insulínica. Rev Cubana de Endocrinol. 2011; 22(2):69-77. [ Links ]
32. Fernández Regalado R, Arranz Calzado M, Ortega Sam JA, Hernández Rodríguez J. Resistencia a la insulina y cambios metabólicos en adultos obesos. Rev Cubana de Endocrinol. 2011; 22 (2):78-90. [ Links ]
33. González Chávez A, Ureña Lagunes J, Lavielle Saramago M, Amancio Chassin O, Elizondo Argueta S, Hernández y Hernández H. Comparación de índices antropométricos como predictores de riesgo cardiovascular y metabólico en población aparentemente sana. Rev Mex Cardiol 2011; 22 (2): 59-67. [ Links ]
34. Simarro Rueda M, Carbayo Herencia J, Massó Orozco J, Artigao Rodenas LM, Carrión Valero L, Divisón Garrote JA y colaboradores en nombre del Grupo de Enfermedades Vasculares de Albacete (GEVA). Relación de la resistencia a la insulina con diferentes medidas antropométricas y factores de riesgo cardiovascular en una población no diabética. Endocrinol Nutr. 2011; 58 (9):464-471. [ Links ]
35. Rutter MK, Meigs JB, Sullivan LM, DAgostino RB, Wilson PW. Insulin Resistance, the Metabolic Syndrome, and Incidente Cardiovascular Events in the Framingham Offspring Study. Diabetes 2005; 54: 3252-3257. [ Links ]
36. Onat A, Ceyhan A, Basar O, Erer B, Toprak S, Sansoy V. Methabolic síndrome: major impact on coronary risk in a population with low cholesterol levels: a prospective and crosssectional evaluation. Atherosclerosis 2002; 165:285-292. [ Links ]
37. Sattar N, Gaw A, Scherbakova O, Ford I, OReilly D, Haffner S, et al. Metabolic syndrome with and without C-reactive protein as a predictor of coronary heart disease and diabetes in the West of Scotland Coronary Prevention Study. Circulation 2003; 108: 9414-9419. [ Links ]
38. Cheal K, Abassi F, Lamendola C, McLaughlin T, Reaven G, Ford E. Relationship to insulin resistance of the adult treatment panel III diagnostic criteria for identification of the metabolic syndrome. Diabetes 2004; 53:1195-1200. [ Links ]
39. Carr D, Utzschneider K, Hull R, Kodama K, Retzlaff B, Bruznell J, et al. Intra-abdominal fat is a major determinant of the National Cholesterol Education Program Adult Treatment Panel III Criteria for the Metabolic Syndrome. Diabetes 2004;53: 2087-2094. [ Links ]
40. Bonora E, Kiechl S, Willeit J, Oberhollenzer F, Egger G, Bonadonna R, et al. Metabolic Syndrome epidemiology and more extensive phenotypic description. Cross-sectional data from de Bruneck Study. Int J Obes Metab Disord 2003;27: 1283-1289. [ Links ]
41. Liao Y, Kwon S, Shaughnessy S, Wallace P, Hutto A, Jenkins A, et al. Critical evaluation of Adult Treatment Panel III criteria in identifying insulin resistance with dyslipidemia. Diabetes Care 2004; 27:978-983. [ Links ]
42. Hanley A, Wagenknecht L, DAgostino R, Zinman B, Haffner S. Identification of subjects with insulin resistance and β-cell dysfunction using alternative definitions of the metabolic syndrome. Diabetes 2003; 52(11):2740-2747. [ Links ]
43. Resnick H, Jones K, Ruotolo G, Jain A, Henderson J, Lu W, Howard B. Insulin resistance, the metabolic syndrome, and risk of incident cardiovascular disease in nondiabetic American Indians: The Strong Heart Study. Diabetes Care 2003; 26:861-867. [ Links ]
44. Calderín Bouza R, Monteagudo Peña G, Yanes Quesada M, García Sáez J, Marichal Madrazo S, Cabrera Rode E y colaboradores. Síndrome metabólico y prediabetes. Revista Cubana de Endocrinología 2011;22(1):52-57. [ Links ]
45. Gaziano M, Hennekens C, ODonnell C, Breslow J, Buring J. Fasting triglycerides, high density lipoprotein, and risk of myocardial infarction. Circulation 1997; 96:2520-2524. [ Links ]
46. Li C, Ford E, Meng Y, Mokdad A, Reaven G. Does the association of the triglyceride to high-density lipoprotein cholesterol ratio with fasting serum insulin differ by race/ ethnicity? Cardiovasc Diabetol 2008 7:4. [ Links ]













