Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Salus
versão impressa ISSN 1316-7138
Salus vol.21 no.1 Valencia abr. 2017
Trombosis venosa profunda asociado a osteomielitis aguda
Deep venous thrombosis associated with acute osteomyelitis
Minijay López Calderón, Ruth M Salas G.
Hospital Universitario Dr. Ángel Larralde Instituto Venezolano de los Seguros Sociales IVSS. Naguanagua. Estado Carabobo.
Autor de Correspondencia: Minijay López Calderón
E-mail: minijaylop@hotmail.com
RESUMEN
La Osteomielitis aguda (OMA) se define como una inflamación del hueso causada por una infección. Entre las complicaciones de la osteomielitis aguda (OMA) se encuentra la trombosis venosa profunda (TVP), asociada a infecciones por Staphylococcus aureus (S. aureus); sobre todo por cepas de S. aureus meticilin resistente (SAMR) y productoras de leucocidina Panton-Valentine (LPV). La asociación de OMA y TVP es poco frecuente en pediatría y eleva la morbimortalidad y conlleva a mayor probabilidad de secuelas permanentes. Se presenta a una preescolar femenina de 2 años con enfermedad actual de 5 días de evolución, acude en delicadas condiciones generales, tóxica, con signos de flogosis en miembro inferior izquierdo. Se le practicó ecosonograma doppler con hallazgo de trombosis extensa de la vena femoral común izquierda y vena poplítea izquierda, sin antecedentes de importancia, asociándose sepsis y osteomielitis de tibia izquierda. Germen aislado: Staphylococcus aureus meticilino resistente (EAMR) en cultivo de secreción. Pruebas de coagulación, metabólicas e inmunológicas normales. Por lo tanto es necesario considerar en el caso de la presencia de lesiones de partes blandas y tejido óseo importantes, la probabilidad del diagnóstico de TVP en edad infantil, sobre todo si presenta signos y síntomas sugestivos de la misma. El diagnóstico oportuno conlleva a la disminución de la probabilidad de complicaciones.
Palabras clave: Trombosis venosa profunda, pediatría, osteomielitis, Staphylococcus aureus.
ABSTRACT
Acute osteomyelitis (AOM) is defined as an inflammation of the bone caused by an infection. Complications of acute osteomyelitis (AOM) include deep vein thrombosis (DVT), associated with Staphylococcus aureus (S. aureus) infections; especially strains of S. aureus meticilin resistant (SAMR) and producers of leucocidin Panton-Valentine (LPV). This case occurred in a 2-year old female preschooler with skin injury and major phlogosis in left lower limb. Doppler sonography revealed extensive thrombosis of the left common femoral vein and left popliteal vein, with no major positive history for this disease, associated to sepsis and subsequently left tibia osteomyelitis. Methicillin-resistant Staphylococcus aureus (MRSA) was isolated in culture. Normal clotting, metabolic and immunological test results. Consequently, when soft and bone tissue injuries are present in children it is important to consider the possibility of a DVT diagnosis, especially when suggestive signs and symptoms are present, such as S. aureus. A timely diagnosis will prevent further complications. Long-term multidisciplinary monitoring of the patient is recommened.
Key words: Deep vein thrombosis inpediatrics, osteomyelitis, Staphylococcus aureus.
Recibido: 21-07-16 Aprobado: 06-03-17
INTRODUCCIÓN
Las infecciones osteoarticulares (IOA), como la artritis séptica y la osteomielitis aguda (OMA), son patologías comunes en los niños (1,7).
La osteomielitis se define como una inflamación del hueso causada por una infección bacteriana o fúngica y, con menor frecuencia, por parásitos o micobacterias.
Generalmente se la clasifica en tres tipos teniendo en cuenta su patogenia y evolución:
1. Osteomielitis aguda hematógena. Es la forma más frecuente de presentación en la infancia.
2. Osteomielitis secundaria a un foco contiguo de infección: después de un traumatismo abierto, herida penetrante, herida postquirúrgica infectada, tras el implante de una prótesis, o secundario a una infección subyacente como celulitis. Esta es una forma menos frecuente de presentación en los niños que la anterior.
3. Osteomielitis secundaria a insuficiencia vascular, proceso muy raro en la infancia (1,2).
Entre las complicaciones de la osteomielitis aguda (OMA) se encuentra la trombosis venosa profunda, asociada a infecciones por Staphylococcus aureus (S. aureus); sobre todo por cepas de S. aureus meticilin resistente (SAMR) y productoras de leucocidina Panton-Valentine (LPV) (3).
La trombosis venosa profunda (TVP) es un evento infrecuente en niños (0,07/10.000 casos), que se asocia a factores de riesgo como la presencia de catéteres centrales, trastornos genéticos de la coagulación y condiciones que favorezcan la hipercoagulabilidad.(3)
En la TVP, la formación de un coágulo sanguíneo o trombo afecta usualmente las venas en la parte inferior de la pierna y el muslo, como la femoral o poplítea. Si es de aparición espontánea, se conoce como enfermedad de Paget- Schrötter, siendo rara en niños, representando solo un 3% (4,5).
Según la tríada de Virchow, la trombosis venosa se produce a través de tres mecanismos: disminución del flujo sanguíneo, daños a la pared vascular y tendencia a la hipercoagulabilidad. Existen varias condiciones como la compresión de las venas, trauma físico, cáncer, infecciones, enfermedades inflamatorias y algunas condiciones específicas, tales como accidentes cerebrovasculares, insuficiencia cardíaca o el síndrome nefrótico.
Otros factores pueden aumentar el riesgo como la cirugía, hospitalización, inmovilización, el tabaquismo, la obesidad, la edad, ciertos medicamentos (uso de estrógeno o la eritropoyetina) y la tendencia innata a formar coágulos conocida como trombofilia como en el caso de portadores de factor V Leiden. Las mujeres tienen un mayor riesgo durante el embarazo y el período postnatal. (3)
En la población infantil el 75 % tiene dos o más factores de riesgo conocidos. Sin embargo, la mayoría es secundaria a condiciones como: acceso venoso central (60%), cáncer (25%), cardiopatía congénita (19%), cirugía (15%), infección (12%), trauma (10%), obesidad (2%) Lupus eritematoso sistémico (1.5%) y sólo el 2% tiene una trombofilia congénita asociada (4,5).
La incidencia de eventos trombóticos en pediatría es muy baja con respecto a la población adulta. A pesar de ello, la trombosis venosa profunda se diagnostica cada vez con mayor frecuencia (6).
Cabe destacar que el sistema de coagulación en la infancia tiene peculiaridades que lo protegen de los fenómenos tromboembólicos. Existe disminución fisiológica de los factores vitamina K dependientes (II, VII, IX, X) y de contacto (XI y XII) que no alcanzan los valores del adulto hasta los 6 meses de edad. La antitrombina, las proteínas C y S, y el plasminógeno están disminuidos, mientras que el factor Von Willebrand y la α 2 macroglobulina están aumentados. El efecto neto es una disminución de la generación de trombina que unido a la integridad del endotelio vascular joven contribuyen a explicar la baja incidencia de trombosis infantil. Además el bajo nivel del plasminógeno al nacer (50%), supone menor generación de plasmina y por lo tanto menor efecto del tratamiento trombolítico (5).
En la literatura, diversos autores han descrito la presencia de una triada: OMA, TVP y Émbolo Séptico Pulmonar (ESP), como una forma de presentación asociada a infección estafilocócica diseminada. En el artículo publicado por Gorenstein y cols., se reportan 3 casos, de los que 1 falleció.(6) Posteriormente González y cols., describieron a 9 niños con OMA y TVP, de los que 4 presentaban ESP asociados.(7)
Las infecciones osteoarticulares son difíciles de reconocer en las fases precoces de la enfermedad, y en muchos casos, plantean problemas tanto en el diagnóstico como en el manejo terapéutico, médico y quirúrgico. De igual manera la TVP cuando se presenta asociado a la OMA, eleva la morbimortalidad y favorece el riesgo a lesionar tanto el cartílago de crecimiento como las articulaciones Y pudiendo ser causa de secuelas permanentes. se decide llevar a cabo el análisis de un caso clínico, tratándose de un preescolar con TVP asociada a osteomielitis aguda, el cual fue atendido en la sala de hospitalización de pediatría del hospital Universitario Dr. Ángel Larralde.
CASO CLÍNICO
Preescolar femenina de dos (2) años de edad cuya madre refiere inicio de enfermedad actual, cinco días previos al ingreso a la Institución, cuando posterior a traumatismo (caída de sus propios pies), presenta aumento de volumen en miembro inferior izquierdo, por lo que acude a facultativo donde indican tratamiento con analgésicos tipo AINES, sin mejoría, dos días después se asoció hipertermia cuantificada en 38,5°C y eritema y calor local en miembro inferior afectado, distensión y dolor abdominal difuso e hiporexia por lo que es llevada a centro donde se evalúa y se decidió su ingreso.
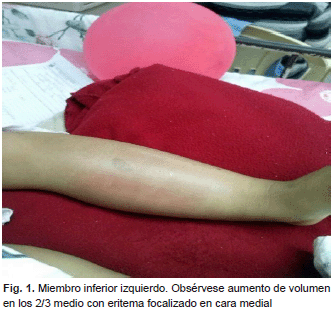
Antecedentes perinatales, familiares y personales sin interés. Ingresa con peso y talla acorde a edad. De aspecto tóxico, febril, hemodinámicamente inestable (taquicardia), abdomen globoso, distendido con ruidos hidroaéreos disminuidos, discretamente doloroso a la palpación, sin masas ni megalias, timpánico. Miembro inferior izquierdo con eritema, rubor y calor, con discreta disminución de pulso pedio. ( Fig.1 y Fig. 2)
Entre los exámenes paraclínicos de ingreso se reportó ligera leucocitosis con neutrofilia, anemia microcítica hipocrómica y PCR (Proteina C reactiva): elevada. Se solicitó hemocultivo.
Se ingresó con los diagnósticos de 1) Celulitis post traumática de miembro inferior izquierdo. 2) Abdomen agudo de etiología a precisar. 3) Anemia microcítica hipocrómica. 4) Preescolar eutrófica. Se inició antibioticoterapia.
A las 12 horas posterior a su ingreso presentó signos de irritación peritoneal por lo cual es llevada a mesa operatoria para laparotomía exploradora, sin hallazgos patológicos intraabdominales ni presencia de líquido libre en cavidad; permaneciendo en el servicio de cirugía infantil, y planteándose como un proceso séptico secundario a lesión de partes blandas. Se mantiene con antibioticoterapia (cefotaxime y vancomicina), se solicitó realizar ecosonograma doppler de miembro inferior afectado y radiografía de miembros inferiores.
El paciente persiste febril, en malas condiciones generales, se discute caso con Infectología infantil quien indicó aumentar espectro antimicrobiano, sugiriendo el uso de vancomicina, amikacina e Imipenem.
Se recibe ecosonograma doppler que reportó: trombosis extensa de la vena femoral común izquierda y vena poplítea izquierda. Por lo que se solicitó evaluación por cirugía cardiovascular y hematología. Se solicitó además, pantalla de coagulación que reportó relación PT: 1,2 segundos, diferencia PTT: 7 segundos, Fibrinógeno: 130 mg/dL. Se inició tratamiento con enoxaparina (1mg/kg/dosis) y warfarina, con controles diarios de pantalla de coagulación.
Durante la evolución, el paciente persiste con ganchos febriles cada 12 horas y comienza a presentar cifras tensionales elevadas (2 oportunidades), por lo cual se solicitó evaluación por cardiología infantil quien indica mantener en vigilancia y asociar nifedipina solo de ser necesario. Además se observó la presencia de un absceso localizado en región pretibial de miembro inferior afectado, siendo necesario su drenaje, a cargo del servicio de cirugía pediátrica, lográndose obtener 12 mL de líquido hemato-purulento, no fétido. Se solicitó cultivo de secreción.
Diagnósticos planteados: 1.- Sepsis punto de partida partes blandas, 2.- Trombosis venosa profunda en miembro inferior izquierdo 3.- Postoperatorio de laparotomía exploratoria. 4.- HTA en estudio. 5.- Preescolar eutrófica.
Se obtuvo resultados de hemocultivo negativo.
En la radiografía de miembros inferiores se evidenció afectación ósea del miembro inferior izquierdo a nivel de la tibia, por lo que se solicitó evaluación por traumatología, concluyéndose con el diagnóstico de: osteomielitis de tibia izquierda. Con buena respuesta a antibioticoterapia se realizó limpieza quirúrgica, obteniéndose 5 mL de exudado seroso no fétido en plano muscular y óseo. Se solicitó cultivo que reportó positivo para S. aureus meticilino resistente.
Posterior a 14 días de antibioticoterapia y terapia trombolítica, se mantuvo afebril en estables condiciones generales. Los controles de pantalla de coagulación reportaron buena respuesta a los anticoagulantes. Se monitoreó signos vitales sin evidencias de otros episodios de HTA. Se realizó ecosonograma Doppler control que reportó obstrucción de safena interna del 20%, sin evidencia de trombos.
A los 26 días de hospitalización, se egresó con valoración y seguimiento por centro especializado en traumatología y ortopedia debido a la afectación ósea; además de seguimiento multidisciplinario (infectología, cardiología y nutrición).
DISCUSION
Las complicaciones agudas y/o secuelas, posterior a infecciones osteoarticulares, con un diagnóstico precoz, oscilan entre el 5 y el 10%, siendo más frecuentes en infecciones por Staphylococcus aureus meticilino resistente (SARM) y/o con la presencia de factores de virulencia como las productoras de leucocidina Panton-Valentine (LPV). Esta asociación fue demostrada en estudios recientes publicados por Journeau P y cols., Krogstad P y Mantadakis E y cols.(8-10). En países con pocos recursos, las secuelas pueden ser elevadas (hasta 30%) (11)
Entre la complicacion locales más frecuentes se encuentra la extensión del foco primario hacia tejidos adyacentes, en especial en niños más pequeños. La OMA puede desarrollar un absceso subperióstico, extenderse a la articulación (osteoartritis) o asociar afectación muscular (piomiositis), especialmente en localizaciones pélvicas, siendo relativamente frecuente en caso de Staphylococcus aureus Meticilino Resistente (SARM). Esta se debe sospechar ante la persistencia de fiebre, hemocultivos persistentemente positivos o elevación mantenida de la PCR.(9)
Una complicación mucho menos frecuente, pero grave, es la aparición de una trombosis venosa profunda (TVP), como la evidenciada en el presente caso clínico. Según, Hawkshead JJ y cols., esta complicación es más frecuente en varones adolescentes con osteomielitis del fémur o tibia causada por S. aureus, especialmente por SARM (12).
En el presente caso, la OMA se presentó a muy temprana edad y cuyos síntomas aparecieron de forma abrupta y hay diferencia con los hallazgos encontrados por otros autores Así, Obando y cols., reportaron casos clínicos pediátricos. Uno de los casos, se manifestó a los 7 años, con síntomas de 15 días de evolución y con TVP (afectación del sistema venoso superficial y profundo). De igual manera, Vergara- Amador publica 2 casos los cuales son adolescentes. (13,14)
La asociación de OMA y TVP y/o Embolismo Séptico Pulmonar ha sido recientemente descrita en distintas localizaciones geográficas (15,16) En Venezuela y en especial el estado Carabobo, no se han reportado o publicado casos similares, pese al incremento en las infecciones pediátricas por S. aureus productor de leucocidina Panton-Valentine(LPV) a nivel mundial (17,18)
Con respecto al germen, no se genotipificaron los aislamientos y tampoco se investigó la estructura genética de otros potenciales factores de virulencia, lo que hubiera sido de interés para avanzar en el conocimiento de las cepas que producen estas graves infecciones.
Publicaciones recientes como la realizada por Saavedra- Lozano J y cols., han reportado que dentro de Staphylococcus aureus, cabe diferenciar las cepas sensibles (SASM) y resistentes a meticilina (SARM) por modificación de las proteínas ligadoras de penicilina, y entre estas, las adquiridas en la comunidad (SARM-AC) y las intrahospitalarias.(11)
Las cepas SARM-AC suele tener pocas resistencias antibióticas asociadas, siendo normalmente sensible a clindamicina, cotrimoxazol (TMP-SMX), glucopéptidos (vancomicina y teicoplanina), rifampicina y linezolid.(19)
En la fisiopatología de la TVP asociada a OMA, no solo el germen causal desempeña un rol fundamental en la enfermedad sino que además existen otros factores de riesgo asociado, como la deficiencia de antitrombina III (AT III) la cual puede estar presente. Esta puede ser congénita o adquirida. El déficit de AT III adquirido puede deberse a diferentes patologías, dentro de las cuales se encuentra la sepsis. En esta condición disminuye la producción de AT III debido a la acción de la interleucina 6 (IL-6) y la IL-1β, demostrado en estudios in vitro. Se aumenta el consumo de AT III por la formación de complejos trombina-antitrombina durante la respuesta inflamatoria en el paciente infectado.
No existen informes de procesos infecciosos osteoarticulares en niños que cursan con deficiencia específica de la AT III. La disminución de la AT III en pacientes con sepsis ha llevado a investigaciones que apuntan a que la AT III no sólo tiene un papel importante como inhibidor de la coagulación, sino como potente antiinflamatorio al regular la IL-6 y IL-8, disminuyendo la adhesión celular y los efectos proinflamatorios de la trombina y el factor Xa, convirtiéndose en un factor protector en la sepsis. Aunque en el presente caso no se logró detectar esta deficiencia, Vergara-Amador y cols., han reportado fuertes asociaciones entre esta deficiencia y pacientes con OMA y TVP.(13,14)
Cilla LA y cols.,(3) publicaron recientemente un caso de TVP con OMA estafilocóccica; y, de igual manera Vargas- Gutiérrez M y cols., (29) incluyeron 3 niños con TVP y OMA, artritis séptica y piomiositis e infección por S aureus, destacando en ambos estudios la TVP asociada a infección por S aureus y sin factores pro-trombóticos, como lo reportado en el presente caso.
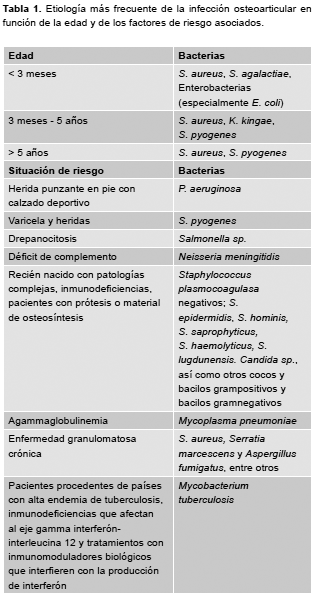
En el Consenso SEIP-SERPE-SEOP sobre osteomielitis y artritis séptica no complicada, publicado recientemente, los autores ponen en evidencia los diversos factores de riesgo, la etiología bacteriana según grupo etario asociada a esta entidad clínica. Tabla 1. (11)
No obstante, la deficiencia adquirida de AT III en sepsis puede estar presente y es probablemente multifactorial, incluyendo disminución de la síntesis, incremento en el consumo y, posiblemente, aumento de la permeabilidad capilar y puede condicionar a la aparición de trombos (13,14).
Por otra parte, el mismo hecho de presentar sepsis, deshidratación y la respuesta inflamatoria sistémica son condiciones favorecedoras para la formación de trombos (20,21).
Gonzales y cols., han reportado mayor afectación local al ingreso con mayor respuesta inflamatoria sistémica (proteína C reactiva y velocidad de sedimentación globular elevada y mayor número de hemocultivos positivos) en los casos con TVP. Sin embargo, el riesgo de enfermedad diseminada mayor es mas frecuente en los casos de osteomielitis complicados con TVP (el 26 % frente al 4%) (22).
El proceso infeccioso tóxico, con osteomielitis, asociada a trombosis venosa profunda de la misma extremidad, debida a S. aureus, evidenciado en el presente caso, no desarrolló trombo séptico pulmonar, ni otra complicación. El estudio inmunológico y pruebas hematológicas no mostraron hallazgo positivo. Sin embargo se sugiere seguimiento del caso y estudios posteriores; se evidenció mejoría después de estar controlada la infección.
Ante la posibilidad de tener un caso con similares características, es necesario realizar un estudio completo de las pruebas hematológicas en el momento de su diagnóstico y de seguimiento.
Debemos recordar y realizar diagnóstico diferencial con otras entidades como la enfermedad de Behçet que consiste en una vasculitis multisistémica de origen desconocido cuya tríada clásica son aftas orales, úlceras genitales y uveítis. En ocasiones, la trombosis venosa profunda puede ser la primera manifestación, pero es muy rara en niños. (23)
En lo referente al tratamiento, en este caso se observó una adecuada respuesta al tratamiento antibiótico y anticoagulante, más la cura quirúrgica. Similar conducta se ha publicado ante estos hallazgos con evolución clínica satisfactoria (13,21,22,24).
En el presente caso clínico, la antibioticoterapia empleada tiene cobertura al germen S aureus coincidiendo con el estudio de Saavedra-Lozano J y cols, que sugieren utilizarse un antibiótico con buena actividad frente a SASM y S. pyogenes, al ser los agentes etiológicos más frecuentes. (25).
Otros autores consideran que en caso de OMA por punción de hueso del pie (a través del calzado), debería cubrirse, además, Pseudomonas aeruginosa. En niños menores de 5 años de edad, convendría utilizar un antibiótico con buena actividad frente a K. kingae, y en niños con menos de 3 dosis de vacuna frente a H. influenzae tipo b o S. pneumoniae (especialmente en menores de 2 años) deberían cubrirse estos microorganismos. En zonas geográficas donde la prevalencia de infecciones por SARM sea mayor al 10% de las infecciones por S. aureus, debería utilizarse un antibiótico con buena cobertura para esta bacteria.(20)
Los antibióticos más utilizados y con los que existe más experiencia en niños, son cefazolina, cloxacilina y clindamicina (24). Este grupo de expertos considera cefazolina el antibiótico de elección en niños mayores de 2 años adecuadamente vacunados de zonas geográficas donde la prevalencia de infecciones por SARM-AC sea menor al 10%. En niños menores de 2 años de edad o con menos de 3 dosis vacunales, se recomienda tratamiento con cefuroxima y, como alternativas, cloxacilina (con escasa actividad frente a K. kingae) asociada a cefotaxima o amoxicilina-clavulánico. En niños menores de 3 meses de edad, se recomienda asociar cloxacilina y cefotaxima, siendo cefazolina y gentamicina una combinación también adecuada. Cloxacilina asociada a ceftazidima sería la pauta antibiótica más adecuada en las OMA de huesos del pie por herida punzante. (11)
Adicional al tratamiento médico, se señala limpieza quirúrgica de la lesión estando a cargo por el servicio de traumatología de la Institución. Sin embargo, Paakkonen M, Peltole H y Dodwell ER han objetivado que más del 90% de los pacientes con OMA evolucionan favorablemente con tratamiento antibiótico si se instaura precozmente (26- 28), realizándose el drenaje quirúrgico cuando se objetive la existencia de una colección o secuestro a nivel óseo o subperióstico o en caso de que no se produzca una mejoría clínica tras 48-72 h de antibioterapia y en la OMA aguda no hematógena (27).
No obstante, abscesos subperiósticos, incluso mayores de 3 mm, podrían evolucionar favorablemente sin drenaje quirúrgico.(27)
Algunos especialistas tienen muy buena experiencia con la realización de una punción ósea inicial, lo que podría mejorar el diagnóstico etiológico y la evolución.(11)
Como conclusión, la infección osteoarticular y la sepsis asociada a un deterioro clínico deben alertar al médico de la posibilidad de una trombosis venosa profunda y la aparición de trombo séptico pulmonar, lo que requiere la realización de estudios de imagen y hematológico completo, tratamiento multidisciplinario y muy especializado.
Es frecuente que la osteomielitis sea producido por SAMR y cepas productoras de LPV, pero también las SAMS no productoras de LPV pueden ocasionarlo, sobretodo en nuestro medio. Aunque esta entidad clínica es rara en pediatría, no escapamos a la probabilidad de que aparezca. Por lo tanto es necesario un equipo multidisciplinario que permita la discusión y de esta manera, realizar el tratamiento oportuno de estos casos.
REFERENCIAS BIBLIOGRAFICAS
1. Gutiérrez H. Bone and joint infections in children. Pediatr Clin N Am. 2005; 52: 779-94. [ Links ]
2. Lew DP., Walvogel FA. Osteomyelitis. Lancet. 2004;364: 369- 79. [ Links ]
3. Cilla LA., Gomez SF, Merino JM. Trombosis venosa profunda en un caso de osteomielitis aguda estafilocócica. An Pediatr 2014;80(1):e16-7. [ Links ]
4. Scott, Paul. Montgomery, Robert. Enfermedades trombóticas. Nelson Tratado de Pediatría, 18º Edición. Barcelona, España: ELSEVIER. vol II, Parte XX, Enfermedades de la sangre, Cap. 475, 2060- 2079. [ Links ]
5. Madurg, Sevilla P. Ruiz del Olmo, Izuzquiza I. trombosis venosa y arterial: diagnostico, prevención y tratamiento. Sociedad Española de Cuidados Intensivos Pediátricos, Revisión 2010. [ Links ]
6. Gorenstein A, Gross E, Houri S, Gewirts G, Katz S. The pivotal role of deep vein thrombophlebitis in the development of acute disseminated staphylococcal disease in children. Pediatrics. 2000;106:E87. [ Links ]
7. Morrissy RT, Weinstein SL. Pediatric orthopaedics. 5th ed. Vol. I. Philadelphia: Lippincott, Williams & Wilkins; 2001. p. 459- 505. [ Links ]
8. Journeau P, Wein F, Popkov D, Philippe R, Haumont T, Lascombes P. Hip septic arthritis in children: Assessment of treatment using needle aspiration/irrigation. Orthop Traumatol Surg Res. 2011;97:308-313. [ Links ]
9. Krogstad P. Septic arthritis. En: Cherry J, Demmler-Harrison G, Kaplan S, Steinbach W, Hotez, editors. Feigin and Cherrys Textbook of Pediatric Infectious Diseases, Volumen 1, 7th ed. Philadelphia: Elsevier & Saunders; 2014. p. 727-734. [ Links ]
10. Mantadakis E, Plessa E, Vouloumanou EK, Michailidis L, Chatzimichael A, Falagas ME. Deep venous thrombosis in children with musculoskeletal infections: The clinical evidence. Int J Infect Dis. 2012;16:e236-43. [ Links ]
11. Saavedra-Lozano J, Calvo C, Higuet Carme R, Rodrigo C, Nuñez E, Obando I, Rojo P, Merino R, Perez C, Downwy FJ, Colino E, Garcia JJ, Cilleruelo MJ, Torner F, Garcia L. Documento del Consenso SEIP-SERPE-SEOP sobre el tratamiento de la Osteomielitis y Artritis séptica no complicada. An Pediatr 2015;82(4):273.61-273.e10. [ Links ]
12. Hawkshead JJ 3rd, Patel NB, Steele RW, Heinrich SD. Comparative severity of pediatric osteomyelitis attributable to methicillin-resistant versus methicillin-sensitive Staphylococcus aureus. J Pediatr Orthop. 2009;29:85-90. [ Links ]
13. Obando Ignacio y cols. Osteomielitis guda por Staphylococcus aureus meticilino sensible asociado a Trombosis venosa profunda y embolussepticos. Enferm Infecc Microbiol Clin 2011;29(7):550-559. [ Links ]
14. Vergara-Amador E, Ardila Buitrago K, Medina González F, Salavarrieta Varela J. Trombosis venosa profunda asociada a infección osteoarticular en dos hermanos con deficiencia de antitrombina III. An Pediatr 2008;68(1):45-8. [ Links ]
15. Nourse C, Starr M, Munckhof W. Infeccion diseminada por Staphylococcusaureusmeticilino resistente adquirido en la comunidad. Y Trombosis Venosa Profunda en niños: Recomendaciones para el manejo. J Paediatr Child Health. 2007;43:656–61. [ Links ]
16. Bouchoucha S, Benghachame F, Trifa M, Saied W, Douira W, Nessib MN, y cols. Trombosis venosa profunda asociada con osteomielitis aguda hematogena en niños. OrthopTraumatol Surg Res. 2010;96:890–3. [ Links ]
17. Daskalaki M, Rojo P, Marin-Ferrer M, Barrios M, Otero JR, Chaves F. Infeccion de piel y tejidos blandos por Staphylococcus aureus Pantovalentinleucocidina positiva en niños. Departamento de Emergencias en Madrid-España. Clin Microbiol Infect. 2010;16:74–7. [ Links ]
18. Frick MA, Moraga-Llop FA, Bartolome R, Larrosa N, Campins M, Roman Y, y cols. Infeccion por Staphylococcus aureus meticilino resistente adquirido en la comunidad. Enferm Infecc Microbiol Clin. 2010;28:675–9. [ Links ]
19. Sopena N, Sabria M. Staphylococcus aureus meticilin resistente. Med Clin 2002;118:671-676. [ Links ]
20. Isselbacher K, Braunwald E, Wilson J, Martin J, Fauci A, Kasper D. Principios de medicina interna de Harrinson. 17.ªedicion. Vol I. Mc Graw- Hill lnteramericana; 2.006. p. 401 - 433. [ Links ]
21. Sciacaluga Silvia; Gutiérrez Griselda; Ruíz Viviana; Arnold Lilia; Tamusch Héctor; Porri Claudia. Trombosis venosa profunda en pediatría: Orientación diagnóstica y terapéutica. Anuario fundación Dr. J. R. Villavicencio|2004|Nº XII |218 - 224. [ Links ]
22. Gonzalez BE, Teruya J, MahoneyJr DH, Hulten KG, Edwards R, Lamberth LB. Trombosis venosas asociada a osteomielitis estafilococcica en niños. Pediatrics. 2006;117:1673–9. [ Links ]
23. Escobosa S. Trombosis venosa profunda como manifestación precoz de la enfermedad de Behçet en la infancia. An Pediatr 2004;61(3):266-9. [ Links ]
24. Letts M, Lalonde F, Davidson D, Hosking M, Halton J. Atrial and venous thrombosis secondary to septic arthritis of the sacroiliac joint in a child with hereditary protein C deficiency. Journal of Pediatric Orthopaedics, 1999;19(2): 156-160. [ Links ]
25. Saavedra-Lozano J, Mejias A, Ahmad N, Peromingo E, Ardura MI, Guillen S. Changing trends in acute osteomyelitis in children: Impact of methicillin-resistant Staphylococcus aureus infections. J Pediatr Orthop. 2008;28:569-575. [ Links ]
26. Dodwell ER. Osteomyelitis and septic arthritis in children: Current concepts. Curr Opin Pediatr. 2013;25:58-63. [ Links ]
27. Paakkonen M, Peltola H. Bone and joint infections. Pediatr Clin North Am. 2013;60:425-436. [ Links ]
28. Peltola H, Paakkonen M. Acute osteomyelitis in children. N Engl J Med. 2014;370:352-360. [ Links ]
29. Vargas-Gutierrez M, Vivas-Moresco M, Ulloa-Gutiérrez R. Trombosis venosa profunda secundaria a osteomielitis, artritis séptica y piomiositis por S. aureus en tres niños de Costa Rica. An Pediatr 2015;82(2):114-5. [ Links ]