Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.11 no.3 Mérida oct. 2013
Calcinosis tumoral: una rara entidad en hiperparatiroidismo terciario.
Miguel Vassallo1, Igor Bello2, Héctor Cantele3.
1 Cátedra de Clínica y Terapéutica Quirúrgica B. Escuela Luis Razetti, Facultad de Medicina. Universidad Central de Venezuela,
2 Departamento Clínico Integral del Norte, Facultad de Ciencias de la Salud. Universidad de Carabobo,
3 Cátedra de Clínica y Terapéutica Quirúrgica D. Escuela Luis Razetti, Facultad de Medicina. Universidad Central de Venezuela.
Dirigir correspondencia a:Igor Bello Madrid; Email: igorbellom@gmail.com
RESUMEN
Objetivo: La calcinosis tumoral es un desorden infrecuente caracterizado por el desarrollo de masas calcificadas en los tejidos periarticulares de las articulaciones. Se presenta caso representativo.
Caso Clínico: Se presenta el caso de una paciente femenina de 34 años con enfermedad renal crónica e hiperparatiroidismo terciario quien presentó un tumor de 40 x 20 cm aproximadamente en la cadera derecha y 10 x 10 cm en la cadera izquierda, ambos sólidos, pétreos, no móviles y poco dolorosos, de 1 año de evolución. Bioquímica sanguínea reveló hiperfosfatemia, hipercalcemia y PTH 1125 pg/mL. En radiografías se apreció calcificación prominente en ambas caderas principalmente la derecha. El tratamiento ofrecido fue paratiroidectomía con autoimplante.
Conclusión: La calcinosis tumoral es un síndrome de calcificación ectópica infrecuente y puede ser una rara complicación del hiperparatiroidismo terciario y de la enfermedad renal crónica.
Palabras clave: Calcinosis tumoral, hiperparatiroidismo terciario, enfermedad renal crónica.
ABSTRACT
Objective: The tumoral calcinosis is an infrequent disorder characterized by the development of calcified masses within the peri-articular soft tissues of large joints. A representative case is presented.
Case presentation: We present a case of a woman patient of 34 years old with chronic renal failure and tertiary hyperparathyroidism who presented a solid tumor of 40 x 20 cm approximately in the right hip and a tumor of 10 x 10 cm in the left hip, stony, nonmovable and little painful since 1 year ago. Blood biochemistry revealed hyperphosphatemia, hypercalcemia and PTH 1125 pg/mL. In x-rays prominent calcification in both hips was appraised mainly the right. The offered treatment was parathyroidectomy with autoimplant.
Conclusion: Tumoral calcinosis is an uncommon ectopic calcification syndrome and may be a rare complication of tertiary hyperparathyroidism and chronic renal failure.
Key words: Tumoral calcinosis, tertiary hyperparathyroidism, chronic renal failure.
Articulo recibido en: Julio 2013. Aceptado para publicación en: Septiembre 2013.
INTRODUCCIÓN
La calcinosis tumoral es una entidad patológica infrecuente caracterizada por masas calcificadas circunscritas en el tejido conectivo periarticular. Estas lesiones principalmente están compuestas por cristales de hidroxiapatita de calcio y fosfato cálcico amorfo1. Fue descrita inicialmente por Giard en 18982 y denominada endotelioma cálcico. El término calcinosis tumoral fue introducido por Inclan y cols. en 19433, quien describió una condición familiar caracterizada por niveles normales de calcio y fosfato sérico normal o elevado. También ha sido usualmente usado para describir calcificación peri articular metastásica secundaria a condiciones subsecuentes de la insuficiencia renal, hiperparatiroidismo, hipervitaminosis D y síndrome de la leche y alcalinos. Estos desórdenes dependen de anormalidades de la homeostasis del cálcio y del fósforo. En contraste, la calcinosis tumoral distrófica ocurre como resultado de una lesión, o de tejido tisular desvitalizado, pero en presencia de bioquímica normal, por ejemplo, posterior a un trauma, infección, inflamación o neoplasia. La causa más frecuente de calcinosis tumoral es la enfermedad renal crónica, con una prevalencia de 0.5% a 1.2% en pacientes en hemodiálisis4. La calcinosis tumoral familiar ocurre con una incidencia significativamente mayor en pacientes con ascendencia Africana pero no tiene predominio por un sexo5. El diagnóstico diferencial incluye otras afecciones que condicionan calcificación ectópica, como la tendinitis cálcica, calcinosis universalis, calcinosis circunscrita, osteocondromatosis sinovial, sarcoma sinovial, miositis osificante, gota y mionecrosis calcificante. Las localizaciones más frecuentes de la calcinosis tumoral son la proximidad de la articulación de la cadera, articulaciones del codo, hombro, pie y muñeca, con predisposición por superficies de extensores1.
En pacientes portadoras de enfermedad renal crónica, la hipocalcemia, la deficiencia de vitamina D y la retención de fosfatos estimula no solo la síntesis y secreción de PTH, sino también la proliferación e hiperplasia de las células paratiroideas, que puede conducir a la hiperplasia difusa o nodular, con potencial proliferativo agresivo de los nódulos que generan el paso de un hiperparatiroidismo secundario a nódulos independientes monoclonales de proliferación autónoma irreversible cuya presentación clínica es el hiperparatiroidismo terciario. Se observa en pacientes con largo tiempo en diálisis o después de transplante renal exitoso en quienes pese a la normalización de casi todas las funciones, las glándulas paratiroides siguen manifestando un cierto grado de autonomía6.
Se presenta a continuación una paciente con hiperparatiroidismo (HPT) terciario por enfermedad renal crónica quién desarrolló una calcinosis tumoral de la cadera con desenlace fatal.
PRESENTACIÓN DEL CASO
Paciente femenina de 34 años de edad, portadora de enfermedad renal crónica terminal por reflujo vesicoureteral en 1990, a la cual se le realizaron 2 trasplantes renales en 1996 y 1999 respectivamente, siendo rechazados ambos, en terapia de reemplazo renal tipo hemodiálisis 4 años previo al primer transplante, y en diálisis peritoneal 3 años posterior al último rechazo del transplante renal (2001), quien desarrolló HPT terciario. Antecedente de nefrectomía bilateral en el año 2002 y menstruaciones irregulares.
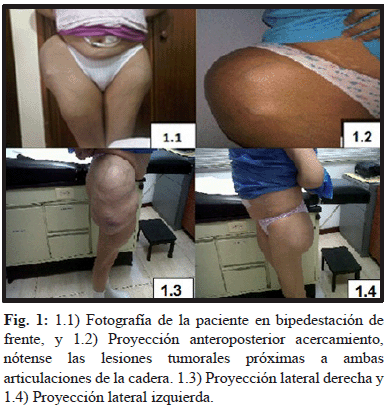
Al examen físico se evidencian lesiones eritematosas difusas en antebrazos cerca de la articulación de la muñeca, disminución de la estatura de aproximadamente 5 cms, dedos en palillo de tambor y tumor de 40 x 20 cm aproximadamente en la cadera derecha y 10 x 10 cm en la cadera izquierda, ambos sólidos, pétreos, no móviles y poco dolorosos de 1 año de evolución (figura 1).
Los exámenes de laboratorio revelaron: PTH 1125 pg/mL, calcio sérico 11,5 mg/dL, fósforo inorgánico 6,5 mg/dL, Fosfatasa alcalina 1399 U/L, Hb 6,8 g/dL. Ultrasonido reveló aumento de volumen de paratiroides en probable relación con hiperplasia y aumento de volumen difuso de la glándula tiroides, probable tiroiditis de Hashimoto. Se realizó Sestamibi donde se aprecia hiperplasia paratiroidea de al menos 2 glándulas. La densitometría ósea reveló osteoporosis severa lumbar especialmente L2-L3, el contenido cortical del cuello del fémur fue imposible determinarlo por la presencia de deformidades en estos niveles lo cual impide una adecuada medición de la densidad mineral. En el survey óseo se apreciaron signos de calcificaciones en arteria radial, cubital y humeral, erosión subperióstica en ambas manos y calcificación prominente en ambas caderas principalmente la derecha (figura 2).
El 9 de febrero de 2011 se realizó paratiroidectomía total más autoimplante de aproximadamente 50 miligramos de tejido paratiroideo en el tercio superior del recto anterior derecho del abdomen. La biopsia reveló hiperplasia de 4 glándulas con predominio de células claras.
La evolución fue satisfactoria, manifestada por aumento de la fuerza muscular de ambos miembros inferiores, mejoría importante en la marcha y en los dolores óseos, dolores moderados en ambas calcificaciones de las caderas. Presentó síndrome de hueso hambriento que se manejo al principio con terapia de restitución de calcio tanto endovenosa como oral, y luego de una semana con terapia solamente oral, resolviéndose a los 18 días del postoperatorio. Control postoperatorio PTH 70 pg/mL, calcio 8,0 mg/dL, fósforo 3,8 mg/dL y fosfatasa alcalina 900 U/L.
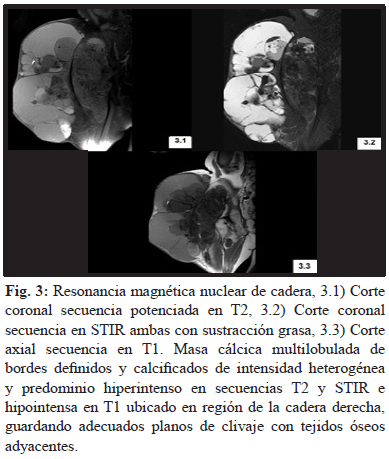
Un año posterior a la cirugía impresionó una disminución de la masa tumoral de la cadera de aproximadamente 25%, realizándose resonancia magnética nuclear de la cadera (figura 3) con fines de objetivar el volumen de la lesión y planificar una cirugía de resección del tumor, sin embargo durante el período de preparación para esta alternativa terapéutica la paciente falleció por un infarto agudo de miocardio.
DISCUSIÓN
La calcinosis tumoral es un desorden infrecuente. Una búsqueda en la literatura médica de Medline en lenguaje inglés revela múltiples descripciones de calcinosis tumoral, y varias entidades clínicas como posibles causas de esta condición2-15; sin embargo, no se encontraron casos descritos de calcinosis en HPT terciario. Es descrita como un tipo familiar, que se presenta en pacientes jóvenes, generalmente saludables en la segunda o tercera década de la vida y frecuentemente afecta a varios hermanos. También se describe como una entidad espontánea o secundaria a hipervitaminosis D y otros desórdenes metabólicos, a enfermedad renal crónica e hiperparatiroidismo, ambas situaciones clínicas presentes en la paciente presentada. Estas condiciones típicamente asociadas a niveles elevados de calcio sérico y fósforo inor gánico.
Como fue descrita originalmente, la calcinosis tumoral puede ser una condición hereditaria o de tipo familiar. El término es rutinario y erróneamente usado para describir algunas lesiones de calcificación de tejidos blandos periarticulares. Histológicamente, estas son idénticas independientemente de la etiología10, lo cual explica por qué las calcificaciones periarticulares son a menudo llamadas calcinosis tumorales. La mayoría de los casos descritos no entran en la definición de calcinosis tumoral. Afortunadamente, el tratamiento es el mismo para todas las condiciones11.
Cuando se presentan lesiones tumorales de tejidos blandos, es pertinente realizar estudios de imágen. Las radiografías típicamente revelan calcificaciones periarticulares que no comprometen intrínsecamente la articulación. En los casos donde la etiología es la enfermedad renal crónica y/o hiperparatiroidismo se puede observar calcificación de los trayectos arteriales en las extremidades, tal como la paciente pesentada. Por ello sugerimos realizar survey óseo a éstos pacientes. Estudios tomográficos a menudo revelarán espacios quísticos involucrados en masas calcificadas, especialmente en las lesiones grandes, y el ultrasonido puede evidenciar acumulación de líquido en el espacio quístico2. Cuando los cambios óseos son pronunciados, el diagnóstico diferencial debería incluir procesos malignos.
El tratamiento de la calcinosis tumoral depende del tamaño y la etiología. La resección quirúrgica es la forma más usual de tratamiento, pero las recurrencias son frecuentes luego de escisiones incompletas o en casos donde hay actividad osteoblástica, el progreso de las lesiones16. En los casos donde la etiología es el hiperparatiroidismo terciario, el tratamiento de ésta entidad es el primer paso en el manejo de la calcinosis, con buenas tasas de éxito17, tal como el caso presentado. La regresión de las lesiones se espera después de la corrección del hiperparatiroidismo. La terapia de depleción del fósforo en estados de hiperfosfatemia primaria ha demostrado tasas de éxito variable18. Otras terapias como el uso de esteroides y radioterapia no son recomendadas19.
REFERENCIAS BIBLIOGRÁFICAS
1. Olsen KM, Chew FS. Tumoral calcinosis: pearls, polemics, and alternative possibilities. Radiographics 2006;26:871- 885. [ Links ]
2. Giard A. Sur la calcification hibernale. C R Soc Biol 1898;10:1013-1015. [ Links ]
3. Inclan A, Leon P, Camejo MG. Tumoral calcinosis. JAMA 1943;121:490-495. [ Links ]
4. Franco M, Van Elslande L, Passeron C, Verdier JF, Barrillon D, Cassuto-Viguier E, Pettelot G, Bracco J. Tumoral calcinosis in hemodialysis patients: a review of three cases. Rev Rhum Engl Ed 1997;64:59-62. [ Links ]
5. Harkess JW, Peters HJ. Tumoral calcinosis: a report of six cases. J Bone Joint Surg Am 1967;49:721-731. [ Links ]
6. Bilezikian Jp, Khan AA, Potts JT, on behalf of the Third International Workshop on Management of Asymptomatic Primary Hyperparathyroidism. Guidelines for Management of Asymptomatic Primary Hyperparathyroidism: Summary Statement from the Third International Workshop. J clin Endocrinol Metabol 2009;94:335-339. [ Links ]
7. Jones G, Kingdon E, Sweny P, Davenport A. Tumoral calcinosis and calciphylaxis presenting in a dialysis patient. Nephrol Dial Transplant 2003;18:2668–2670. [ Links ]
8. Kim HS, Suh JS, Kim YH, Park SH. Tumoral calcinosis of the hand: three unusual cases with painful swelling of the small joints. Arch Pathol Lab Med 2006;130:548–551. [ Links ]
9. Murai S, Matsui M, Nakamura A. Tumoral calcinosis in both index fingers: a case report. Scand J Plast Reconstr Surg Hand Surg 2001;35:433–435. [ Links ]
10. Olsen KM, Chew FS. Tumoral calcinosis: pearls, polemics, and alternatives. Radiographics 2006;26:871–885. [ Links ]
11. Polykandriotis EP, Beutel FK, Horch RE, Grunert J. A case of familial tumoral calcinosis in a neonate and review of the literature. Arch Orthop Trauma Surg 2004;124:563–567. [ Links ]
12. Savaci N, Avunduk MC, Tosun Z, Hosnuter M. Hyperphosphatemic tumoral calcinosis. Plast Reconstr Surg 2000;105:162–165. [ Links ]
13. Tadjalli HE, Kessler FB, Abrams J. Tumoral calcinosis of the triangular fibrocartilage complex: a case report. J Hand Surg 1997;22A:350–353. [ Links ]
14. Tezelman S, Siperstein AE, Duh QY, Clark OH. Tumoral calcinosis. Controversies in the etiology and alternatives in the treatment. Arch Surg 1993;128:737–744. [ Links ]
15. Tong MKH, Siu YP. Tumoral calcinosis in end stage renal disease. Postgrad Med J 2004;80:601. [ Links ]
16. Harkess JW, Peters HJ. Tumoral calcinosis: a report of six cases. J BoneJoint Surg Am 1967; 49:721-731. [ Links ]
17. McGregor D, Burn, J, Lynn K, Robson R. Rapid resolution of tumoral calcinosis after renal transplantation. Clin Nephrol 1999;51:54–58. [ Links ]
18. Kirk TS, Simon MA. Tumoral calcinosis: report of a case with successful medical management. J Bone Joint Surg Am 1981; 63:1167-1169. [ Links ]
19. Thomson JE, Tanner FH. Tumoral calcinosis. J Bone Joint Surg Am 1949; 31:132-135. [ Links ]