Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Venezolana de Endocrinología y Metabolismo
versión impresa ISSN 1690-3110
Rev. Venez. Endocrinol. Metab. vol.15 no.2 Mérida jun. 2017
Dislipidemia en Diabetes Mellitus Tipo 1: Características y factores de riesgo asociados en pacientes del Instituto Autónomo Hospital Universitario de Los Andes, Mérida, Venezuela.
Darwing Villalta, Yajaira Briceño, Tibisay Miranda, Mariángel Abbate, Gustavo Hernández, Mariela Paoli.
Unidad de Endocrinología, Instituto Autónomo Hospital Universitario de Los Andes (IAHULA), Mérida, Venezuela.
Dirigir correspondencia a: Darwing Villalta. Email: darwingvillalta@hotmail.com
RESUMEN
Objetivo: Conocer las características clínicas, de laboratorio y los factores de riesgo asociados para la presentación de dislipidemia, de los pacientes con Diabetes Mellitus tipo 1 (DM1) de la Unidad de Endocrinología del IAHULA.
Métodos: Estudio observacional, retrospectivo y descriptivo, basado en la data de 63 pacientes con DM1. Se recolectaron de su última consulta, edad, sexo, examen físico, tratamiento y datos de laboratorio para establecer el control metabólico.
Resultados: El 56% de los pacientes era del sexo masculino y 44% del femenino, la edad promedio fue 17,43±8,89 años con rango de 3 a 44 años, la mayoría entre 11 y 18 años. El normopeso predominó (69,8%), seguido por sobrepeso-obesidad (27,9%), siendo éste más frecuente en el sexo femenino (50% vs 11,5%; p=0,008). El 73% presentó mal control metabólico, sin diferencias por sexo, edad y estado nutricional. El 60,3% presentó dislipidemia, principalmente hipercolesterolemia (cTotal alto 42,9% y cLDL alto 27%), seguida por elevación de triglicéridos (17,5%) y en menor frecuencia cHDL bajo (14,3%). La dislipidemia se asoció de manera significativa con sexo femenino, sobrepeso-obesidad y mal control metabólico (p<0,03). El mal control metabólico fue el factor más influyente en la presentación de dislipidemia y representó un riesgo 6 veces mayor de padecerla.
Conclusión: En este grupo de pacientes con DM1 se observó una alta frecuencia de dislipidemia, principalmente hipercolesterolemia, en asociación con el mal control metabólico, el sexo femenino y el sobrepeso-obesidad. Son necesarias diferentes estrategias terapéuticas para evitar el exceso de peso y mejorar el control metabólico.
Palabras clave: Diabetes Mellitus tipo 1, dislipidemia, control metabólico.
Dyslipidemia and Type 1 Diabetes Mellitus: Characteristics and risk factors associated with patients of the Autonomous Institute of the Hospital Universitario de Los Andes, Mérida, Venezuela.
ABSTRACT
Objective: To know the clinical and laboratory characteristics and the associated risk factors for the presentation of dyslipidemia of the patients with type 1 Diabetes Mellitus (T1D) from the Endocrinology Unit of the IAHULA.
Methods: Observational, retrospective and descriptive study, based on the data from 63 patients with T1D. Age, sex, physical examination, treatment, and laboratory data to establish metabolic control, were collected from the last visit.
Results: Fifty-six percent of patients were male and 44% female, mean age was 17.43 ± 8.89 years with a range of 3 to 44 years. Most were in the range of 11-18 years. The normal weight predominated in 69.8%, followed by overweight-obesity in 27.9%, this being significantly more frequent in females (50% vs 11.5%; p=0.008). Seventy-three percent had poor metabolic control, with no differences by sex, age and nutritional status. The 60.3% had dyslipidemia, mainly hypercholesterolemia (high Total-c 42.9% and high LDL-c 27%), followed by elevated triglycerides (17.5%) and less frequently low HDL-c (14.3%). Dyslipidemia was significantly associated with female sex, overweight-obesity and poor metabolic control (p <0.03). Poor metabolic control was the most influential factor in the presentation of dyslipidemia and represents a 6-fold increased risk of developing it.
Conclusion: In this group of patients with DM1 a high frequency of dyslipidemia, mainly hypercholesterolemia was observed, in association with poor metabolic control, female sex and overweight-obesity. Different therapeutic strategies are needed to prevent excess weight and improve metabolic control.
Keywords: Type 1 Diabetes Mellitus, dyslipidemia, metabolic control.
Articulo recibido en: Febrero 2017. Aceptado para publicación en: Mayo 2017.
INTRODUCCIÓN
La diabetes mellitus tipo 1 (DM1) es una enfermedad compleja, crónica, que requiere cuidados médicos continuos con estrategias para la reducción de múltiples factores de riesgo, más allá del control glucémico1. La presencia de dislipidemia incrementa la frecuencia y severidad de las complicaciones crónicas asociadas a diabetes2, las cuales comprenden nefropatía, neuropatía, retinopatía y condiciones cardiovasculares que afectan la expectativa y calidad de vida de estos pacientes3.
Varias organizaciones profesionales como la American Diabetes Association (ADA)4, American Academy of Pediatrics5, International Society of Pediatric and Adolescent Diabetes6, recomiendan intensificar el control de la glucemia, dieta saludable y ejercicio como terapia inicial para la dislipidemia en jóvenes con DM17.
La fisiopatología de las anormalidades lipídicas no ha sido completamente dilucidada, pero la hiperglucemia e hiperinsulinemia periférica, como resultado de la administración de insulina subcutánea, probablemente desempeñen un rol8. En caso de mal control metabólico, los pacientes con DM1 pueden presentar incremento en triglicéridos plasmáticos, debido al aumento en la producción de lipoproteína de muy baja densidad (very low-density lipoprotein-VLDL), promovida por la mayor concentración de ácidos grasos libres circulantes, secundario a la deficiencia relativa de insulina9,10. Estos pacientes también presentan niveles de colesterol de la lipoproteína de baja densidad (low-density lipoprotein-cLDL) elevados comparados con individuos no diabéticos y con pacientes con DM1 con buen control metabólico11.
La insulina juega un rol central en el metabolismo de los lípidos12. En el tejido adiposo inhibe la lipasa sensible a hormonas, ejerciendo un efecto antilipolítico, de este modo promueve el depósito de triglicéridos en los adipocitos y reduce la liberación de ácidos grasos libres desde el tejido adiposo a la circulación. En no diabéticos, puede inducir disminución de 67% del contenido de triglicéridos de las VLDL13. La insulina reduce la producción de VLDL al disminuir los ácidos grasos libres circulantes, que son sustratos para su formación, y también por un efecto inhibidor directo en los hepatocitos14.
En los pacientes con control glucémico óptimo, los triglicéridos plasmáticos pueden encontrarse normales o discretamente disminuidos. Esto puede deberse a la menor producción de VLDL, debido a niveles aumentados de insulina plasmática como consecuencia de la administración subcutánea de insulina15. También la hiperinsulinemia periférica puede estar asociada con un aumento de la actividad de lipoprotein lipasa (LPL), que podría ser un factor adicional responsable de la reducción de triglicéridos plasmáticos16.
Se ha descrito que en los pacientes con adecuado control metabólico el cLDL puede estar disminuido en plasma como consecuencia de esa menor producción de VLDL; adicionalmente, el colesterol de la lipoproteína de alta densidad (high-density lipoprotein: cHDL) puede encontrarse normal o ligeramente aumentado17 a expensas del incremento de la subfracción HDL2 y HDL3, como consecuencia del incremento de la actividad de LPL y actividad de lipasa hepática normal secundaria a la hiperinsulinemia periférica18.
Dado que como se ha señalado, los pacientes con DM1 presentan desórdenes en los lípidos, que pueden promover la aterogénesis8, con consecuencias trascendentales para los pacientes, se planteó este estudio, con el fin de conocer las características clínicas, de laboratorio y los factores de riesgo asociados con la presentación de dislipidemia, de los pacientes con DM1 del Servicio de Endocrinología del IAHULA
MATERIALES Y MÉTODOS
Se realizó un estudio observacional, retrospectivo y descriptivo, con base en la data de un estudio previo19 donde se obtuvieron los datos de las historias clínicas de 105 pacientes con DM1, que acudieron a la Consulta Externa del Servicio de Endocrinología del Instituto Autónomo Hospital Universitario de Los Andes (IAHULA). En el actual análisis se incluyeron 63 pacientes cuyos valores de lípidos habían sido reflejados en la historia clínica. Se recolectaron los siguientes datos: edad, sexo, examen físico, tratamiento, datos de laboratorio y control metabólico en su última consulta.
Con base en los hallazgos del examen físico se calculó el índice de masa corporal (IMC) para determinar el estado nutricional de los pacientes según la fórmula de Quetelec (IMC=Peso/Talla2) y se consideraron como referencia las tablas venezolanas de FUNDACREDESA20 en menores de 18 años: obesidad si el IMC es >percentil (pc) 97, sobrepeso si es > pc 90 y ≤ pc 97, normopeso si se encuentra entre pc 10 y pc 90 y bajo IMC si se encuentra <pc 10. En mayores de 18 años se consideró IMC según la clasificación de la Organización Mundial de la Salud21 así: bajo peso < 18,50 kg/m2 de superficie corporal, normal entre 18,50 -24,99 kg/m2SC; sobrepeso entre 25-29,99 kg/m2SC y obesidad mayor a 30 kg/m2SC.
Para determinar el control metabólico se tomó el valor de la HbA1c de la última consulta. Según la ADA 2017, buen control: <7,5%; mal control >7,5%, para todos los rangos de edad de la infancia22, y en los adultos, se consideró buen control si la HbA1c era menor a 7%24. En caso de no contar con la determinación de HbA1c, se clasificaron según el promedio anual de la glucemia en ayunas, considerándose en todos los rangos de edad de la infancia buen control si los valores de glucemia estaban entre 90 y130 mg/ dL22 y en los adultos si se encontraban entre 80 y 130 mg/dL23.
Los lípidos séricos fueron analizados empleando los siguientes puntos de corte: para el diagnóstico de colesterol total elevado se estableció > 170 mg/ dL según FUNDACREDESA24 (percentil 90 de la referencia nacional); el diagnóstico de triglicéridos elevados ≥ 100 mg/dL para niños entre 0 y 9 años y ≥ 130 mg/dL entre 10 y 19 años y colesterol HDL disminuido <40 mg/dL, con base a las recientes recomendaciones de la Sociedad Endocrina25. Se consideró colesterol LDL elevado, >100 mg/dL, según lo señalado por las estándares de la ADA 2017 para pacientes diabéticos22.
El método para procesar lipidograma y glucemia, fue colorimétrico enzimático, y Hb1Ac por turbidimetría, la mayoría de ellos realizados en el Laboratorio de Hormonas del IAHULA.
Análisis Estadístico: Las variables cuantitativas se presentaron en promedio y desviación estándar y las categóricas en número y porcentaje. La diferencia estadística entre las variables cuantitativas se determinó con la prueba T de student para muestras no pareadas, ya que todas las variables mostraron una distribución normal y la asociación entre las variables categóricas se estableció mediante la aplicación del chi cuadrado y la determinación de Odds ratio cuando fue pertinente. Se realizó un análisis de regresión logística con la presencia o no de dislipidemia como variable dependiente y con las variables que tuvieron asociación significativa como variables independientes. Se tomó como significativo el valor de p ≤ 0,05. Los datos obtenidos fueron procesados en el programa estadístico SPSS, versión 20.
RESULTADOS
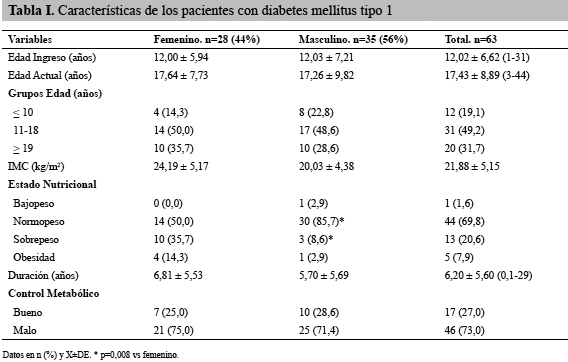
Las características clínicas y paraclínicas de los 63 pacientes con DM1 al momento de su última evaluación médica se presentan en la Tabla 1. De los pacientes incluidos en el estudio, 28 fueron del sexo femenino (44%) y 35 del masculino (56%). El grupo etario más frecuente correspondió al categorizado en el rango entre 11 a 18 años de edad, con un total de 31 pacientes (49,2%) seguido de 20 pacientes mayores de 19 años que correspondieron al 31,7%.
El promedio de edad al ingreso de la población incluida en el estudio fue de 12,02 ±6,62 años, siendo la edad mínima 1 año y la máxima 31 años y el promedio de edad actual de los pacientes fue de 17,43 ±8,89 años, siendo la edad mínima 3 años y la máxima 44 años. La edad y su distribución fueron similares entre los sexos femenino y masculino.
En cuanto al estado nutricional de los pacientes incluidos en el estudio, el 69,8% (n=44) se encontraba en normopeso, seguido de 20,6% (n=13) en sobrepeso y 7,9% (n=5) en obesidad; sólo un paciente masculino se encontraba en la categoría bajopeso. El sobrepeso-obesidad fue significativamente más frecuente en el sexo femenino (50% vs 11,5%; p=0,008). Con respecto a la duración de la diabetes, el promedio de la población incluida en el estudio fue de 6,20 ±5,60 años, con un amplio rango que comprende desde 0,1 hasta 29 años de duración. Esta variable no presentó diferencia significativa con respecto al sexo.
Al considerar el control metabólico se denota que el 73% (n=46) presentó mal control, mientras que el 27% (n=17) exhibió buen control de la diabetes, sin diferencia significativa por sexo (Tabla I). A pesar de que hubo una mayor frecuencia de mal control en el grupo de pacientes de mayor edad (85% en ≥ 19 años vs 64,5% en 11-18 años y 75% en ≤ 10 años) y en el grupo con sobrepeso-obesidad (83,3% vs 68,9% en bajo-normopeso), estas diferencias no fueron significativas estadísticamente (datos no mostrados). Cabe destacar que el 87% de los pacientes usaban como tratamiento insulina NPH y cristalina y 13% usaban análogos de insulina (datos no mostrados).
En lo concerniente al punto de interés de este trabajo, la Figura 1 muestra la frecuencia de dislipidemia en los pacientes estudiados con DM1, y el tipo de lípido alterado. Se registró dislipidemia en 60,3% de los pacientes, presentándose más frecuentemente elevación del colesterol total (42,9%), seguido por la elevación del cLDL en 27% de la muestra, triglicéridos elevados en 17,5% de los pacientes y menos frecuentemente cHDL bajo (14,3%).
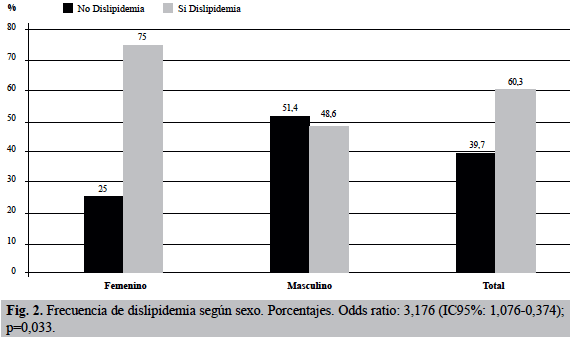
La dislipidemia fue más frecuente en el sexo femenino (75%, n=21) que en el masculino (48,6%, n=17), como se observa en la Figura 2. El riesgo de presentar dislipidemia fue 3 veces mayor si el paciente era de sexo femenino (Odds ratio: 3,176; IC95%: 1,076-0,374; p=0,033).
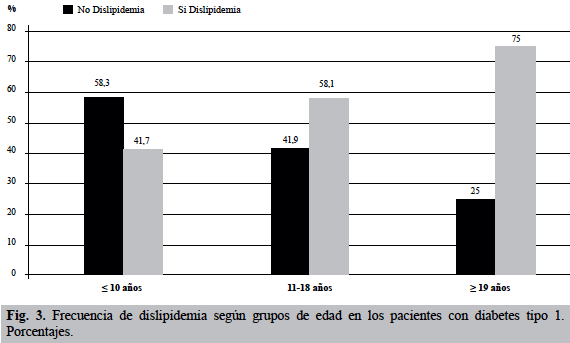
Al asociar la frecuencia de dislipidemia con los grupos de edad, se observa que el grupo ≥ 19 años mostró la mayor frecuencia de dislipidemia, 75% de los casos, seguido del grupo de 11 a 18 años, con 58,1% de dislipidemia, y la menor frecuencia se observó en el grupo de menor edad, con 41,7%, como se observa en la Figura 3. Esta asociación no llegó a ser estadísticamente significativa.
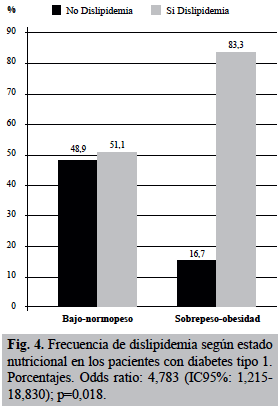
Para optimizar los cálculos estadísticos, y por la escasa frecuencia de pacientes con bajo IMC y con obesidad, el estado nutricional se agrupó en bajo-normopeso y sobrepeso-obesidad. La dislipidemia se asoció con una frecuencia estadísticamente mayor con sobrepeso-obesidad como se observa en la Figura 4, pues el 83,3% (n=15) de 18 pacientes presentaron dislipidemia, versus el 51,1% en pacientes con bajo-normopeso (p=0,018). Con base en estos hallazgos se estableció que el riesgo de presentar dislipidemia fue casi 5 veces mayor si el paciente presentaba sobrepeso-obesidad (Odds ratio: 4,783; IC95%: 1,215-18,830).
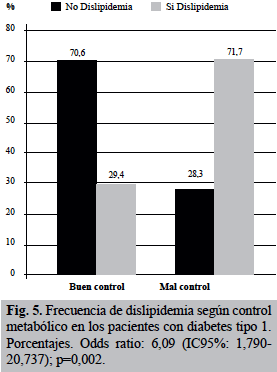
En la Figura 5 se muestra la asociación entre el control metabólico y la presencia o no de dislipidemia; se observó una clara y significativa mayor frecuencia de dislipidemia en pacientes con mal control metabólico en comparación con aquellos en buen control (71,7% n=33 vs 29,4% n=5; p=0,002). El riesgo de presentar dislipidemia fue 6 veces mayor si el paciente tenía mal control metabólico (Odds ratio: 6,09; IC95%: 1,790-20,737). Es de hacer notar que la duración de la diabetes, en este grupo de pacientes, no se asoció con la presencia de dislipidemia, el 51,6% (n=16) con duración de la diabetes menor a 5 años presentó dislipidemia y el 68,8% (n=22) con enfermedad de más de 5 años de evolución.
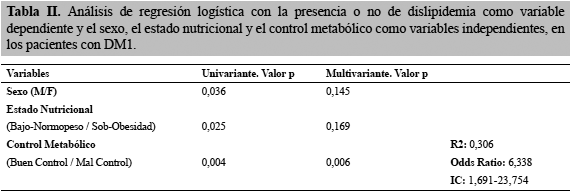
Se realizó un análisis de regresión logística con la presencia o no de dislipidemia como variable dependiente y con las variables que tuvieron asociación significativa, sexo, estado nutricional y control metabólico, como variables independientes, con el objeto de determinar cuál de ellas tenía más peso sobre la presencia de dislipidemia. Se observó que en el análisis univariante, las tres variables independientes fueron significativas, sin embargo en el multivariante, el sexo y el estado nutricional perdieron su significancia, quedando establecido que el control metabólico fue la variable de mayor influencia, con un R2 de 0,306, esto es, explica el 30% de los casos con dislipidemia y un riesgo relativo indirecto u odds ratio de 6,338 (IC 95%: 1,691-23,754), es decir, un riesgo, ajustado para el sexo y el estado nutricional, 6 veces mayor de presentar dislipidemia si el paciente con DM1 tenía mal control metabólico (Tabla 2).
DISCUSIÓN
Este estudio permitió conocer las características clínicas y de laboratorio en relación a la presencia de dislipidemia en los pacientes con DM1. No se encontraron diferencias en cuanto al promedio de edad al ingreso y la edad actual según el sexo de los pacientes. Se encontró que el 60,3 % de los pacientes con DM1 que acuden a la consulta del Servicio de Endocrinología del IAHULA presentan dislipidemia.
La frecuencia de dislipidemia en pacientes con DM1 varía en diferentes estudios. Redondo y col26 reportaron una prevalencia de dislipidemia del 3,8% en 11348 pacientes con DM1 con edades entre 2 y 18 años. Los autores atribuyen esta tasa baja de dislipidemia a que los sujetos incluidos en el estudio eran predominantemente jóvenes, activos y el número de obesos era bajo. En un estudio reciente2, la prevalencia encontrada de dislipidemia en pacientes con DM1 fue 26,2% (n=53) de 202 niños y adolescentes con edades entre 3 y 18 años. Otro estudio encontró prevalencia de dislipidemia de 30,3%27. Por su parte Homma y col28 reportan que la tasa de dislipidemia entre 239 pacientes con DM1 de Brasil, fue de 72,5%; demostraron que se presentaba a expensas de hipercolesterolemia y menos frecuentemente debida a hipertrigliceridemia. Los autores describen que la alta tasa de dislipidemia fue debida al amplio rango de edad de los participantes (desde los 5 años hasta más de 19 años), estilo de vida sedentario, consumo de carbohidratos y obesidad con el incremento de la edad. Los hallazgos de este estudio soportan lo evidenciado en nuestra investigación, donde obtuvimos una alta frecuencia de dislipidemia en pacientes con rangos de edad de 3 a 44 años, y en la cual la hipertrigliceridemia sólo se presentó en 17,5% y la hipercolesterolemia fue la alteración más frecuente, en 42,9% de los pacientes con DM1.
Al caracterizar por separado cada uno de los desórdenes lipídicos en la presente investigación, se detecta que la elevación del colesterol total (cTotal) fue el hallazgo más frecuente (42,9%), seguido por el cLDL (27%); estos porcentajes representan cifras discretamente inferiores a las informadas por Dalsgaard y col29, quienes evaluaron a 93 individuos con edad promedio en el momento de entrada en el estudio de 11,1 ± 2,66 años y promedio de duración de la enfermedad de 6,1 ± 3,2 años y buen control metabólico en 63,3% de los participantes, según el valor de HbA1c establecida por ADA en la fecha del estudio, el cual difiere del empleado en la actual investigación que es más estricto. Detectaron cTotal elevado en 64,9% de los pacientes estudiados y cLDL elevado en 41,9%.
Con respecto a la elevación del cLDL, Maahs y col7 encontraron en Estados Unidos una frecuencia de 12,1% en la muestra de pacientes evaluados. Esta cifra es más baja que la detectada en el presente trabajo de investigación, sin embargo aquel estudio incluyó 1193 pacientes con DM1 muy jóvenes (la mayoría menores de 18 años) en comparación con nuestro estudio, seguidos durante dos años, con edad promedio en la primera consulta de 10,6 ± 4,1 años, 48% de ellos eran de sexo femenino, con duración de la enfermedad de 10 ± 7 meses y promedio de HbA1c de 7,7% ± 1,4%, de lo cual se infiere que existía buen control metabólico al ingresar al estudio y que los pacientes tenían menos de 5 años del diagnóstico de la enfermedad. Un estudio latinoamericano30 encontró en Brasil cifras de cLDL elevado en 45% (n=258) de 573 pacientes con DM1, seguidos durante 20 años.
Los triglicéridos se encontraron elevados en 17,5% de los pacientes de la actual investigación, por su parte Marcovecchio y col31 informaron que 20,1% de 895 pacientes presentaron dicha hallazgo, lo cual demuestra que no es el principal tipo de lípido que se altera en pacientes con DM1.
La disminución de cHDL fue la alteración lipídica menos frecuente en nuestro estudio (14,3%), lo cual guarda relación con lo publicado en la literatura17. En el estudio de Homma y col28, la disminución de cHDL se encontró en 21,7% de los pacientes, constituyendo la segunda alteración lipídica menos frecuente en esa muestra.
En relación a la asociación entre control metabólico y dislipidemia, un estudio prospectivo con 895 pacientes con DM1 reveló que la HbA1c se correlacionó independientemente con el nivel de cLDL, colesterol no HDL y triglicéridos, indicando que estos trastornos fueron más observados en pacientes con pobre control glucémico31. En dicha investigación, 20,1% de los pacientes tenía triglicéridos plasmáticos por encima de 150 mg/dL (1,7mmol/L), 9,6% tenía cLDL mayor a 130 mg/dL (3,4mmol/L) y 25,9% tenía colesterol no HDL por encima de 130 mg/dL (3,4mmol/L). Estos hallazgos son similares a los obtenidos en la presente investigación donde se evidenció que el mal control metabólico se asoció significativamente con la presencia de dislipidemia. El 71,7% de los pacientes con mal control metabólico presentó dislipidemia, por su parte sólo 29,4% de los pacientes con buen control metabólico la presentaron. A esta conclusión ya habían llegado los autores del Diabetes Control and Complications Trial (DCCT) hace más de dos décadas. En dicho estudio la reducción de HbA1c
se correlacionó positivamente con el cTotal, el cLDL y los triglicéridos32. Por otra parte, en un estudio con 512 jóvenes con DM1 y 188 controles jóvenes no diabéticos apareados, los pacientes con control subóptimo (HbA1c ≥7,5%) tenían considerable y cuantitativamente más trastornos lipídicos que aquellos con control óptimo (HbA1c < 7.5%) 11. También Bulut y col2, informaron que el promedio de HbA1c se encontró significativamente más alto en pacientes con dislipidemia (p <0,05). En su estudio, los tipos más frecuentes de dislipidemia fueron la hipercolesterolemia total (15,8%) e hipergliceridemia (12,9%). Por su parte Rodrigues y col30 detectaron buen control metabólico (HbA1c <7,0%) sólo en 22% de la muestra de su estudio (n=573); el 50,5% de los pacientes eran de sexo masculino, con edad media de 33 ± 13 años, tiempo medio de duración de DM1 de 16 ± 9 años, promedio de IMC de 23,6 ± 6,5 kg/m2. Señalan que la ausencia de un equipo multidisciplinario para la atención de los pacientes con DM1 y problemas socioeconómicos dificultaron la adherencia al tratamiento, a la alimentación balanceada y al auto monitoreo de glicemia.
Con respecto a la asociación entre sexo y dislipidemia, en la actual investigación el género femenino fue el más afectado por dislipidemia, a pesar de que 56% de los participantes eran de sexo masculino. La asociación de ambas variables categóricas permitió estimar que pertenecer al sexo femenino en este grupo de pacientes, aumentó 3 veces el riesgo de presentar dislipidemia. Pérez y col33, estudiaron en España un total de 334 adultos con DM1 y 803 sujetos no diabéticos, (54% hombres, 46% mujeres, edad promedio de 31,3 ± 10,2 años [rango, 18-71 años], promedio de duración de la enfermedad 7,9 ± 9,3 años y promedio de HbA1c de 8,5% ± 2%), donde las mujeres diabéticas mostraron más hipercolesterolemia que las no diabéticas (15,6% vs 8,5%, p = 0,04). Se afirma que las mujeres pierden su efecto protector del sexo contra el desarrollo de enfermedad cardiovascular cuando tienen diabetes y que presentan una prevalencia de aterosclerosis que se aproxima o es igual a la de los hombres, y una vez que tienen enfermedad coronaria, su pronóstico es peor34. Señalan que los mecanismos que vinculan la diabetes a este riesgo son poco conocidos. Comentan que el hallazgo de perfiles lipídicos menos favorables en mujeres con DM1 podría explicar, al menos en cierta medida, su falta de protección. Las mujeres, pero no los hombres, con DM1 presentaron mayores concentraciones de c-LDL y una mayor prevalencia de hipercolesterolemia cuando el control de la glucemia fue deficiente. Aseveran que las disparidades entre los sexos en el perfil lipídico podrían desempeñar un papel en el impacto más negativo que tiene la diabetes sobre el riesgo cardiovascular en las mujeres que en los hombres35.
Otro estudio31 determinó que las mujeres tenían niveles de lípidos más altos, entre las cuales la hipercolesterolemia era la más común y que la edad, la duración de la diabetes, el IMC y nivel de HbA1c se asociaron con anomalías lipídicas. Alves y col36 por su parte reportaron mayor incidencia de dislipidemia en el grupo femenino (34,7%) en comparación con los hombres (25,3%). Homma y col28 también observaron mayor prevalencia de dislipidemia (81,7%) con niveles más bajos de cHDL (23,1%) en mujeres; afirman que este hallazgo sugiere que el género femenino puede ser en sí mismo, un factor de riesgo para dislipidemia en pacientes jóvenes con DM1.
En lo concerniente al estado nutricional, varios estudios han reportado que el sexo femenino presenta IMC más alto que los varones2,28,37. Según Chowdhury38, las niñas llegan a la pubertad más temprano que los varones y el aumento del efecto de los estrógenos en ellas, puede resultar en una tendencia al aumento de peso. Debido a la alteración del equilibrio psicológico y hormonal y a las dificultades de adaptación en la pubertad, el control metabólico de la DM es más difícil y la tasa de mal control metabólico es alta en estos casos. Además de estos factores, los cambios en los hábitos alimenticios con escasa adherencia al tratamiento están asociados con una mayor frecuencia de dislipidemia39. Bulut y col2 encontraron en su estudio que el IMC era significativamente más alto en las participantes de sexo femenino que en los de sexo masculino (p < 0,05), lo cual es similar a lo encontrado en la actual investigación donde el 50% de las femeninas presentaron IMC en sobrepeso-obesidad versus 11,5% de los masculinos (p=0,008).
Para Minges y col40, la etiología de la obesidad es multifactorial, consecuencia de un desequilibrio entre la ingesta calórica y el gasto energético asociado con factores genéticos, ambientales y de comportamiento, estilo de vida sedentario, dietas desequilibradas y una mayor ingesta de alimentos. Además, se han observado aumentos excesivos de peso en pacientes con DM1 sometidos a terapia intensiva con insulina. Este autor asevera que la obesidad se asocia con varias comorbilidades endocrinas y metabólicas, incluyendo hipertensión arterial sistémica y dislipidemia y la considera un factor de riesgo independiente para el aumento de la mortalidad. En el presente estudio, los pacientes con sobrepeso -obesidad tenían 5 veces más riesgo de presentar dislipidemia que los pacientes con normopeso.
Con referencia a la duración de la diabetes y la presencia de dislipidemia no se encontró asociación estadísticamente significativa en este estudio, hallazgo similar al encontrado por Southern et al41, quienes evaluaron durante 3 años a sujetos con DM1 con edades en el rango de 12 a 25 años, constatando que la edad y duración de la diabetes no estaban relacionadas con cambios en los niveles de cLDL.
Aunque no se encontró diferencia estadísticamente significativa en la frecuencia de dislipidemia considerando la edad en la muestra total, los pacientes con edad ≥19 años tuvieron más dislipidemia que los otros grupos. Esto discrepa con lo reportado por Homma y col28, quienes informan que los pacientes entre 10 y 18,9 años tuvieron más dislipidemia (cTotal más alto) que los otros grupos.
Con base a todo lo expuesto anteriormente, se concluye que este estudio permitió demostrar una alta frecuencia de dislipidemia entre nuestros pacientes con DM1, principalmente hipercolesterolemia, así como la asociación significativa entre la presencia de dislipidemia y el sexo femenino, el sobrepeso-obesidad y el mal control metabólico, destacando que al ajustar estas variables entre sí en el análisis de regresión multivariante, el mal control metabólico fue el factor más influyente en la presentación de dislipidemia. El exceso de peso y el mal control metabólico son factores de riesgo modificables en pacientes jóvenes y adultos con DM1, por lo que se deben evitar con las diferentes estrategias terapéuticas, tanto en estilo de vida como con medicamentos, con el objeto de prevenir los trastornos lipídicos y el consecuente desarrollo de enfermedades cardiovasculares.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. American Diabetes Association. Glycemic targets. Sec. 6. In Standards of Medical Care in Diabetes-2017. Diabetes Care 2017;40 (Suppl. 1):S1-S2. [ Links ]
2. Bulut T, Demirel F, Metin A. The prevalence of dyslipidemia and associated factors in children and adolescents with type 1 diabetes. J Pediatr Endocrinol Metab 2017;30:181-187. [ Links ]
3. Feitosa AC, Feitosa-Filho GS, Freitas FR, Wajchenberg BL, Maranhão RC. Lipoprotein metabolism in patients with type 1 diabetes under intensive insulin treatment. Lipids Health Dis 2013;11:12-15. [ Links ]
4. Silverstein J, Klingensmith G, Copeland K, Plotnick L, Kaufman F, Laffel L, Deeb L, Grey M, Anderson B, Holzmeister LA, Clark N, American Diabetes Association. Care of children and adolescents with type 1 diabetes: a statement of the American Diabetes Association. Diabetes Care 2005;28:186-212. [ Links ]
5. Daniels SR, Greer FR, Committee on Nutrition. Lipid screening and cardiovascular health in childhood. Pediatrics 2008;122:198-208. [ Links ]
6. Donaghue KC, Chiarelli F, Trotta D, Allgrove J, Dahl- Jorgensen K, International Society for Pediatric and Adolescent Diabetes. ISPAD clinical practice consensus guidelines 2006-2007. Microvascular and macrovascular complications. Pediatr Diabetes 2007;8:163-170. [ Links ]
7. Maahs DM, Dabelea D, D'Agostino RB Jr, Andrews JS, Shah AS, Crimmins N, Mayer-Davis EJ, Marcovina S, Imperatore G, Wadwa RP, Daniels SR, Reynolds K, Hamman RF, Dolan LM, SEARCH for Diabetes in Youth Study. Glucose control predicts 2-year change in lipid profile in youth with type 1 diabetes. J Pediatr 2013;162:101-107. [ Links ]
8. Vergès B. Lipid disorders in type 1 diabetes. Diabetes Metab 2009;35:353-360. [ Links ]
9. Dullaart RP. Plasma lipoprotein abnormalities in type 1 (insulin-dependent) diabetes mellitus. Neth J Med 1995;46:44-54. [ Links ]
10. Nikkilä EA, Kekki M. Plasma triglyceride transport kinetics in diabetes mellitus. Metabolism 1973;22:1-22. [ Links ]
11. Guy J, Ogden L, Wadwa RP, Hamman RF, Mayer-Davis EJ, Liese AD, D'Agostino R Jr, Marcovina S, Dabelea D. Lipid and lipoprotein profiles in youth with and without type 1 diabetes: the SEARCH for Diabetes in Youth case-control study. Diabetes Care 2009;32:416-420. [ Links ]
12. Vergès B. Insulin sensitiviy and lipids. Diabetes Metab 2001; 27:223-227 [ Links ]
13. Lewis GF, Uffelman KD, Szeto LW, Weller B, Steiner G. Effects of acute hyperinsulinemia on VLDL triglyceride and VLDL apo B production in normal weight and obese individuals. Diabetes 1993;42:833-842. [ Links ]
14. Malmström R, Packard CJ, Caslake M, Bedford D, Stewart P, Yki-Järvinen H, Shepherd J, Taskinen MR. Effects of insulin and acipimox onVLDL1 andVLDL2 apolipoprotein B production in normal subjects. Diabetes 1998;47:779-787. [ Links ]
15. Dashti N, Wolfbauer G. Secretion of lipids, apolipoproteins, and lipoproteins by human hepatoma cell line. HepG2: effects of oleic acid and insulin. J Lipid Res 1987;28:423-36. [ Links ]
16. Nikkilä EA, Huttunen JK, Ehnholm C. Postheparin plasma lipoprotein lipase and hepatic lipase in diabetes mellitus. Relationship to plasma triglyceride metabolism. Diabetes 1977;26:11-21. [ Links ]
17. Winocour PH, Durrington PN, Ishola M, Anderson DC. Lipoprotein abnormalities in insulin-dependent diabetes mellitus. Lancet 1986;1:1176-1178. [ Links ]
18. Kahri J, Groop PH, Viberti G, Elliott T, Taskinen MR. Regulation of apolipoprotein A-I-containing lipoproteins in IDDM. Diabetes 1993;42:1281-1288. [ Links ]
19. Villarreal Y, Briceño Y, Paoli M. Diabetes mellitus tipo 1: características clínicas y demográficas en pacientes del servicio de Endocrinología del Instituto Autónomo Hospital Universitario de Los Andes, Mérida, Venezuela. Rev Venez Endocrinol Metab 2015;13:33-47. [ Links ]
20. López M, Landaeta M. Manual de crecimiento y desarrollo. Caracas, Venezuela: FUNDACREDESA; 1991. [ Links ]
21. World Health Organization. BMI classification. Disponible en: http://apps.who.int/bmi/index.jsp?introPage=intro_3.html. Accesado en marzo 2017. [ Links ]
22. American Diabetes Association. Children and Adolescents. Sec. 12. In Standards of Medical Care in Diabetes-2017. Diabetes Care 2017;40 (Suppl. 1):S105-S113. [ Links ]
23. American Diabetes Association. Glycemic targets. Sec. 6. In Standards of Medical Care in Diabetes-2017. Diabetes Care 2017;40 (Suppl. 1):S48-S56. [ Links ]
24. Méndez Castellano H, Bosch V, López M. Tablas de triglicéridos y colesterol. Percentiles según intervalos de edad y sexo. FUNDACREDESA. Proyecto Venezuela. 1993. [ Links ]
25. Bamba V. Update on screening, etiology, and treatment of dyslipidemia in children. J Clin Endocrinol Metab 2014;99:3093-3102. [ Links ]
26. Redondo MJ, Foster NC, Libman IM, Mehta SN, Hathway JM, Bethin KE, Nathan BM, Ecker MA, Shah AC, DuBose SN, Tamborlane WV, Hoffman RP, Wong JC, Maahs DM, Beck RW, DiMeglio LA. Prevalence of cardiovascular risk factors in youth with type 1 diabetes and elevated body mass index. Acta Diabetol 2016; 53:271-277. [ Links ]
27. Demirel F, Tepe D, Kara O, Esen I. Microvascular complications in adolescents with type 1 diabetes mellitus. J Clin Res Pediatr Endocrinol 2013;5:145-149. [ Links ]
28. Homma TK, Endo CM, Saruhashi T, Mori AP, Noronha RM, Monte O, Calliari LE. Dyslipidemia in young patients with type 1 diabetes mellitus. Arch Endocrinol Metab 2015;59:215-219. [ Links ]
29. Dalsgaard H, Saunders C, Padilha P, Luescher J, Szundy R, Accioly E. Glycemic control and lipid profile of children and adolescents undergoing two different dietetic treatments for type 1 diabetes mellitus. Nutr Hosp 2014;29:547-552. [ Links ]
30. Rodrigues T, Pecis M, Canani L, Schreiner L, Kramer C, Biavatti K, Macedo B, Esteves J, Azevedo M. Caracterização de pacientes com diabetes mellitus tipo 1 do sul do Brasil: complicações crônicas e fatores associados. Rev Assoc Med Bras 2010;56:67-73. [ Links ]
31. Marcovecchio ML, Dalton RN, Prevost AT, Acerini CL, Barrett TG, Cooper JD, Edge J, Neil A, Shield J, Widmer B, Todd JA, Dunger DB. Prevalence of abnormal lipid profiles and the relationship with the development of microalbuminuria in adolescents with type 1 diabetes. Diabetes Care 2009;32:658-663. [ Links ]
32. The DCCT Research Group. Lipid and lipoprotein levels in patients with IDDM diabetes control and complication. Trial experience. Diabetes Care 1992;15:886-894. [ Links ]
33. Pérez A, Wägner AM, Carreras G, Giménez G, Sánchez- Quesada JL, Rigla M, Gómez-Gerique JA, Pou JM, de Leiva A. Prevalence and phenotypic distribution of dyslipidemia in type 1 diabetes mellitus: effect of glycemic control. Arch Intern Med 2000;160:2756- 2762. [ Links ]
34. Lloyd CE, Kuller LH, Ellis D, Becker DJ, Wing RR, Orchard TJ. Coronary artery disease in IDDM: gender differences in risk factors but not risk. Arterioscler Thromb Vasc Biol 1996;16720-16726. [ Links ]
35. Liao Y, Cooper RS, Ghali JK, Lansky D, Cao G, Lee J. Sex differences in the impact of coexistent diabetes on survival in patients with coronary heart disease. Diabetes Care 1993;16:708-713. [ Links ]
36. Alves C, Veiga S, Souza T. Dislipidemia e risco de doença cardiovascular em crianças e adolescentes com diabetes melito tipo 1. Rev Paul Pediatria 2007;25:82- 89. [ Links ]
37. Schwab KO, Doerfer J, Marg W, Schober E, Holl RW. Characterizations of 33 488 children and adolescents with type 1 diabetes based on the gender-specific increase of cardiovascular risk factors. DPV Science Initiative and the Competence Network Diabetes mellitus. Pediatr Diabetes 2010;11:357-363. [ Links ]
38. Chowdhury S. Puberty and type 1 diabetes. Indian J Endocrinol Metab 2015;19:51-54. [ Links ]
39. Acerini, CL, Williams, RM, Dunger DB. Metabolic impact of puberty on the course of type 1 diabetes. Diabetes Metab 2001;27:19-25. [ Links ]
40. Minges KE, Whittemore R, Grey M. Overweight and obesity in youth with type 1 diabetes. Annu Rev Nurs Res 2013;31:47-69. [ Links ]
41. Southern Reh CM, Mittelman SD, Wee C-P, Shah AC, Kaufman FR, Wood JR. A longitudinal assessment of lipids in youth with type 1 diabetes. Pediatr Diabetes 2011;12:365-371. [ Links ]